Дифференциальная диагностика ахалазии кардии
Тема: Заболевания пищевода
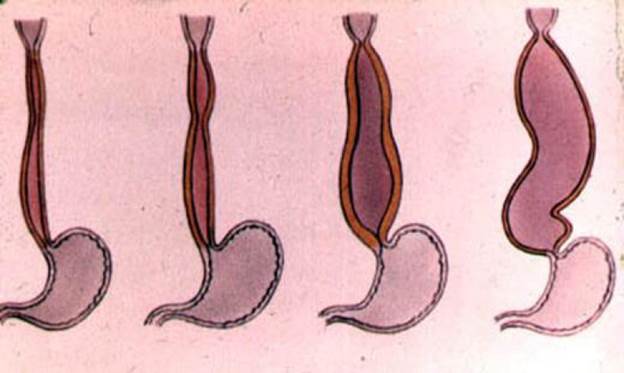
Классификация ахалазии Петровского 1962г
Автор выделяет 4 стадии заболевания, обозначая его как кардиоспазм.
I стадия — функциональный непостоянный спазм кардии без расширения пищевода;
II стадия — стабильный спазм кардии с нерезко выраженным расширением пищевода и усиленной моторикой стенок;
III стадия — рубцовые изменения (стеноз) мышечных слоев НПС с выраженным расширением пищевода и нарушениями тонуса и перистальтики;
IV стадия — резко выраженный стеноз кардии со значительной дилатацией, удлинением, S-образной деформацией пищевода, эзофагитом и периэзофагитом.
Золотой стандарт диагностики ахалазии кардии пищевода
«Золотым стандартом» обследования пациентов при подозрении на ахалазию кардии является манометрия.
Данный метод позволяет максимально точно отразить функциональное состояние пищевода и пищеводно-желудочного перехода.
В настоящее время для исследования двигательной функции пищевода можно использовать как метод открытых катетеров (водно-перфузионная манометрия), так и современные высокотехнологичные методы - манометрию высокой разрешающей способности (high resolution manometry - HRM) и объемную 3D-манометрию, которые имеют явные преимущества по сравнению с манометрией, выполняемой с помощью 4- или 8-канального водно-нерфузионного катетера. При расположении датчиков давления на расстоянии 5 см друг от друга большие участки перистальтической волны грудного отдела пищевода «выпадают» из анализа.
|
|
|
Чикагская классификация
Ахалазия I типа: полное отсутствие сокращений в грудном отделе пищевода, интраболюсное давление не повышено
Ахалазия II типа: отсутствие перистальтических сокращений наряду с сохранением тонуса стенок пищевода, обусловливающего тотальное повышение интраболюсного давления как минимум в 20% глотков
Ахалазия III типа: спастические неперистальтические сокращения гладкомышечного отдела пищевода как минимум в 20% глотков
Сравнения методов лечение
| Метод лечения | Преимущества | Недостатки | Эффективность |
| Кардиодилатация (баллонная дилатация) | Положительный исход сохраняется несколько лет | Возможно развитие перфорации и кровотечения из острых язв пищевода | 60-90% |
| Лапароскопическая кардиомиотомия | проявления ахалазии кардии купируются, рентгенологически также отмечается положительная динамика | Возможно развитие рефлюкс-эзофагита, дисфагии, возможно повреждение блуждающего нерва | > 80% |
| Пероральная эндоскопическая кардиомиотомия | Позволяет купировать симптомы заболевания, а также нормализовать давление в НПС | Возможно развитие кровотечений, перфорации, пневмоторакса | > 90% |
Факторы, влияющие на выбор лечебной тактики
|
|
|
Основное влияние на выбор лечебной тактики оказывают:
-степень расширения пищевода;
-пол;
-возраст;
-тип ахалазии;
-сопутствующие заболевания ЖКТ.
Медикаментозное лечение
Терапия своевременно диагностированного заболевания на ранних стадиях осуществляется медикаментозным способом.
Обычно препараты прописывают пожилым лицам, которым невозможно помочь хирургическим способом.
При невозмжности проглатывания лекарственных препаратов назначают прием медикаментов сублингвально, а также в виде инъекций.
Данного рода терапия направлена на подавление симптомов недуга, в том числе и затруднения глотания. Следует отметить, что лекарственный метод лечения не является наиболее эффективным и оказывается действенным только в 10% всех случаев.
Основная группа медикаментов представлена нитратами, чьё действие направлено на расслабление мускулатуры пищевода. Эти средства позволяют значительно снизить давление в сфинктере нижней доли пищеводной трубки. Основными представителями медикаментов данного спектра являются:
· Изосорбид;
|
|
|
· Динитрат;
· Нитроглицерин.
Миотропные спазмолитики, среди которых следует выделить:
· Дротаверин;
· Галидор;
· Папаверин.
На сегодняшний день для лечения ахалазии кардии часто применяется малоинвазивная процедура под названием баллонная дилатация.
Способ подразумевает введение баллона для искусственного расширения дисфункционального сфинктера. Однако единственным радикальным методом всё-таки остаётся хирургическое вмешательство.
!!!Применяют такой подход не всегда, обычно показанием к операции является сочетание проблемы с грыжей, дивертикулитом, невозможностью исключить вероятность раковой опухоли, неэффективностью мер, которые были приняты ранее.
Самая частая операция, проводимая с целью устранения кардиоспазма, — методика Геллера. Во время процедуры хирург вскрывает грудную клетку между седьмым и восьмым ребром, отделяет дистальный отдел пищевода от окружающих его тканей и делает рассечение мышц длиной около 10 сантиметров. Летальность при таком методе крайне мала, однако есть высокие риски развития осложнений.
Для минимизации неприятных последствий операции Геллера используют различные усовершенствования: рассечение закрывают лоскутом, взятым из диафрагмы, подшивают к нему лоскут из стенки желудка или просто ушивают дефект поперечными швами. Основные сложности возникают в том случае, если ахалазия кардии сопряжена с другими серьёзными проблемами в желудочно-кишечном тракте. В таком случае характер оперативного вмешательства определяется индивидуально.
|
|
|
Дифференциальная диагностика ахалазии кардии
Дифференциальную диагностику проводят со следующими заболеваниями:
· Сужение пищевода вследствие опухолевого поражения области нижнего пищеводного сфинктера: клинические проявления аналогичны таковым при истинной ахалазии, однако при тщательном обследовании можно выявить лимфоаденопатию, гепатомегалию, пальпируемое образование в брюшной полости. Для дифференциального диагноза особенно необходима ФЭГДС.
· Гастроэзофагеальная рефлюксная болезнь. Основные симптомы - изжога (жжение за грудиной) и регургитация кислого желудочного содержимого. Дисфагия - менее частый симптом, обусловленный осложнениями в виде пептической стриктуры или нарушений перистальтики пищевода. Затруднение глотания более характерно при проглатывании плотной пищи/жидкая пища проходит хорошо. Просвет пищевода не расширен. В вертикальном положении контраст в пищеводе не задерживается, в отличие от ахалазии кардии. При ФЭГДС можно выявить эрозии или изменения, типичные для пищевода Барретта.
· ИБС. По клиническим характеристикам боли неотличимы от таковых при ахалазии кардии (особенно в случае, когда стенокардитические боли провоцируются приёмом пищи), однако дисфагия для стенокардии не характерна. Дифференциацию также затрудняет тот факт, что боли при ахалазии тоже могут купироваться нитроглицерином. Необходимо проводить ЭКГ и, при сомнениях в диагнозе, комплексное обследование, чтобы выявить ишемию миокарда.
· Врожденные мембраны пищевода, стриктуры, в том числе обусловленные опухолями: характерна дисфагия, в первую очередь при приёме плотной пищи; в некоторых случаях бывают рвота и регургитация задержавшимся пищеводным содержимым.
· Неврогенная анорексия. Возможной неврогенной дисфагии обычно сопутствуют рвота (желудочным содержимым) и похудание.
· Другие заболевания: эзофагоспазм, поражение пищевода при склеродермии, беременность, болезнь Шагаса, амилоидоз, болезнь Дауна, болезнь Паркинсона, синдром Оллгрова.
Дата добавления: 2021-04-15; просмотров: 43; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
