ЛЕЧЕНИЕ ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ.
ГБОУ ВПО СОГМА
Министерства здравоохранения Российской Федерации
Кафедра внутренних болезней № 4.
Зав. каф. д. м. н . п р о ф е с с о р АСТАХОВА З.Т.
Методические указания для проведения практического занятия
со студентами 6 курса лечебного факультета по теме:
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ ПОЧЕК ПРИ САХАРНОМ ДИАБЕТЕ, СИСТЕМНЫХ ЗАБОЛЕВАНИЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ.
( продолжительность занятия 8 часов, второе занятие 4 часа)
Владикавказ 2014 – 2015 уч. год.
Методические указания для проведения практического занятия со студентами 6 курса лечебного факультета по теме :
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ ПОЧЕК ПРИ САХАРНОМ ДИАБЕТЕ, СИСТЕМНЫХ ЗАБОЛЕВАНИЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ.
ЦЕЛЬ ЗАНЯТИЯ: повысить уровень (качество) знаний и умения студентов в диагностике (дифференциальной диагностике), формулировке диагноза, профилактике и лечении поражения почек при системных заболеваниях и сахарном диабете.
Студенты должны уметь:
1. самостоятельно собрать жалобы и анамнез у больного, провести осмотр больного, выделить основной синдром, предположить у больного поражения почек и предположить наличие сахарного диабета.
2. определить вид поражения почек и стадию диабетический нефропатии конкретном случае.
3. определить объем исследований для проведения дифференциальной диагностики поражения почек при сахарном диабете.
|
|
|
4. назначить индивидуальный план лечения
МОТИВАЦИЯ АКТУАЛЬНОСТИ ТЕМЫ.
При длительном воздействии гипергликемии на сосуды и нервную ткань организма возникают специфические структурно-функциональные изменения органов мишеней, что проявляется развитием осложнений сахарного диабета. Диабетическая нефропатия сопровождается формированием узелкового или диффузного гломерулосклероза, терминальная стадия которого характеризуется развитием ХПН и во всем мире рассматривается, как основная причина смерти больных с сахарным диабетом 1 типа. У больных сахарным диабетом 2 типа , диабетическая нефропатия стоит на втором месте среди причин смерти после сердечно-сосудистых заболеваний. В структуре причин экстракорпорального лечения ХПН диабетическая нефропатия занимает 20-25 %. Это делает актуальным вопросы ранней диагностики поражения почек при сахарном диабете и адекватного патогенетического и симптоматического лечения в конкретном клиническом случае.
Определение уровня подготовки студентов. Второй уровень знаний:
методы контроля – письменный опрос (20 мин). Студенты должны знать основные вопросы этиологии, патогенеза, клиники и диагностики поражения почек при сахарном диабете, доклинические проявления (диагностику и лечение безсимптомной стадии диабетической нефропатии), методы дифференцированного лечения стадий диабетической нефропатии, основные лекарственные препараты, применяемые для лечения сахарного диабета и диабетической нефропатии, механизмы их действия и побочные эффекты; студенты должны уметь – владеть пропедевтическими навыками, определить наличие поражения почек, интерпретировать результаты дополнительных методов исследования, назначить план обследования и лечения в конкретном клиническом случае.
|
|
|
Доклад студентов кураторов в палате. При докладе больного студенты должны обратить особое внимание на следующие проявления поражения почек при сахарном диабете.
I. Специфическое поражение почек (собственно ДН): диффузный гломерулосклероз, узелковый гломерулосклероз.
II. Неспецифические поражения почек:
А. Инфекционные (бактериурия, пиелонефрит, карбункул почки, абсцесс почки, туберкулез почки, папиллярный некроз).
Б. Сосудистые (атеросклеротический нефросклероз; гипертонический нефросклероз).
В. Нейрогенные (атония мочевого пузыря, гидронефроз).
|
|
|
Основные проявления ДН: протеинурия
артериальная гипертензия
прогрессирующая почечная недостаточность.
Патогенез ДН.
ü В результате постоянной гликемии и/или ее частых эпизодов изменяется ионный заряд мембран клубочков, происходит дилатация приносящей артериолы клубочка.
ü Микроангиопатия почечных сосудов приводит к утолщению базальных мембран, нарушению ауторегуляции почечной перфузии и, таким образом, к росту системного артериального давления.
ü В результате повышения тонуса выносящей артериолы и дилатации приносящей увеличивается внутриклубочковое давление, в том числе, и за счет передачи системной АГ.
ü Внутриклубочковая гипертензия потенцируется за счет увеличения объема первичной мочи (осмотический диурез).
ü В результате внутриклубочковой гипертензии развивается гиперфильтрация.
ü Механическое воздействие внутриклубочковой гипертензии приводит к структурным изменениям сосудистых и паренхиматозных структур почки.
ü Происходит нарушение проницаемости гломерулярного фильтра с развитием микроальбуминурии, а по мере прогрессирования ДН – протеинурии.
|
|
|
ü Микроангиопатические изменения крупных почечных артерий способствуют дальнейшему падению перфузии почки и, таким образом к росту системной АГ.
ü Процесс заканчивается гломерулосклерозом (соединительнотканная перестройка клубочков с отложением гиалина), который клинически проявляется прогрессирующей почечной недостаточностью.
КЛАССИФИКАЦИЯ ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ (C.E.Mogensen, 1983).
| Стадия ДН | Основные характеристики | Время появления от начала СД |
| Доклинические стадии | ||
| I.Стадия гипер-функции. | гиперфильтрация; гиперперфузия; гипертрофия почек; нормоальбуминурия (<30 мг/сут) | Дебют СД |
| II.Стадия начальных структурных изменений. | утолщение базальной мембраны клубочков; экспансия мезангиума; гиперфильтрация; нормоальбуминурия (>30 мг/сут) | > 2 лет < 5 лет |
| III.Стадия начинающейся ДН. | микроальбуминурия (от 30 до 300 мг/сут); нормальная или умеренно повышенная СКФ. | > 5 лет |
| Клинические стадии | ||
| IV.Стадия выраженной ДН. | протеинурия; АГ; снижение СКФ; склероз 50 – 75 % клубочков. | > 10 – 15 лет |
| V.Стадия уремии. | снижение СКФ <10 мл/мин; тотальный диффузный или узелковый гломерулосклероз. | > 15 – 20 лет |
Доклинические стадии ДН диагностируются при обнаружении микроальбуминурии, как минимум в 2-х исследованиях мочи с помощью специальных тест – полосок от второго с утра мочеиспускания. Под микроальбуминурией понимают повышение скорости экскреции альбумина до 20 – 200 мкг/мин (30 – 300 мг/день), т.е. до уровня, не достигающего протеинурии. В норме с мочой у человека экскретируется не более 30 мг альбумина в сутки. При появлении протеинурии экскреция альбумина с мочой превышает 300 мг/сут.
Другим признаком ДН является клубочковая гиперфильтрация. Она характеризуется повышением СКФ более 140 мл/мин (проба Реберга).
IV стадия соответствует клинической манифестации ДН. Нефротический синдром при СД имеет следующие особенности:
- массивный отечный синдром может развиватся даже при умеренной гипоальбуминемии;
- отечный синдром при СД резистентен к терапии мочегонными;
- высокая протеинурия может сохраняться и при развитии ХПН.
ЛЕЧЕНИЕ ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ.
Активное лечение ДН необходимо начинать, как минимум на III стадии поражения почек, которая характеризуется стойкой микроальбуминурией, а в ряде случаев присоединением умеренной АГ и дислипидемии.
На стадии микроальбуминурии:
1. Компенсация СД.
2. Ингибиторы АПФ назначаются даже при нормальном уровне АД. Они оказывают нефропротективный эффект за счет снижения внутриклубочкового давления, что приводит к нормализации фильтрационной функции.
3. Антигипертензивная терапия (иАПФ, антагонисты кальция группы верапамила – изоптин, финоптин).
4. Ограничение пищевой соли (не более 5 г/сут).
На стадии протеинурии:
1. Компенсация сахарного диабета
2. Ингибиторы АПФ.
3. Низкобелковая и низкосолевая диета: ограничение потребления животного белка до 0,6 – 0,7 г на 1кг массы тела в сутки (в среднем, до 40 г белка), ограничение соли до 3 – 5 г/сут.
4. Коррекция гиперлипидемии.
На стадии ХПН:
Пациентам с СД 2 типа и с нарушением функции почек бигуаниды противопоказаны. Препаратом выбора является глюренорм, назначение которого возможно при уровне креатинина не более 200 мкг/л. При снижении СКФ менее 30 мл/мин – инсулинотерапия.
Противопоказаны тиазидные и калий-сберегающие диуретики.
При уровне креатинина >500 мкмоль/л – экстракорпоральные (гемодиализ, перитонеальный диализ) и хирургический (трансплантация почки) методы лечения.
Схема. Скрининг диабетической нефропатии.
|
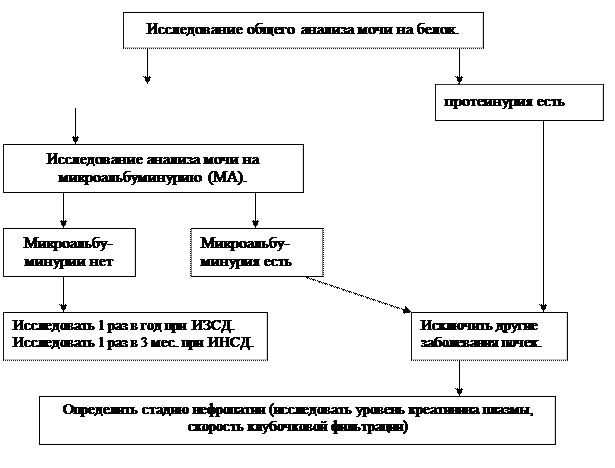
Предварительный диагноз: на основании ведущих жалоб и клинических проявлений, а также показателей дополнительных исследований.
Дифференциальный диагноз. Необходимо дифференцировать поражение почек при диабетической нефропатии с системными заболеваниями и заболеваниями обмена веществ, а так же с атеросклеротическими поражениями почек, с амилоидозом и поражениями почек при гипертенической болезни. Клинический диагноз: согласно принятой классификации с определением типа, степени тяжести и наличия микро и макроангиопатий, обоснованием стадии диабетической нефропатии, и имеющихся осложнений в конкретном случае.
Проведение занятия в тематическом учебном классе. Разбор особенностей этиологии, патогенеза, клиники и лечения конкретного больного. Указать основные методы немедикаментозного воздействия (изменение образа жизни, питания, отказ от вредных привычек, занятия лечебной физкультурой). Основные группы лекарственных средств и механизмов их действия, основные показания и противопоказания к применению и обоснование выбора конкретного препарата из фармакологических групп.
Заключительная часть занятия: контроль полученных знаний - решений ситуационных задач без возможных вариантов правильных ответов.
Резюме.
Дата добавления: 2021-04-06; просмотров: 41; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
