ОБМЕН ГЕМОГЛОБИНА И ЕГО ПАТОЛОГИЯ
БИОХИМИЧЕСКИЕ ФУНКЦИИ ПЕЧЕНИ. РОЛЬ ПЕЧЕНИ В ОБМЕНЕ БЕЛКОВ, ЛИПИДОВ И УГЛЕВОДОВ. УЧАСТИЕ В РЕГУЛЯЦИИ УРОВНЯ ГЛЮКОЗЫ В КРОВИ.
НАРУШЕНИЯ ФУНКЦИИ ПЕЧЕНИ
Печень играет центральную роль в обмене веществ. Масса печени взрослого человека составляет ≈ 1,5 кг, при этом на долю воды приходится 70 – 75 %. Из сухого остатка более 50 % составляют белки. 90 % этих белков – глобулины. В печени много ферментов, липидов, гликогена.
Функции печени
Гомеостатическая. Поддерживает постоянный состав крови (гомеостаз). Питательные вещества в желудочно-кишечном тракте всасываются периодически. Их концентрации в портальном кровотоке в разные периоды времени существенно различаются, но благодаря гомеостатической функции печени концентрации важнейших метаболитов в большом круге кровообращения практически постоянны.
Роль печени в обмене белков.
Освобождающиеся в процессе пищеварения аминокислоты попадают с током крови в печень и используются для:
· синтеза белков плазмы крови (альбуминов, глобулинов, факторов свёртывания крови);
· образования α-кетокислот путём трансаминирования или окисли- тельного дезаминирования аминокислот;
· глюконеогенеза;
· получения энергии, подвергаясь превращениям в цикле трикарбоновых кислот;
· синтеза мочевины;
· синтеза креатина, холина.
Роль в обмене липидов.
Печень играет ключевую роль в метаболизме липидов:
|
|
|
· в ней синтезируются, распадаются, удлиняются и укорачиваются жирные кислоты, поступающие с пищей или образующиеся при распаде простых и сложных липидов;
· распадаются и синтезируются триацилглицерины;
· синтезируется большинство липопротеинов и 90 % из общего количества холестерина в организме;
· в печени из холестерина синтезируются желчные кислоты, которые входят в состав желчи, необходимой для переваривания липидов в кишечнике;
· печень – единственный орган, в котором синтезируются кетоновые тела;
· в печени синтезируются витамин А и 25 – гидроксихолекальциферол (предшественник витамина D3), запасается витамин В12.
Роль печени в обмене углеводов.
Основная роль печени в метаболизме углеводов — это поддержание нормальной концентрации глюкозы в крови благодаря тому, что в печени имеются:
· ферменты синтеза и распада гликогена;
· ферменты глюконеогенеза;
· ферменты, превращающие другие гексозы (галактозу и фруктозу) в глюкозу.
Антитоксическая функция. Поступающие в организм ксенобиотики (чужеродные вещества) и образующиеся в самом организме токсичные или непригодные для дальнейших превращений продукты метаболизма обезвреживаются в печени следующими способами:
|
|
|
· метилированием (никотиновая кислота);
· ацетилированием (сульфаниламидные препараты);
· окислением (алкоголь, ароматические углеводороды, катехоламины, биогенные амины);
· восстановлением (нитробензол);
· путём синтеза мочевины (аммиак);
· конъюгацией, т. е. связыванием с сильно полярными, отрицательно заряженными молекулами — активными формами глюкуро-новой или серной кислот — УДФ-глюкуроновой кислотой и ФАФ (фосфоаденозинфосфосульфатом).
Так метаболизируются стероидные гормоны,билирубин, продукты гниения белков в кишечнике (крезол, индол), фенолы, желчные кислоты;
· с помощью микросомной системы монооксигеназ (лекарственные препараты и канцерогены) и редуктаз (кетоны, альдегиды, красители);
· с помощью ферментов пероксисомного окисления – оксидаз и каталаз (мочевая кислота, аминокислоты, лактат, пероксид водорода).
Экскреторная функция. Из печени различные вещества эндо – и эк- зогенного происхождения или поступают в желчные протоки и выводятся с желчью (более 40 соединений), или попадают в кровь, откуда выводятся почками.
НАРУШЕНИЯ ФУНКЦИИ ПЕЧЕНИ
При поражениях печени различной этиологии нарушаются детоксика- ционная функция печени, желче – и мочевинообразование, обмен белков, углеводов, липидов, витаминов, водно-солевого обмена и др., что приводит к развитию печеночно-клеточной недостаточности, при которой в крови увеличивается количество токсических веществ: фенола, крезола, индола, скатола, биогенных аминов, содержание аммиака.
|
|
|
Нарушение обмена белков приводит к уменьшению биосинтеза белков плазмы крови, белков свертывающей и антитсвертывающей систем, заменимых аминокислот, мочевины
Нарушение обмена липидов проявляется в увеличении перекисного окисления липидов (ПОЛ) и повреждению мембран клеток; уменьшении синтеза жирных кислот, фосфолипидов, холестерина, ТАГ, липопротеинов очень низкой плотности (ЛПОНП).
Нарушение обмена углеводов сводится к уменьшению биосинтеза гли- когена, гепарина, снижению глюконеогенеза и ПФЦ.
В результате нарушения желчеобразования уменьшается превращение холестерина в желчные кислоты, что отрицательно сказывается на перева- ривании и всасывании липидов в ЖКТ.
К наиболее частым проявлениям печеночно-клеточной недостаточно- сти относится изменение пигментного обмена, в результате чего в крови увеличивается содержание прямого и непрямого билирубина, нарушается секреция связанного (прямого) билирубина в печеночные протоки.
|
|
|
При разрушении клеток печени в сыворотке крови увеличивается ак- тивность аланинаминотрасферазы (АЛТ) и щелочной фосфатазы (ЩФ).
ОБМЕН ГЕМОГЛОБИНА И ЕГО ПАТОЛОГИЯ
Гемоглобин – сложный белок, входящий в состав фракции α2 – гло- булинов. Это сложный белок, хромопротеин, белковая часть которого со- стоит из двух α – и двух β-цепей. Α-цепи содержат по 141 аминокислоте, β-цепи по 146 аминокислотных остатков. Содержание гемоглобина в кро- ви 120 – 140 г/л (жен), 130 – 160 г/л (муж). Гемоглобин находится в составе эоитроцитов, срок жизни которых составляет 90 – 120 дней. При гемолизе эритроцитов гемоглобин высвобождается и о коло 10 % гемоглобина рас- падается каждый день в клетках РЭС и поступает в кровь. Остальные 90 % остаются в поврежденных эритроцитах, которые разрушаются клетками ретикулоэндотелиальной системы (РЭС). В крови гемоглобин соединяется с белком гаптоглобином, который также в дальнейшем разрушается в клетках РЭС. Благодаря гаптоглобину гемоглобин не может пройти через почечный фильтр и тем самым нарушить функции почек. При этом из небелковой части гемоглобина, гема, образуется в начале метгемоглобин, который затем под влиянием фермента гемоксигеназы, за счет разрыва метинового мостика между первым и вторым пиррольными кольцами, превращается в вердоглобин, неустойчивое соединений, которое распадается с высвобождением оксида углерода и биливердина (зеленого желчного пигмента). Из него при участии фермента биливердинредуктазы образуется непрямой билирубин, пигмент красно-коричневого цвета. Это гидрофобное, токсич- ное соединение, которое называется непрямым билирубином, так как он не сразу вступает в качественную реакцию с диазореактивом Эрлих (реакция Ван дер Берга, розовое окрашивание). В эту реакцию непрямой билирубин вступает только после предварительной обработки сыворотки кофеиновым реактивом или спиртом для удаления альбуминов, с которыми непрямой билирубин связан в кровеносном русле. Токсичность непрямого билиру- бина обусловлена тем, что он разобщает тканевое дыхание и синтез АТФ, нарушает биосинтез белка, вызывает конформационные изменения белков мембран, что в итоге приводит к нарушению их функций. За сутки разрушается 8 – 9 гр. гемоглобина, из 1 гр. Гемоглобина синтезируется 35 мг билирубина.
Непрямой билирубин из клеток РЭС поступает в кровь и с помощью белков крови, альбуминов, транспортируется в печень. Благодаря связыва- нию непрямого билирубина с альбумином, непрямой билирубин не может поступать в клетки мозга и почек и, таким образом, не оказывать токсиче- ского действия на эти органы. На поверхности гепатоцита комплекс били- рубина и альбумина распадается и в клетку поступает непрямой билиру- бин. Процесс поступления является активным и осуществляется при участии транспортных белков для органических анионов. В цитозоле перенос непрямого билирубина в ЭПС происходит при участии белков лигандина и протеина Z. В ЭПС происходит обезвреживание непрямого билирубина и превращение его в прямой билирубин. Эта реакция ко- ньюгации с УДФ-глюкуроновой кислотой. При этом образуются моноглю- курониды билирубина (20 – 30 %) и диглюкурониды билирубина (70 – 80 %). А все вместе это прямой билирубин. Это гидрофильное, нетоксичное соединение, дающее прямую реакцию с диазореактивом Эрлиха. Прямой билирубин называют также
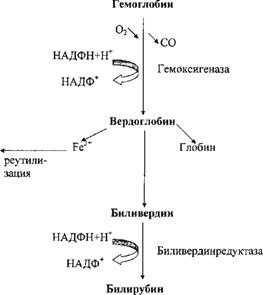 |
связанным билирубином. Часть прямого билирубина поступает в кровь. В крови в норме содержится 8,5 – 20,5 мкмоль/л би- лирубина, при этом 75 % – это непрямой билирубин (до 12 мкмоль/л) и 25 % прямой билирубин (до 7 мкмоль/л). Большая часть прямого билирубина путем активного транспорта, при участии энергии АТФ и транспортных белков поступает в желчные протоки, а далее в кишечник, где от прямого билирубина под действием β-глюкуронидазы бактерий отщепляется глю- куроновая кислота, образуется непрямой билирубин, который при участии бактериальных ферментов восстанавливается до мезобилирубина, а он, в свою очередь восстанавливается до мезобилиногена или уробилиногена. От 5 до 20 % уробилиногена поступает в печень, где происходит его распад до моно – и дипиролов. Оставшаяся в кишечнике часть уробилиногена вос- станавливается кишечной микрофлорой до стеркобилиногена. 80 % стерко- билиногена выделяется с калом и под влиянием кислорода воздуха окисля- ется в стеркобилин, придающий калу характерную окраску (200 – 300 мг/ сут). Небольшая часть стеркобилиногена выделяется через почки с мочой (4 – 6 мг/сут), под влиянием кислорода воздуха он также окисляется в моче до стеркобилина.
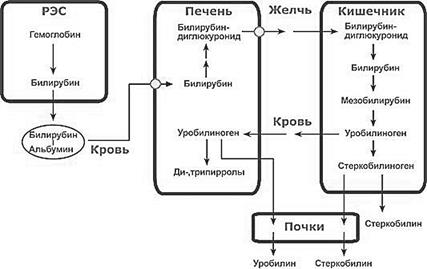 |
Рис. 2– Схема распада гема гемоглобина до конечных продуктов
Желтухи
Желтухи – это группа заболеваний, для которых характерным является желтая окраска кожи, слизистых, обусловленная накоплением билирубина.
Выделяют три вида желтух:
Надпеченочная, гемолитичекая желтуха
Печеночно-клеточная, паренхиматозная желтуха
Подпеченочная, механическая желтуха.
Гемолитическая желтуха
Причиной возникновения гемолитической желтухи является усилен- ный гемолиз эритроцитов, вызванный действием гемолитических ядов (ле- карственные препараты – сульфаниламиды, фенол), ядовитые грибы, пере- ливание несовместимой по группе крови, резус конфликт матери и ребенка. При этой форме желтухи идет усиленный гемолиз эритроцитов, образуется много свободного гемоглобина, из которого в клетках РЭС синтезируется большое количество непрямого билирубина. В крови возникает гипербилирубинемия за счет непрямого билирубина, который не успевает полностью обезвредиться в печени, так как скорость его образования выше, чем скорость его обезвреживания. Вместе с тем в печени активно идет процесс образования прямого билирубина, его образуется много, но весь излишек его поступает в кишечник, где образуется много стеркобили- ногена, концентрация которого будет повышена в кале и моче. Интенсивно окрашен кал и более темная моча, но в моче отсутствует билирубин, так как непрямой билирубин плохо растворим воде и не проходит через почечный фильтр. В моче также нет уробилиногена, который поступая из кишечника
в печень полностью разрушается до моно – и дипирролов.
Паренхиматозная желтуха
Причинами этого вида желтухи являются заболевания печени: острый и хронический гепатит, токсический, вирусный гепатит, цирроз печени и другие заболевания печени, при которых нарушается структура гепатоцитов.
Заболевание характеризуется острым и быстрым началом, цвет кожных покровов красно-желтый с оранжевым оттенком, выражен кожный зуд. Распад гемоглобина идет с обычной скоростью и в клетках РЭС образуется обычное количество непрямого билирубина, но захват его клетками печени снижен, так как гепатоциты поражены патологическим процессом. В ре- зультате в крови растет концентрация непрямого билирубина. В клетках печени снижена активность фермента УДФ – глюкуронилтрансферазы, на- рушена работа транспортных белков для билирубина (лигандина и протеина Z). Все это способствует снижению скорости процесса обезвреживания непрямого билирубина. В результате в гепатоцитах образуется меньше, чем в норме, прямого билирубина. Вследствие того, что проницаемость клеточ- ных мембран гепатоцитов повышена большая часть прямого билирубина поступает в кровь. В крови гипербилирубинемия смешанного типа за счет прямого и непрямого билирубина. В кишечник поступление прямого били- рубина снижено из-за недостатка АТФ в клетке, снижено образование промежуточных продуктов распада билирубина. Поэтому образуется в итоге мало стеркобилиногена в кале и в моче. Уробилиноген, который из кишеч- ника поступает в печень не подвергается катаболизму, так как гепатоциты повреждены, поступает в кровь и далее в мочу. В моче также появляется би- лирубин, это будет прямой билирубин, который хорошо проходит через по- чечный фильтр. Моча приобретает коричневый цвет, цвет «пива». Главным дифференциально-диагностическим признаком паренхиматозной желтухи является наличие уробилиногена в моче.
Механическая желтуха
Данное заболевание наблюдается при нарушении оттока желчи из желчного пузыря в двенадцатиперстную кишку. Это возникает при желчно- каменной болезни, опухолях желчевыводящих путей, стенозе, воспалении желчевыводящих путей, опухолях печени.
При этом в крови наблюдается гипербилирубинемия за счет прямого билирубина. Это обусловлено тем, что непрямой билирубин, поступивший в печень, обезвреживается в печени с образованием прямого билирубина, который из-за нарушения оттока желчи накапливается в желчных протоках и поступает в кровь. Прямой билирубин хорошо растворим в воде, поэтому через почки выделяется с мочой, отмечается билирубинемия, моча цвета
«пива». Прямой билирубин в кишечник не поступает, поэтому не образуют- ся стеркобилиноген и уробилиноген. Кал светлый, обесцвеченный.
БИОСИНТЕЗ ГЕМОГЛОБИНА
Синтез гема идет во всех клетках организма, но наиболее активно в печени и костном мозге. Первая стадия синтеза гема идет в митоходриях клетки, в ней участвуют глицин и сукцинил-КоА. Реакцию катализирует фермент дельта-аминолевулинатсинтаза, главный регуляторный фермент синтеза гема. Активаторами этого фермента служат стероидные гормоны, лекарственные препараты: сульфаниламиды, диклофенак, барбитураты, ин- гибиторами – гем и гемоглобин. Образующийся дельта – аминолевулинат поступает в цитозоль, где из него под действием фермента порфобилино- генсинтазы синтезируется порфобилиноген. В результате ряда химических превращений из порфобилиногена образуется копропорфириноген III, ко- торый вновь поступает в митохондрии, где в итоге, через ряд промежуточ- ных продуктов появляется гем. Гем синтезируется при участии фермента гем-синтазы или феррохелатазы.
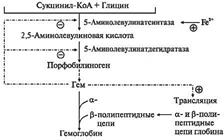
Рис. 3 – Схема синтеза гемоглобина
При взаимодействии гема с белком образуется молекула гемоглобина.
НАРУШЕНИЯ СИНТЕЗА ГЕМА
Нарушения синтеза гема называются порфирии. Они могут быть пер- вичные, генетически обусловленные, и вторичные, вызванные нарушением процессов регуляции синтеза гема. Кроме этого порфирии подразделяются на печеночные и эритропоэтические. Причинами данной патологии могут быть гепатит С, злоупотребление алкоголем, инцест.
В крови у таких больных отмечается повышение концентрации про- межуточных продуктов синтеза гема – порфиринов или их предшествен- ников: порфобилиногена, дельта-аминолевулиновой кислоты. В крови снижено содержание гемоглобина, железа. На свету под действием УФЛ происходит распад порфириногена с образованием порфирина. Возникает повышенная чувствительность к действию солнечных лучей (аллергия на солнце). Солнечный свет вызывает появление волдырей, язв и ожогов на коже, на более поздних этапах отмечается повреждение хрящевой ткани – деформация носа, ушей, сухожилий. У больного скручиваются пальцы, на- блюдается высыхание и ужесточение кожи вокруг рта, что обнажает десна. При этом выступающие резцы приобретают цвет крови из-за отложения порфирина на зубах. Чеснок, стимулирующий выработку эритроцитов, вы- зывает обострение симптомов. Все это сопровождается сильными постоян- ными болями, поэтому возникают и психические отклонения.
Сумма всех симптомов дает портрет классического вампира из легенд, которых веками боялись и уничтожали.
Дата добавления: 2021-04-06; просмотров: 67; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
