Дополнительные (инструментальные) методы обследования
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПИЩЕВОДА
Анатомия и физиология пищевода.
Пищевод - мышечный орган (по существу кишка с продольными складками слизистой) который служит исключительно для механического продвижения в желудок измельченной во рту и обработанной слюной пищи. Длина пищевода у женщин 23-24 см, у мужчин 25-30 см. Различают три отдела пищевода:
- шейный;
- грудной;
- брюшной, - по месту их расположения.
Существует 4 физиологических сужения пищевода:
- на уровне С 6 (шейное)
- на уровне Т3 (аортальное)
- на уровне Т5 (бронхиальное)
- на уровне Т10 (ножки диафрагмы).
В местах сужений чаще задерживаются инородные тела, возникают травмы. Слизистая в местах сужений подвергается наиболее сильному и частому воздействию факторами внешней среды. Вследствие вышеизложенного, в этих местах чаще всего развиваются и патологические процессы: эзофагиты (воспалительные заболевания пищевод) , новообразования и рубцы;
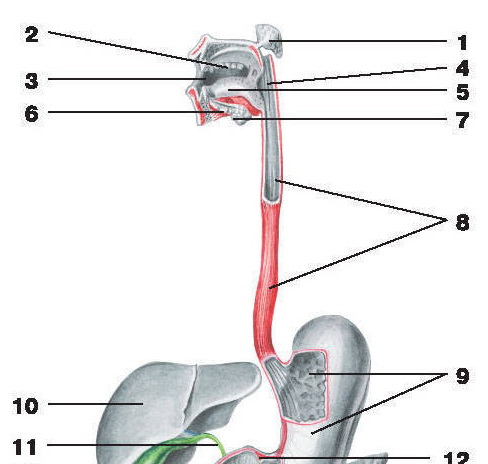
1 — околоушная железа; 2 — зубы; 3 — полость рта; 4 — глотка; 5 — язык; 6 — подъязычная железа;
7 — поднижнечелюстная железа; 8 — пищевод; 9 — желудок; 10 — печень; 11 — общий желчный проток;
Клинические методы исследования
Ведущим, как и во всей медицине, является клинический метод обследования. Самый ярким проявлением при заболеваниях пищевода является дисфагия(лат. dis - расстройство функции, греч. phagéin - поглощение, питание).
|
|
|
Дисфагия – симптомокомплекс, связанный с нарушениями прохождения пищевого комка по пищеводу. Дисфагия, даже эпизодическая, а особенно часто повторяющаяся и, тем более, постоянная требует обращения к врачу и проведения тщательной диагностики, так как заболевания, при которых она проявляется, весьма серьезны.
Причины дисфагии. В зависимости от вызывавшей ее причины, дисфагия может быть:
- функциональной, когда механических препятствий процессу глотания нет, а есть лишь расстройства нервной системы (т.н. ложная дисфагия);
- вызванной органическими поражениями, когда имеются заболевания верхнего отдела ЖКТ или соседних с ним органов, препятствующие прохождению пищевого комка. Ее еще называют истинной дисфагией
Наиболее частой причиной дисфагии являются именно заболевания пищевода, создающие механические препятствия продвижению пищевого комка. Такое состояние называется дисфагией пищевода. Причины дисфагии пищевода следующие: язва пищевода, эзофагит (воспаление слизистой оболочки пищевода), стриктура пищевода – рубцовое посттравматическое сужение пищевода, опухоль пищевода.
Кроме того, причиной дисфагии могут быть заболевания соседних с пищеводом органов, при которых происходит его сдавление. Например, грыжа пищеводного отверстия диафрагмы, узловой зоб, аневризма аорты, опухоль средостения и т.п.
|
|
|
Симптомы дисфагии:
- нарушение собственно глотания, то есть продвижения пищевого комка из полости рта в глотку. Оно возникает при поражении нервных центров, управляющих актом глотания. В результате, - этот слаженный процесс дисбалансируется, и содержимое пищевого комка при попытке его проглотить попадает не в пищевод, а в дыхательные пути – носоглотку, гортань, трахею. Попадая в пищевод, ритм продвижение пищевого комка не совпадает с ритмом мышечного его сокращения. Пищевой комок при этом проходит медленно, несколько затрудняясь при преодолении физиологических сужений, что вызывает неприятные ощущения, вплоть до чувства застревания пищевого комка. В результате происходит спазм дыхательных путей, вплоть до удушья, возникает сильный рефлекторный кашель.
Функциональная дисфагия возникает при функциональных расстройствах нервной системы – повышенной возбудимости, неврозах и т.п. В этом случае симптомы дисфагии проявляются эпизодически, бессистемно. Как правило, их провоцирует какой-либо один или несколько видов пищи (твердая, жидкая, острая и т.д). При этом пищевой комок обычно не попадает в дыхательные пути, но глотание затруднено, и продвижение его по пищеводу сопровождается неприятными и болезненными ощущениями.
|
|
|
При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота, изжогой, иногда отрыжкой. Появляется неприятный привкус во рту, наблюдается регургитация – забрасывание содержимого желудка в глотку и полость рта. Регургитация усиливается при наклонном положении тела, а также во время сна, особенно если прием пищи был менее чем за два часа до сна. Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и при приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и при приеме жидкостей.
В том случае, если с помощью гастроэнтерологического обследования причина дисфагии не была обнаружена, проводят неврологическое обследование, выявляя пораженную нервную структуру.
|
|
|
Дополнительные (инструментальные) методы обследования
Поскольку дисфагия - симптом заболевания, а не самостоятельная болезнь, необходима тщательная диагностика для выявления заболевания, ставшего причиной дисфагии. Вначале проводят гастроэнтерологическое обследование, основным методом которого в данном случае является ФГДС – фиброгастродуоденоскопия, эндоскопическое исследование пищевода (фиброэзофагоскопия), позволяющее рассмотреть слизистую оболочку верхней части желудочно-кишечного тракта и выявить имеющуюся патологию. При обнаружении опухоли или язвы проводят биопсию с последующим гистологическим исследованием, а при обнаружении признаков эзофагита берут содержимое пищевода для бактериологического посева, с целью выявления возбудителя.
- рентгеноскопия (графия) с контрастированием пищевода бариевой взвесью
- фиброэзофагоскопия с биопсией
- морфологическое, цитологическое исследования,
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПИЩЕВОДА
Инородные тела пищевода — задержавшиеся в нем крупные непрожеванные куски пищи и случайно или преднамеренно проглоченные предметы, не используемые в пищу (куски куриных, мясных или рыбьих костей, дерева, стекла, гвозди, иголки, монеты, значки, пуговицы и др.). На практике встречаются довольно часто.
Причины, способствующие попаданию инородных тел в пищевод, различны. Это поспешная еда, смех и разговоры во время еды, небрежность при приготовлении пищи (непроваренные куски мяса), куски мясных, куриных или рыбьих костей, а также осколки стекла или кусочки железа (образующиеся при открывании консервов) могут попадать в пищу. Этому способствует снижение чувствительности слизистой оболочки рта у лиц с зубными протезами и при некоторых неврологических заболеваниях, привычка держать во рту несъедобные предметы (гвозди, иголки, скрепки и др.) у работников некоторых профессий (плотники, сапожники, портные и т. д.). В большинстве случаев проглоченные инородные тела свободно проходят по пищеводу, и далее по пищеварительному тракту, выделяясь естественным путем.
При внедрении в стенку инородного тела, имеющего заостренный конец, или травме им пищеводной стенки развивается ее воспаление, перфорация ее опасна возникновением медиастинита.
Клиническая картина, предварительный диагноз
При задержке в пищеводе крупного инородного тела возникают давящая боль за грудиной, ощущение застревания проглоченного инородного тела в пищеводе, невозможность проглатывания даже воды. При острых инородных телах основным симптомом является боль, усиливающаяся при повторных глотках. При отсутствии медицинской помощи в последующие дни может повышаться температура тела, ухудшается общее состояние больного. При рентгенологическом исследовании, выполненном без использования взвеси сульфата бария, можно увидеть рентгеноконтрастные инородные тела: металлические предметы, крупные кусочки мясных и куриных костей; рыбьи кости выявляются хуже. Рентгенологическое исследование с применением взвеси бария сульфата позволяет выявить рентгенонегативные инородные тела, однако очень мелкие предметы могут остаться незамеченными.
Эзофагоскопия (предварительно обязательно проводят рентгенологическое исследование пищевода) позволяет выявить инородное тело и в большинстве случаев извлечь его. Следует иметь в виду, что некоторые больные, считающие, что у них инородное тело задержалось в пищеводе, на самом деле испытывают остаточные неприятные ощущения вследствие травматизации слизистой оболочки пищевода. В редких случаях инородное тело небольших размеров может на длительное время задержаться в пищеводе и выявиться случайно при обследовании, проводимом по другому поводу (ежегодная диспансеризация, наличие другого заболевания желудка и двенадцатиперстной кишки и др.).
Дифференциальный диагноз, верификация диагноза
С симптомами дисфагии и болью за грудиной при проглатывании протекают также острый эзофагит, пептическая язва пищевода, эзофагоспазм. Появление первых симптомов при этих заболеваниях может совпасть с моментом проглатывания инородного тела (которое может пройти по пищеводу и не задержаться в нем). Основное значение в дифференциальной диагностике имеют рентгенологическое исследование и эзофагоскопия.
Лечение, профилактика
Больным с жалобами на симптомы, связанные с проглоченным инородным телом, должны быть безотлагательно (в основном в условиях хирургического стационара) проведены целенаправленное рентгенологическое исследование и при необходимости эзофагоскопия. При выявлении в амбулаторных условиях инородного тела пищевода, которое не удается удалить при эзофагоскопии, необходима госпитализация в хирургический стационар. После удаления инородного тела больным назначают щадящую диету (типа № 1, 1б). Рекомендуется проводить термометрию тела каждые 3—4 ч (при травме стенки пищевода острым инородным телом может развиться локальный эзофагит, абсцесс пищевода, в более тяжелых случаях — медиастинит). Повышение температуры тела и усиление загрудинной боли служат показанием к госпитализации больного.
Не рекомендуется прибегать к так называемым народным приемам проталкивания инородного тела (водой, жидкой кашей и др.), так как это может способствовать еще большей фиксации острого инородного тела в стенке пищевода и вызвать другие осложнения.
Профилактика заключается в тщательном отношении к приготовлению пищи (предупреждение попадания в нее инородных предметов), созданию спокойной обстановки во время еды; каждый прием пищи должен осуществляться без спешки, без отвлечения разговорами с соседями по столу; во время еды нельзя читать, необходимо тщательно прожевывать пищу. Родители должны держать в недоступном для маленького ребенка месте мелкие предметы (иголки, гвозди, скрепки и др.), которые ребенок может положить в рот и проглотить. Необходимо бороться с привычкой некоторых лиц (портные, плотники и т. д.) держать во рту швейные иглы, гвозди и другие предметы, которые они используют во время работы.
Повреждения пищевода. Как правило, ятрогенные, - лечебно-диагностические манипуляции: эзофагоскопия, гастроскопия, бужирование. Часто неудачная интубация трахеи может быть связана с повреждением пищевода
Классификация:
- по локализации повреждения: повреждения шейного, грудного, абдоминального отделов.
- по глубине повреждения: проникающие и непроникающие.
- по механизму травмы: колото-резаные, огнестрельные, пролежень, ятрогенные.
- по состоянию стенки пищевода: повреждения не измененной стенки, повреждения рубцово-измененной стенки, и пораженной раком.
- по сопутствующим повреждениям: только с ложным ходом в средостение, с повреждением сосудов, бронхов.
- по этиологии: повреждения инородными телами, при ранениях груди и шеи, при закрытой травме.
Клиника и диагностика:
Местные симптомы:
- боль по ходу пищевода, усиливающаяся при глотании,
- дисфагия,
- осиплость голоса,
- инфильтрация мягких тканей,
- подкожная эмфизема,
- пневмоторакс,
- мышечное напряжение.
Общие симптомы:
- бледность и цианоз кожных покровов,
- холодный пот,
- одышка,
- тахикардия,
- озноб,
- гипертермия (38-39).
До 12 ч после повреждения преобладают признаки собственно повреждения пищевода (местные симптомы). Спустя 12 ч на первый план выступают признаки абсцедирования медиастинальной лкетчатки.
В диагностике повреждений пищевода преобладают рентгенологические методы. Наличие пузырьков воздуха в околопищеводной клетчатке указывает на травму пищевода. При исследовании пищевода с контрастным веществом главный диагностический признак – выхождение контрастного вещества за контуры пищевода.
Консервативное лечение показано:
- при непроникающих повреждениях пищевода,
- свежей перфорации пищевода инородным телом. Находившемся в пищеводе менее суток,
- инструментальных повреждениях пищевода, когда разрыв не более 1-1,5 см и не сопровождается повреждением окружающих органов и медиастинальной плевры, а длина ложного хода в клетчатке средостения не превышает 2 см.
Назначения:
- массивная антибактериальную терапию,
- ограничение или исключение питания через рот,
- парентеральное питание, или силиконовый зонд
Показания к операции:
- закрытые и открытые повреждения пищевода в результате тупой травмы,
- резаные, колотые ножевые и огнестрельные раны,
- большие продольные разрывы,
- спонтанные, гидравлические разрывы,
- проникающие повреждения инородными телами. Находившимися в просвете пищевода более 24 часов,
- проникающие инструментальные разрывы.
Рану пищевода обязательно зашивают при любом сроке с момента ранения, ушивание сопровождается активным дренированием зоны повреждения и укреплением швов соседними тканями. Исключение из этого правила пожилые люди (более 60 лет), у которых для активного дренирования следует выполнять три основные требования: постоянная аспирация, промывание, герметизация области дренирования. Таким образом, суть хирургической тактики при повреждении пищевода у этой категории больных заключена не в ушивании раны, а в герметичном дренировании с использованием постоянных аспирации и лаважа области повреждения.
Ожоги пищевода Их причинами являются различные агрессивные вещества – каустическая сода, уксусная кислота. Тяжесть ожога зависит от концентрации принятого вещества, его количества, химической природы и времени воздействия.
Щелочь вызывает глубокий колликвационный некроз. Вовлечение в процесс мышечного слоя приводит к развитию соединительной ткани с последующим трубчатым стенозом. Процесс рубцевания до стадии образования стриктуры занимает в среднем 2-3 месяца.
Рубцовые стенозы чаще всего образовываются в местах физиологических сужений пищевода, в области аортального сужения, устья пищевода и в наддиафрагмальном отделе.
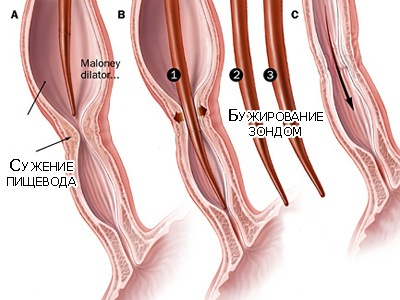
Ведущее значение в лечении ожога пищевода имеет профилактика стеноза. Это раннее бужирование пищевода. Силиконовые дренажи вводят в просвет пищевода и оставляют там на срок от 5-10 до 50 дней с периодическим их удалением на 1-3 дня. Основным патологическим процессом, приводящим к осложнениям в пищеводе, является эзофагит. Позднее бужирование (с 7-8 недели после ожога пищевода) – основной метод лечения рубцовых сужений пищевода. Методы бужирования разделяют по принципу проведения бужа:
- вслепую,
- с эзофагоскопией,
- по направителю: по нити-направителю ортоградно, ретроградно, по струне-направителю ортоградно, ретроградно.
Клиника рубцовых стриктур.
- Ведущим симптомом является дисфагия (92,4%).
- Потеря массы тела – второй ведущий симптом (60%).
- Боли за грудиной вызываются обострением эзофагита.
- Боли в животе типичны для рубцовой деформации желудка.
- Кашель во время еды объясняется попаданием пищи в трахею и бронхи из-за недостаточности замыкательной функции надгортанника или наличия пищеводно-трахеального свища.
Классификации.
 Различают 5 степеней стриктур пищевода:
Различают 5 степеней стриктур пищевода:
1 степень – избирательная, возникает в ответ на прием лишь некоторых видов пищевых продуктов. Диаметр просвета стриктуры меньше 1-1,5 см. Функция пищевода не нарушена.
II степень – компенсированная. Пищевод проходим лишь для полужидкой и тщательно механически обработанной пиши. Диаметр просвета пищевода в области стриктуры 0,3-0,5 см.
III степень- субкомпенсированная, по пищеводу проходят только жидкости и масло. Диаметр стриктуры менее 0,3 см. Над сужением имеется супрастенотическое расширение, в котором выражены явления застойного эзофагита.
IV степень – обратимая, пищевод не проходим. Однако под действием противовоспалительное терапии, а также после наложения больному гастростомы проходимость пищевода клинически может восстановиться.
V степень – необратимая облитерация пищевода.
Лечение: при I-III степени консервативное лечение - бужирование пищевода (см.рисунок), при IV-V степени - операция, ставится вопрос о пластике пищевода.
Организация сестринского процесса. Пациенты с заболеваниями пищевода должны быть тщательно подготовлены к операции, так как они часто бывают обезвожены и истощены. Медсестра проводит инфузионную терапию по назначению врача белковыми препаратами, солевыми растворами, кровезаменителями.
Перед операцией промывает антисептиками расширения пищевода над местом сужения для удаления остатков пищи.
После операции пациента до его выхода из наркоза помещают в палату интенсивной терапии или ОРИТ. М/с обеспечивает подачу увлажненного кислорода, проводит инфузионную терапию, проводит контроль за состоянием гемодинамики, следит за окраской кожных покровов и слизистых, состоянием повязки. Контролирует положение дренажа в плевральной пололсти.
После выхода из наркоза пациенту придают полусидячее положение, проводят комплекс профилактических мероприятий для улучшения дыхательной функции и для предупреждения осложнений со стороны легких:
- вдыхание увлажненного кислорода в течение первых часов после операции,
- комплекс физических упражнений, направленных на удаление секрета из трахеобронхильного дерева и расправление легочной ткани.
- пациенту нельзя пить до 4 суток после операции. М/с должна быть особенно внимательной в эти дни, терпеливо и настойчиво разъяснять пациенту необходимость такого воздержания.
- для уменьшения слюноотделения назначают атропина сульфат,
- слюну пациент должен сплевывать (необходимо обеспечить его специальной емкостью), а не глотать в течение суток после операции.
- принимать жидкость через рот пациент начинает на 4-5 день после операции, небольшими глотками до одного стакана в день.
- через неделю после операции разрешают жидкую пищу (бульон, кисель, сметану) 5-6 раз в день по 40-50 мл пищи за один прием.
- постепенно диету расширяют и через две недели пациента переводят на диету №1.
- при поступлении пациента из операционной с назогастральным зондом его кормят через зонд.
- если наложена гастростома, кормят больного через гастростому.
Дата добавления: 2020-12-12; просмотров: 237; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
