Сестринский процесс при менингококковой инфекции
С/процесс при ОРВИ и менингококковых инфекциях. Противоэпидемические мероприятия в очаге.
ОРВИ – острые респираторные вирусные инфекции – группа заболеваний с воздушно- капельным механизмом передачи, характеризующихся поражением различных отделов дыхательных путей. К ним относится грипп, парагрипп, аденовирусные, синтициальные, риновирусные и другие заболевания. ОРВИ вызывается вирусами различных семейств и родов. Дифференциация заболеваний осуществляется экспресс-диагностикой: методом иммунофлюоресцентного анализа, а так же с помощью серологических реакций ( РСК – реакция связывания компонентами (компонент связывания комплекса антиген-антитело), РНГА – реакция непрямой гемагглютинации и РПГА – реакция прямой гемагглютинации ( определения уровня специфических антител в крови).
Источником инфекции является больной, особенно заразный в острый период заболевания. Здоровый человек заражается, вдыхая инфицированные капли слюны и мокроты, выбрасываемые при чихании на расстояние 2 метров, при кашле – до 3-3,5 метров. При аденовирусной инфекции в связи с устойчивостью возбудителя во внешней среде возможен фекально-оральный и контактно-бытовой пути передачи.
Грипп- это острое вирусное заболевание, характеризующееся симптомами выраженной интоксикации, высокой лихорадкой, поражением верхних дыхательных путей.
|
|
|
Различают 3 типа вируса гриппа: А,В и С. Вирусы гриппа относятся к облигатным внутриклеточным паразитам и отличаются малой устойчивостью во внешней среде.
Наличие нескольких антигенных разновидностей вируса, изменчивость его антигенной структуры, воздушно-капельный путь передачи инфекции, высокая восприимчивость к заболеванию, кратковременный иммунитет у переболевших определяют грипп как трудно контролируемую инфекцию. Заболевание периодически принимает эпидемическое и пандемическое распространение.
Клиническая картина. Инкубационный период короткий – от нескольких часов до 1 – 1,5 суток. Особенностью гриппозной инфекции является раннее появление и быстрое нарастание интоксикации. Заболевание начинается остро, с высокой лихорадкой ( 38,5 – 40 ˚С), озноба. Общей слабости, разбитости, мышечных и суставных болей, особенно в конечностях и спине. Больные жалуются на головную боль, головокружение и шум в ушах. Они становятся раздражительными и капризными. Ухудшается сон. Катаральные явления со стороны дыхательных путей выражены незначительно и проявляются першением в горле, затруднённым носовым дыханием, скудными слизистыми выделениями из носа, сухим, иногда болезненным кашлем. При осмотре отмечается выраженная гиперемия лица и конъюнктив, умеренный цианоз губ, гиперемия слизистой оболочки носоглотки, мягкого и твердого нёба, иногда с точечными кровоизлияниями. На губах и вокруг носовых ходов может появиться герпес. Типичное развитие трахеита с болями по ходу грудины.
|
|
|
В крови с 3-го дня заболевания определяется лейкопения с относительным лимфо-, моноцитозом. СОЭ в неосложнённых случаях нормальная или замедленная.
Типичные клинические проявления гриппа у детей первого года жизни отсутствуют или выражены не столь ярко. Заболевание проявляется бледностью кожи, отказом от груди, падением массы тела. Течение гриппа более тяжелое в связи с частым присоединением бактериальных инфекций и развивающихся гнойных осложнений.
В возрасте от 1 года до 3 лет заболевание протекает особенно тяжело. С первого дня гриппозной инфекции развивается нейротоксикоз. Нередко возникает ларинготрахеит, осложняющийся синдромом крупа. Часто наблюдаются вторичные осложнения. Смертность у детей первых лет жизни более высокая по сравнению с детьми старшего возраста.
Осложнения. Наиболее частыми осложнениями гриппа, особенно у детей раннего возраста, являются отит, пневмония, ларинготрахеит, бронхит. Реже развивается менингит, менингоэнцефалит.
|
|
|
Парагрипп – это острое вирусное заболевание, характеризующееся умеренной интоксикацией, воспалительным процессом в верхних дыхательных путях, нередко с развитием крупа.
Возбудителями являются парагриппозные вирусы ( типа 1,2,3,4). Инкубационный период колеблется от 1 до 7 дней.
Клиническая картина. С первого дня заболевания появляются катаральные явления. Симптомы интоксикации выражены слабо и непродолжительны. Характерным для гриппозной инфекции является поражение гортани: больные жалуются на осиплость голоса, грубый, упорный кашель. У детей раннего возраста ларингит протекает тяжело, нередко осложняясь синдромом крупа. Возможно развитие ларинготрахеита, бронхита, бронхиолита. В связи с наслоением вторичной флоры часто возникает пневмония.
Аденовирусная инфекция – заболевание, характеризующееся поражением лимфоидной ткани и слизистых оболочек дыхательных путей, глаз, кишечника, умеренно выраженными симптомами интоксикации.
Возбудителями являются аденовирусы ( более 40 серотипов). Инкубационный период составляет в среднем 4 – 7 дней, иногда удлиняется до 2 недель.
|
|
|
Клиническая картина. Заболевание начинается остро. Повышается температура тела, появляются кашель, обильные серозные выделения из носа, боль в горле при глотании. Слизистая оболочка ротоглотки отёчная и гиперемированная, на задней стенке глотки определяются увеличенные фолликулы. Нередко в воспалительный процесс вовлекаются миндалины, развивается ангина. При поражении лимфоидного аппарата кишечника появляются приступообразные боли в животе рвота.
Характерным симптомом аденовирусной инфекции являются поражение слизистой оболочки глаз в виде катарального, фолликулярного или пленчатого конъюнктивита. Клиническими признаками заболевания являются жжение, резь, ощущение инородного тела в глазах. Слизистая оболочка век инъецирована, веки отёчные. Конъюнктива глаз резко гиперемированна, зернистая. Отмечается обильное серозно-гнойное отделяемое.
Аденовирусная инфекция сопровождается длительной лихорадкой и имеет продолжительное течение. У детей первого года жизни заболевание начинается постепенно. Ребёнок становится вялым, беспокойным, появляются срыгивания, частый жидкий стул, прекращается нарастание массы тела. Увеличиваются печень и селезёнка. Заболевание протекает тяжело в связи с наличием в дыхательных путях большого количества слизи. Нередко присоединяются пневмония, бронхит с обструктивным синдромом и другие бактериальные осложнения.
Лечение и профилактика ОРВИ
Лечение больных проводится в домашних условиях. Обязательной госпитализации подлежат дети с тяжёлой формой заболевания. В течении лихорадочного периода необходимо соблюдать постельный режим. Показана молочно-растительная диета, обогащенная витаминами.
В начальном периоде заболевания используются лейкоцитарный интерферон, оксолиновая мазь, иммунил. В тяжёлых случаях внутримышечно вводят противогриппозный гамма-глобулин, ацикловир. Лечение лёгких и среднетяжелых форм ограничивается симптоматическими и отвлекающими средствами. Назначается аскорбиновая кислота, рутин, аскорутин. Для уменьшения интоксикации рекомендуется обильное витаминизированное и потогонное питьё. Больным с тяжёлым течением гриппа жидкость вводится парентерально. Развитие нейротоксикоза требует проведения посиндромной терапии. При осложнениях, обусловленных бактериальной флорой, назначаются антибактериальные препараты. Лечение конъюнктивитов должно осуществляться под контролем окулиста. Рекомендуется промывание глаз 30% раствором сульфацил-натрия, закладывание за веко гидрокортизоновой мази.
Уход. Большое внимание следует уделять личной гигиене больного и гигиеническому содержанию помещения ( влажная уборка, частое проветривание, ультрафиолетовое облучение). Важен регулярный туалет кожи и слизистых оболочек полости рта и носа. Учитывая повышенную потливость больных, медсестра по мере надобности должна менять нательное и постельное бельё. При смене нижнего белья следует насухо вытирать влажную кожу ребенка. Для профилактики пневмонии надо чаще поворачивать больного в постели, просить его делать глубокие вдохи. Осуществляя уход за ребёнком, медсестре необходимо учитывать, что больные гриппом из за поражения нервной системы раздражительны, капризны и плаксивы, поэтому следует относиться к ним особенно внимательно и чутко.
Профилактика. Профилактика ОРВИ заключается в изоляции больного и соблюдении правил противоэпидемического режима. При изоляции в домашних условиях ребенка помещают в отдельную комнату. Максимально ограничивают с ним общение. В стационаре больной помещается в бокс. Ухаживающие лица должны носить 4-слойные марлевые маски. Больным выделяется отдельная посуда и полотенце. Реконвалесценты допускаются в детские учреждения не ранее 7 дней от начала заболевания, при наличии осложнений – после полного выздоровления.
Для индивидуальной профилактики ОРВИ используется лейкоцитарный интерферон, который закапывается не менее 4 раз в сутки. Детям раннего возраста, особенно ослабленным, при контакте с больным гриппом целесообразно применение противогриппозного глобулина.
Специфическая профилактика гриппа противогриппозной вакциной ввиду низкой эффективности имеет ограниченное применение.
Важное значение в снижении заболеваемости ОРВИ имеет повышение общей сопротивляемости организма, включающие рациональное питание, прогулки на свежем воздухе, закаливание, массаж, гимнастику. Занятия физкультурой.
Сестринский процесс при менингококковой инфекции
Менингококковая инфекция – острое инфекционное заболевание, вызываемое менингококком и характеризующееся разнообразием клинических форм ( менингококковый назофарингит, менингококцемия, менингококковый менингит).
Возбудитель заболевания – менингококк. Его особенностью является малая устойчивость во внешней среде ( вне организма человека сохраняется в течении 30 минут) и способность продуцировать сильный эндотоксин. Механизм передачи – воздушно – капельный ( в связи с малой устойчивостью заражение происходит при близком и длительном общении).возможно внутриутробное заражение. После перенесённого заболевания остаётся прочный иммунитет, повторные случаи встречаются крайне редко. Входными воротами инфекции служат слизистая оболочка носоглотки и зева.
Клиника. Инкубационный период короткий и колеблется от 2 до 10 дней. Клиническая картина заболевания зависит от формы менингококковой инфекции.
Выделяют:
1) Генерализованные формы ( менингококцемия, менингококковый менингит, менингоэнцефалит, смешанный вариант – менингит и менингококцемия)
2) локализованные формы ( менингококковое носительство и острый назофарингит)
3) редкие формы ( артрит, пневмония, эндокардит, иридоциклит менингококковой этиологии).
Типичные клинические признаки:
Менингококковый назофарингит- наиболее частая форма у детей старше 2 лет. Основные признаки: головная боль, першение в горле, болезненность при глотании, кашель, заложенность носа, насморк со скудными слизисто-гнойными выделениями. Задняя стенка глотки ярко гиперемирована, отёчна. Температура тела субфебрильная или нормальная. Заболевание протекает легко, через 5-7 дней признаки назофарингита исчезают и наступает выздоровление.
Менингококцемия – начинается остро, с повышением температуры тела до 38-39 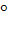 С, головной боли. Для детей грудного возрастахарактерно выраженное беспокойство. С первых часов менингококцемии появляются резко выраженные и нарастающие в динамике симптомы интоксикации. Через 6-24 часа на кожных покровах появляется сыпь. Её элементы ассиметричны, вначале имеют розеолярный или пятнисто-папулёзный характер. Излюбленной локализацией сыпи являются ягодицы, бедра, голени. Реже она располагается на руках, туловище и на лице. Элементы сыпи, расположенные в первую очередь на ягодицах и голеностопных суставах, быстро превращаются в геморрагические. Геморрагии приобретают звёздчатый характер, достигая в тяжёлых случаях 10-15 см в диаметре. Папулёзная сыпь, не переходящая в геморрагическую, обычно через несколько суток бледнеет и исчезает. Количество элементов сыпи может быть самыми различными : от единичных до множественных сливных геморрагий. Обширные участки поражения в последующем некротизируются. В крайне тяжёлом состоянии развивается гангрена кончиков пальцев рук, стоп, ушных раковин.
С, головной боли. Для детей грудного возрастахарактерно выраженное беспокойство. С первых часов менингококцемии появляются резко выраженные и нарастающие в динамике симптомы интоксикации. Через 6-24 часа на кожных покровах появляется сыпь. Её элементы ассиметричны, вначале имеют розеолярный или пятнисто-папулёзный характер. Излюбленной локализацией сыпи являются ягодицы, бедра, голени. Реже она располагается на руках, туловище и на лице. Элементы сыпи, расположенные в первую очередь на ягодицах и голеностопных суставах, быстро превращаются в геморрагические. Геморрагии приобретают звёздчатый характер, достигая в тяжёлых случаях 10-15 см в диаметре. Папулёзная сыпь, не переходящая в геморрагическую, обычно через несколько суток бледнеет и исчезает. Количество элементов сыпи может быть самыми различными : от единичных до множественных сливных геморрагий. Обширные участки поражения в последующем некротизируются. В крайне тяжёлом состоянии развивается гангрена кончиков пальцев рук, стоп, ушных раковин.
Менингит- начинается остро. Среди полного здоровья или на фоне лёгких катаральных явлений появляются озноб, высокая температура до 39-40 ̊ С, сильная головная боль. Дети раннего возраста беспокойны, пронзительно кричат, появляется многократная рвота не приносящая облегчение. В начальном периоде заболевания возникает повышенная чувствительность к световым и звуковым раздражителям, гиперестезия кожных покровов, которая у грудных детей расценивается как менингеальный симптом. К концу первых суток и раньше при тяжёлом течении менингита появляются менингеальные симптомы:
- регидность затылочных мышц ( больной не может коснуться грудной клетки подбородком)
- симптом Кернига  ( согнутую под прямым углом в тазобедренном суставе ногу не удается разогнуть в коленном).
( согнутую под прямым углом в тазобедренном суставе ногу не удается разогнуть в коленном).
- симптом Брудзинского ( 1.верхний симптом Брудзинского: при попытке пригнуть голову к груди ноги сгибаются в коленных суставах, 2. Лобковый или средний симптом Брудзинского: при надавливании на лонное сочленение ноги сгибаются в коленных суставах, 3. Нижний симптом Брудзинского : проверяется одновременно с симптомом Кернига и выражается в сгибании в коленном суставе второй ноги).
На первом году жизни менингеальные симптомы часто отсутствуют ( у детей до 6 месяцев жизни симптом Кернига может наблюдаться как физиологическое явление).
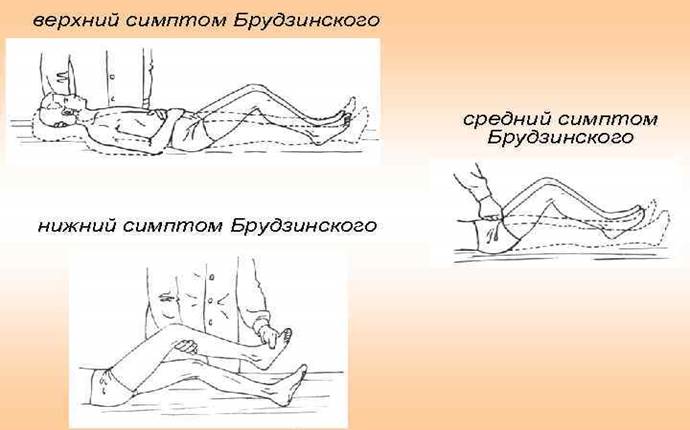
Для детей грудного возраста характерны выбухание родничка и симптом Лессажа  ( при подъёме ребенка в вертикальное положение за подмышечные впадины ноги подтягиваются к животу и удерживаются в таком положении 30-40 сек, здоровые дети опускают их через 5-19 сек).
( при подъёме ребенка в вертикальное положение за подмышечные впадины ноги подтягиваются к животу и удерживаются в таком положении 30-40 сек, здоровые дети опускают их через 5-19 сек).
С большим постоянством на первом году жизни наблюдается тремор рук и запрокидывание головы. Типичной является менингеальная поза больных: они лежат на боку, запрокинув голову и поджав ноги к животу – в виде так называемой позе «легавой собаки». 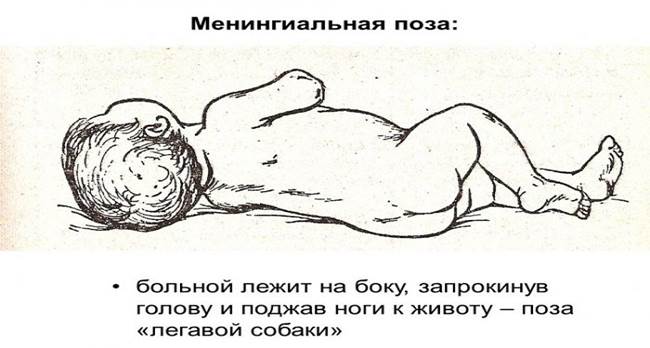
Лабораторное обследование. Больным с генерализованной формой менингококковой инфекции с диагностической целью показана спинномозговая пункция. При наличии гнойного менингита ликвор вытекает под давлением, имеет мутный вид, содержит повышенное количество белка и клеточных элементов (нейтрофилов), пониженное количество сахара и хлоридов.
Для выделения возбудителя проводится бактериологическое и бактериоскопическое исследование спинномозговой жидкости, бактериоскопия толстой капли крови, посев слизи из носоглотки.
При генерализованной форме отмечается высокий лейкоцитоз с нейтрофильным сдвигом, увеличивается СОЭ, анемия.
Лечение. Больные с менингококковой инфекцией подлежат обязательной госпитализации. При остром назофарингите внутрь в возрастной дозе назначают ампициллин, рифампицин, эритромицин или левомицетин. Показано орошение зева теплыми растворами фурациллина, натрия гидрокарбоната.
Больным с генерализованной менингококковой инфекцией на догоспитальном этапе оказывается неотложная помощь: при менингококцемии вводится левомицетин-сукцинат в разовой дозе 25тыс – 30 тыс ЕД/кг массы тела и преднизолон из расчета 1-3 мг/кг массы, при выраженных менингиальных симптомах – лазикс 1-2 мг/кг массы тела.
Больным с менингитом необходимо ввести пенициллин в разовой дозе 50 тыс ЕД/кг массы тела, лазикс, при возбуждении или судорожном синдроме -0,5% раствор седуксена.
Уход. Больные с генерализованной формой менингококковой инфекции нуждаются в тщательном уходе и постоянном внимании медсестры. Большое значение имеют такие мероприятия как : согревание больного, изменение положения в постели, очистительные клизмы, туалет ротоглотки и кожных покровов. При менингококцемии нарушается питание кожи, в связи с этим быстро образуются пролежни. Таким больным необходимо ежедневно обтирать тело теплой водой с добавлением спирта, в случае образования на коже участков некроза накладывают стерильную сухую повязку. Уход за полостью рта заключается в протирании несколько раз в день языка, дёсен, зубов ватным тампоном, смоченным слабым дез.раствором. Учитывая повышенную чувствительность больных к внешним раздражителям, важно соблюдать в отделении лечебно-охранительный режим.
Ухаживая за тяжелобольными детьми, необходимо своевременно отсасывать слизь из дыхательных путей, наблюдать за их проходимостью, контролировать мочеиспускание и стул. Производить катетеризацию мочевого пузыря. Обо всех изменениях в состоянии больного медсестра обязана немедленно доложить врачу.
Профилактика. Для предотвращения распространения заболевания больных изолируют. Их выписывают после клинического выздоровления и двукратного отрицательного исследования, которое проводится через 3 дня после окончания лечения антибиотиками с интервалом в 1-2 дня.
Мероприятия в очаге. детей. Бывших в контакте с больными, разобщают на 10 дней. За очагом устанавливается медицинское наблюдение. Оно включает термометрию 2 раза в сутки, ежедневный осмотр зева, носоглотки и кожных покровов. Дети взрослые, бывшие в контакте с больным, подлежат бактериологическому исследованию на менингококк. Выделенные носители подвергаются лечению (санации) и изоляции до отрицательных бактериологических исследований. В профилактических целях контактировавшим с больным генерализованной формой менигококковой инфекции вводят однократно внутримышечно человеческий иммуноглобулин – детям первого года в дозе 1,5 мл, в возрасте от 2 до 7 лет – 3 мл. в течении всего срока разобщения в коллектив не принимаются новые лица, запрещен перевод детей в другую группу. Для прогулок выделяется отдельная площадка. Группа пользуется отдельным входом и выходом, запрещается посещение общесадовских мероприятий.
Важное значение имеет проведение в очаге гигиенических мероприятий : ежедневная влажная уборка, максимальное разоуплощение спальни, частое проветривание , облучение ультрафиолетовыми бактерицидными лампами.
Дата добавления: 2020-12-12; просмотров: 288; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
