Туберкулез длинных трубчатых костей (туберкулезный остеомиелит).
ЛУЧЕВАЯ ДИАГНОСТИКА
Воспалительных ЗАБОЛЕВАНИЙ
ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Учебное пособие
предисловие
Воспалительные процессы, составляющие патогенетическую основу многих острых и хронических заболеваний, характеризуются высокой медико-социальной значимостью в связи с частым развитием в качестве осложнений септических состояний с возможным летальным исходом [Kujath P , 2007; Павлов Ю.И., 2007].
Проблема воспалительных заболеваний усугубляется увеличением количества больных иммунодефицитом различного происхождения, включая наркозависимых лиц, больных ВИЧ – инфекцией [Turoglu H ., 1998], сахарным диабетом [Павлов Ю.И., 2007, пациентов, получающих противоопухолевое лечение [Blombery P , 2011].
Гнойно-воспалительные заболевания опорно-двигательного аппрата имеют высокий удельный вес в структуре воспалительных заболеваний различной локализаций, в том числе - в группе лиц трудоспособного населения.
Насущной клинической потребностью является своевременная и высокоточная диагностика воспалительных процессов различных локализаций, которая на сегодняшний день в мировой клинической медицине стоит в одном ряду с проблемой диагностики заболеваний кардиологического и онкологического профиля.
Лучевые методы диагностики заниамают лидирующие позиции в диагностике воспалительных заболеваний различной локализации и в первую очередь это относится к заболеваниям опорно-двигательного аппарата. Для этой цели применяется весь спектр современных методов лучевой визуализации – рутинная рентгенография, томографические методы исследования, методы ядерной медицины - являясь при этом не взаимоисключающими, а взаимодополняющими, использование которых построено не на конкурирующей, а на взаимнодополняющй основе.
|
|
|
Данное пособие будет представлять интерес для студентов, клинических ординаторов, обучающихся по специальности «рентгенология», а также для ординаторов смежных специальностей.
.
Туберкулез костей
Туберкулез костей – хроническое воспалительное заболевание, вызываемое Mycobacterium tuberculosis , основу которого составляет туберкулезный остит. В большинстве случаев вовлечение скелета является вторичным в результате гематогенного распространения микобактерий туберкулез из первичного очага в легких или органах мочевыделения. Специфическое поражение скелета регистрируется в каждом третьем наблюдении всех случаев вне легочного туберкулеза. В группу риска по развитию костно-суставного туберкулеза входят лица с синдромом иммунодефицита (СПИД).
Патогенез.Туберкулезный остит представляет собой гранулематозное поражение, окруженное лимфоцитами и полиморфолейкоцитами, с последующим формированием казеозных фокусов, которые при их прогрессировании вызывают деструкцию трабекулярной и в более поздних стадиях - кортикальной кости. Очаги специфического гранулематозного воспаления подразделяются на преимущественно продуктивные и преимущественно экссудативные.
|
|
|
Продуктивный очаг характеризуется относительно медленным доброкачественным течением, небольшими размерами, преобладанием клеточных грануляционных элементов с образованием резко отграниченные полости, так называемой костной каверны, без тенденции к распространению. Экссудативный очаг, содержащий казеозные массы, имеет более выраженные клинические проявления и представляет собой прогрессирующий костный деструктивный процесс с распространением по протяженности и развитием некроза кости с формированием секвестров.
Прогрессирование деструктивного процесса приводит к формированию натечных абсцессов и свищей. «Холодный» абсцесс окружен соединительнотканной капсулой, содержит гной, грануляции и казеозные массы.
Лучевая диагностика.Туберкулезный остит возникает в красном костном мозге губчатой кости аксиального и периферического скелета. В периферическом скелете воспалительный процесс в типичных случаях начинается в метафизах или эпифизах длинных трубчатых костей.
|
|
|
Основу рентгенологической картины туберкулезного остита составляет очаг литической деструкции округлой или овальной формы, диаметром от 1 до 2, 5 см с нечеткими контурами, который не всегда отчетливо визуализируется на фоне остеопороза, сопровождающего специфическое поражение кости. На фоне литической деструкции в качестве проявления некроза может визуализироваться секвестр малой плотности с нечеткими наружным контурами, что дало основание сравнивать его с «кусочком тающего сахара» (Рис. 1).
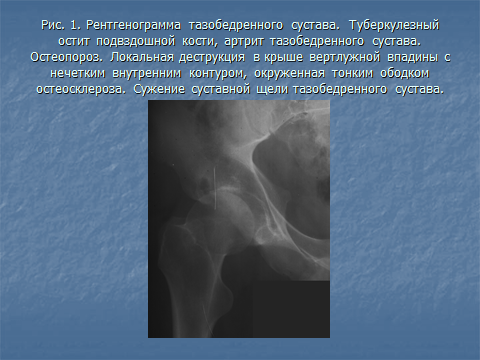
Рис. 1 . Рентгенограмма тазобедренного сустава. Туберкулезный остит подвздошной кости, артрит тазобедренного сустава. На фоне остеопороза - локальная деструкция в крыше вертлужной впадины с недостаточно четким контуром. Сужение суставной щели тазобедренного сустава.
Репаративные процессы в окружающей кости отсутствуют. Периостальная реакция в связи с локализацией остита, как правило, не наблюдается и бывает выражена только при дактилите в детском возрасте или при распространении обширной костной деструкции на диафиз.
|
|
|
Рентгенологические изменения при туберкулезных «холодных» абсцессах обнаруживаются в виде теней различной плотности вблизи пораженных костей или на расстоянии от них. При наличии свищей возможно присоединение вторичной банальной инфекции с последующим развитием склеротических изменений окружающей костной структуры.
МР – картина при всех формах костно-суставного туберкулеза неспецифична и состоит в наличии очага низкого сигнала в Т1ВИ и высокого сигнала в Т2ВИ и в режиме жироподавления (FSat, STIR) за счет отека костного мозга. Очень низкий сигнал в Т1ВИ и очень высокий сигнал в Т2ВИ, расположенные центрально, могут быть признаками внутрикостного абсцесса с наличием гноя или казеозных масс.
После контрастного усиления в зоне туберкулезного остита в Т1ВИ определяется интенсивное повышение сигнала. Собственно гной или казеозные массы не контрастируются, но имеется типичное повышение сигнала по внутреннему контуру абсцесса за счет контрастирования грануляций. Периферическое усиление сигнала вокруг абсцесса в Т2ВИ обусловлено перифокальным отеком костного мозга.
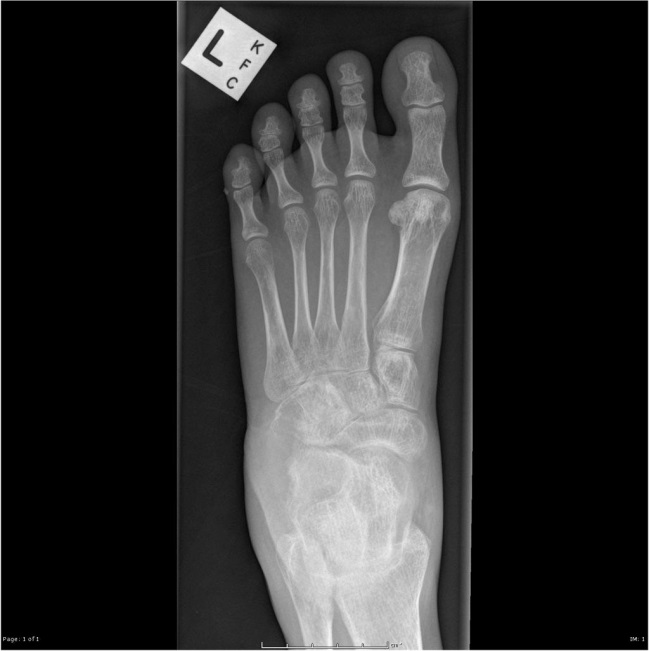
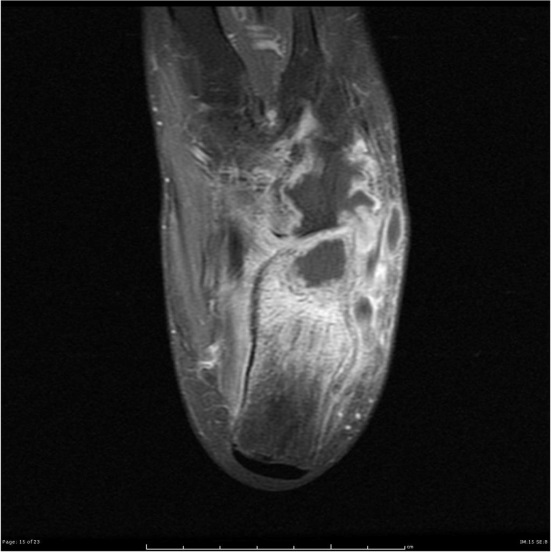
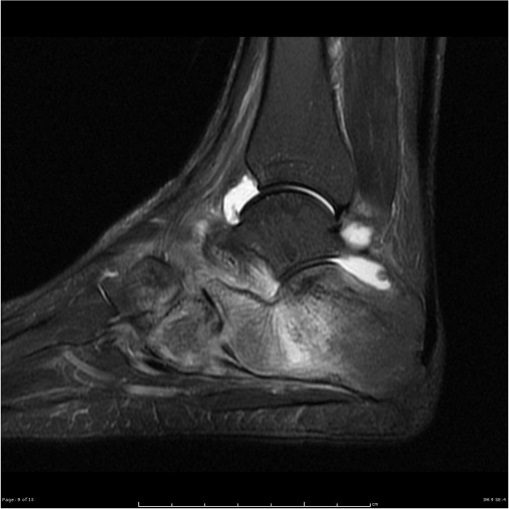
Рис. 2 (а,б,в). Рентгенограмма (а), постконтрастная аксиальная МРТ FSat T1 (б). Туберкулезный остеомиелит костей стопы, артрит пяточн-кубовидного сустава. Деструкция первой клииовидой, пяточной и кубовидной костей (а). Низкоинтенсивные зоны абсцессов кубовидной и пяточной костей с постконтрастным усилением грануляций, зоны перифокального отека костного мзга. Периферическое контрастирование мягкотканного натечника по латеральной поврехности стопы, отека прилежащих мягких тканей (б) (Radiopaedia org).
Значение компьютерной томографии (КТ) состоит в точном установлении локализации и протяженности костной деструкции, секвестрации, наличия или отсутствия периостальной реакции. КТ обладает высокой чувствительностью в определении ограниченной кальцинации мягких тканей, что помогает в решении ряда дифференциально-диагностических проблем.
Роль ультразвукового исследования (УЗИ) заключается в определении мягко-тканного абсцесса или суставного выпота, включая оценку его структуры. Кроме того, с помощью ультразвука хорошо визуализируется пролиферирующий синовий. Под контролем УЗИ или КТ можно выполнять биопсию для последующего гистологического исследования или осуществлять дренирование внутрикостного или мягкотканного очага поражения.
Сцинтиграфическая картина при туберкулезном поражении костно-суставного аппарата характеризуется повышением накопления РФП в зоне интереса. Между тем, большие по размеру абсцессы или литические фокусы могут манифестировать как фотопенические очаги, окруженные диффузными участками повышенного накопления.
Формы костно-суставного туберкулеза. Различные проявления туберкулеза костно-суставного туберкулеза классифицируются в зависимости от их локализации и относительной частоты встречаемости. Различают следующие варианты костного поражения при туберкулезе: туберкулезный спондилит, туберкулезный артрит, туберкулез длинных трубчатых костей (туберкулезный остеомиелит), кистозно –литический туберкулез, туберкулезный дактилит.
Туберкулезный спондилит (болезнь Потта) - наиболее частая локализация специфического поражения костей, представляющая собой воспалительное заболевание позвоночника, характерным признаком которого является первичное разрушение тел позвонков с вовлечением межпозвонкового диска. Наряду с туберкулезным спондилитом существует спондилит, вызываемый банальной гноеродной флорой. Дифференциальная диагностика двух наиболее распространенных форм воспалительного поражения требует знания их лучевой семиотики.
При гнойном спондилите инфекция может распространяться гематогенным (очаг инфекции любой локализации) и контактным (операции на органах забрюшинного пространства, на межпозвонковых дисках, посттравматический, после перидуральной анестезии) путем.
Типичными клиническими проявлениями банального гнойного спондилита является острое начало с повышением температуры и выраженным болевым синдромом. В качестве осложнений сравнительно быстро появляются паравертебральные абсцессы, свищи, поражение центральной нервной системы, в том числе и гнойный менингит.
Наиболее типичной локализацией гнойного спондилита являются нижне-грудной и поясничный отделы позвоночника. Чаще поражается один двигательный сегмент, реже два. Возможно поражение одного позвонка, но обязательно вовлечение диска.
Визуальные признаки гнойного спондилита заключаются в наличии краевой костной деструкции замыкательной пластинки в сочетании со снижением высоты межпозвонкового диска.
Снижение высоты межпозвонкового диска может быть симметричным или асимметричным, что в прямой проекции создает картину сколиоза. Темпы снижения высоты межпозвонкового диска при банальном гнойном спондилите более интенсивные, чем при специфическом процессе, и данный симптом можно зарегистрировать при рентгенологическом исследовании на 10-14 день развития заболевания.
Краевая костная деструкция в виде нечеткости наружного контура поражает каудальную пластинку вышележащего и краниальную пластинку нижележащего позвонков с частичным распространением на боковую и переднюю стенки позвонка. Деструкция по всей замыкательной пластинке позвонка бывает редко. Характерным признаком гнойной деструкции позвонка при гнойном спондилите является сочетание деструкции с репаративными процессами (уплотнение позвонка) вплоть до формирования «Vertebra eburnea». Протяженность деструкции не превышает 1/5 -1/4 высоты позвонка в отличие от более распространенной деструкции при туберкулезном спондилите. Банальный гнойный спондилит сопровождается отеком паравертебральных мягких тканей, для него не характерно образование «натечника» или он очень узкий (рис.3 а,б).
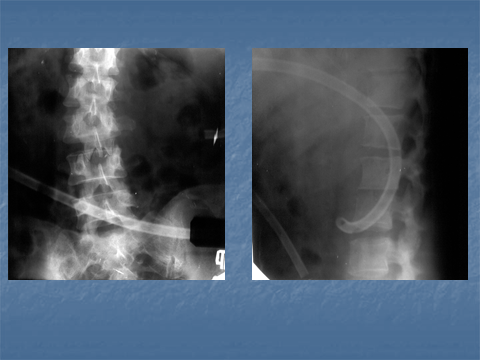
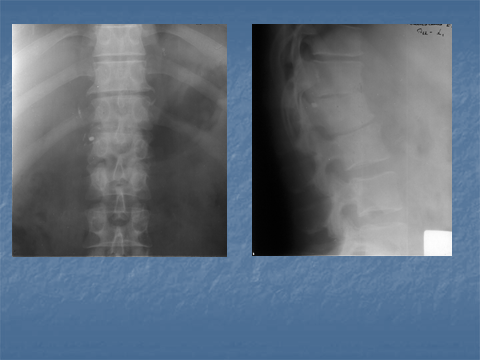
Рис. 3 (а)Рентгенограммы поясничного отдела позвоночника. Правосторонний сколиоз на уровне L 2- L 3. Сужение межпозвонкового пространства в этом сегменте и отсутствие четкости краниальной замыкательной пластинки L 3.
Рис.3 (б)Рентгенограммы поясничного отдела позвоночника. Сужение межпозвонкового пространства в Th 11- Th 12- L 1, отсутствие четкости передних отделов каудальной замыкательной пластинки Th 11. Маленькие боковые краевые остеофиты сочленяющихся суставных поверхностей Th 11- Th 12. Следы контрастного вещества паравертебрально на уровне L 1 после выполнения фистулографии (контрастирования) свищевого хода.
Магнитно-резонансная томография является методом выбора из числа всех методов лучевой диагностики, применяемых при исследовании позвоночника. При МРТ оценивается состояние костного мозга, межпозвонкового диска и мягких тканей. В костном мозге пораженного позвонка определяется признаки отека костного мозга в виде низкого сигнала в Т1ВИ, высокого сигнала в Т2 ВИ и в FSat и высоким сигналом в Т1ВИ после контрастного усиления. Сигнальные характеристики грануляции зависят от степени их васкуляризации как при нативном исследовании, так и в условиях контрастного усиления.
Изменение межпозвонкового диска заключается в повышении его сигнала в острую фазу воспалительного процесса. Высокоинтенсивный межпозвонковый диск становится однородным за счет отсутствия визуализации низкоинтенсивной горизонтальной линии по экватору пульпозного ядра. Высокая интенсивность сигнала вовлеченного в процесс диска становится подобной сигналу вовлеченного тела позвонка (рис. 4).
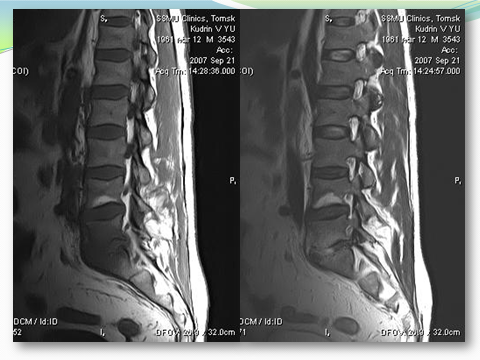
Рис. 4 (а,б). МРТ (сагиттальные) пояснично-крестцового отдела позвоночика в Т1 ВИ (а) и Т2 ВИ (б) больного пиогенным (гнойным) спондилитлм. Однородный низкоинтенсивный сигнал L 5 - S 1 и межпозвонкого пространства (а). Отек костного мозга L 5- S 1, гиперинтенсивный сигнал в сниженном по высоте межпозвонковом диске. Отсутсвие визуализации сочленяющихся замыкательных пластинок L 5- S 1. Субхондральная жировая дегенерация костного мозга L 4 в Т1 ВИ и Т2 ВИ.
Туберкулезный спондилит, или болезнь Потта, наиболее частая локализация специфического поражения костей. Общепризнанным путем проникновениямикобактерий туберкулеза в губчатое вещество тел позвонков считается гематогенный (через артериальный кровоток) или реже - лимфогенный. Непосредственное, прямое поражение позвонков в результате контактного распространения специфического процесса с прилежащих паравертебральных тканей встречается редко.
Клинические симптомы туберкулезного спондилита выражены не отчетливо, стерты и не специфичны и проявляются в диапазоне от длительно-существующей скованности движений в поясничном отделе позвоночника до локальной болезненности.
В основе воспалительного процесса лежит туберкулезный остит, который представляет собой гранулематозное воспаление, локализующееся первоначально в передне-верхних и передне-нижних углах позвонков, соответственно локализации питающих терминальных артерий.
Наиболее распространенной локализацией туберкулезного спондилита являются нижне-грудной и пояснично-грудной отделы позвоночника с поражением 1-2 двигательных сегментов. Возможно вовлечение в процесс и большего количества сегментов, но с сохранением между ними интактных здоровых промежутков. Шейный и крестцовый отделы позвоночника вовлекаются спорадически.
Первый рентгенологический признак начинающегося специфического поражения субхондральной кости - это локальный остеопороз и уменьшение толщины замыкательной пластинки позвонка. Последующее распространение инфекции приводит к разрушению кортикального слоя и распространению процесса на прилежащую поверхность диска, что характеризуется снижением высоты межпозвонкового пространства. Темпы сужения межпозвонкового пространства выражены в меньшей степени, чем при пиогенном спондилите. Длительная сохранность высоты прилежащего межпозвонкового диска, представляющая важный диагностический симптом туберкулезного спондилита, обусловлена отсутствием протеолитических ферментов в микобактериях туберкулеза, что является их отличительным свойством от других микроорганизмов, вызывающих пиогенную инфекцию. Кроме того, длительное сохранение межпозвонкового пространства обусловлено наличием выраженных грануляций в зоне деструкции тел позвонков.
В случае сублигаментарного распространения воспалительного субстрата под переднюю продольную связку происходит краниокаудальное распространение инфекции с прерывистым многоуровневым поражением прилегающих позвонков с характерной костной деструкцией передних углов позвонков.
Локализация деструкции в передне-верхних и передне-нижних отделах тел позвонков формирует их клиновидную деформацию и постепенную кифотическую деформацию позвоночника. Специфической визуальной особенностью деструкции позвонков при туберкулезном спондилите следует считать протяженность деструкции, более массивной, чем при банальном гнойном спондилите, достигающая (распространяющейся) на 1/3-1,2 высоты тела позвонка
Специфическое инфицирование мягких тканей, сочетающееся с костными изменениями, протекает с образованием паравертебрального «холодного» туберкулезного абсцесса, с вовлечением эпидурального пространства. Паравертебральные абсцессы («натечники») содержат разрушенные части позвонка, гной, грануляции. Они могут достигать больших размеров, приводя к дислокации органов брюшной полости, забрюшинного пространства, к деформации позвоночного канала и дурального мешка. Компрессия спинального канала в результате эпидурального распространения специфического воспалительного процесса является осложнением, представляющим угрозу для жизни больного.
Хронический абсцесс может приводить к образованию свищевого хода, открывающегося в другие по локализации орган или структуру, такие как грудная клетка или поверхностное подкожное пространство, что в конечном итоге результируется во внутригрудной или подкожный абсцесс.
Визуализация натечника при рентгенографии зависит от локализации. Натечник отчетливо визуализируется в грудном отделе на фоне легочных полей в виде веретенообразной тени. В поясничном отделе – не дифференцируется контур m.psoas, либо он выпуклый. В шейном отделе позвоночника натечник приводит к увеличению превертебрального пространства и смещению воздушного столба трахеи, увеличением ретрофарингеального пространства (Рис. 5, Рис.6).
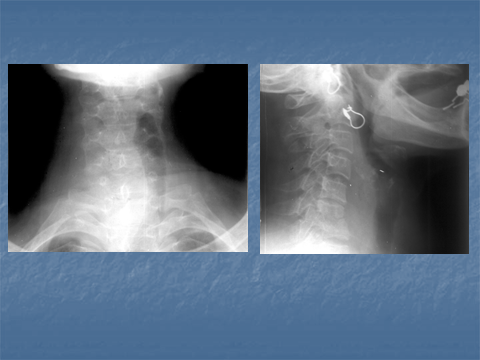
Рис. 5. Рентгенограммы шейного отдела позвоночника. Снижение высоты межпозвонкового диска и контактная деструкция 5-6 с протяженностью деструкции до 1/3 высоты тел позвонков. Увеличение превертебрального пространства и дислокация (смещение) натечником воздушного столба трахеи.
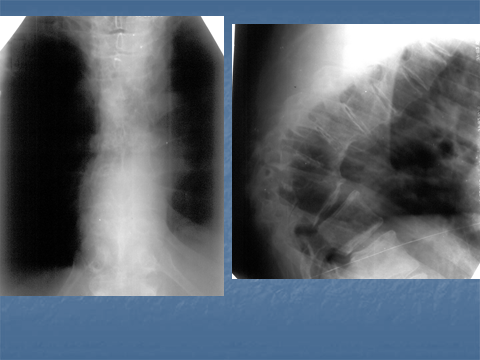
Рис. 6 . Туберкулезный спондилит грудного отдела позвоночника. Клиновидная деформация и блок Th 7, Th 8, Th 9 с формированием выраженного кифоза по типу горба ( hybus ). Веретенообразная тень натечника на передне-задней рентгенограмме позвоночника.
Обширная контактная деструкция смежных позвонков может формировать картину «одного позвонка», создающую существенные диагностические сложности. Диагностические сложности разрешаются визуализацией пары дужек и суставных отростков, подходящих к условно «одному» позвонку (Рис.7 ).
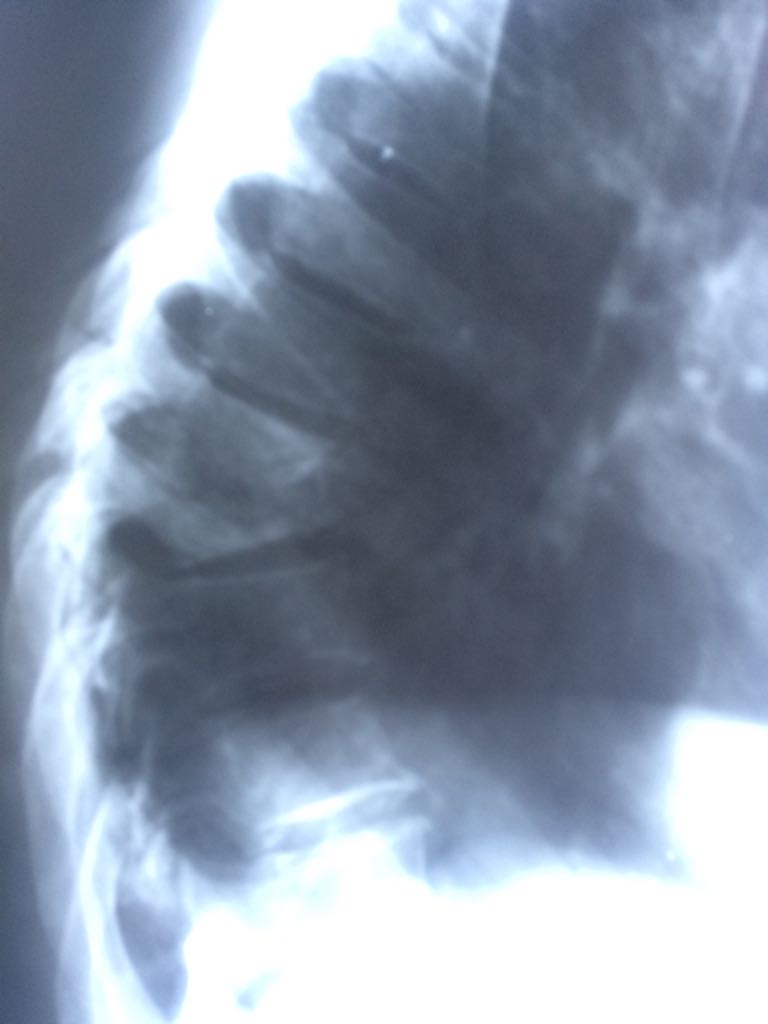
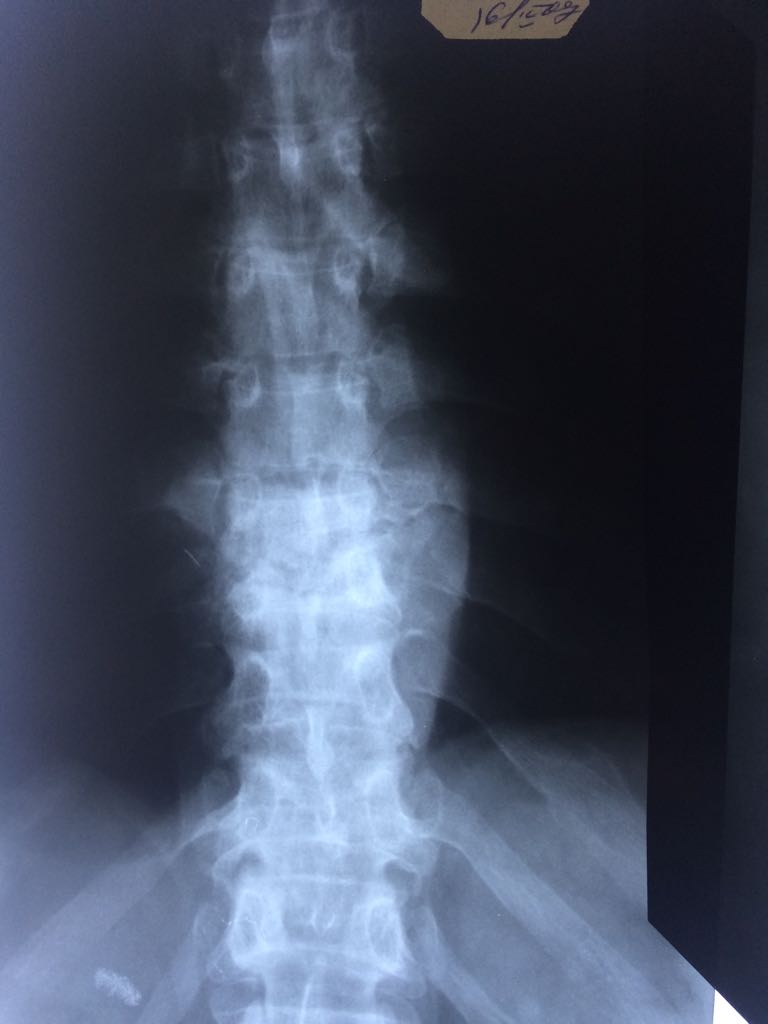
Рис .7. Рентгенограммы грудного отдела позвоночника в боковой (а) и боковой (б) проекциях. Туберкулезный спондилит с формированием блока клиновидной формы тел Th 8 и Th 9 (а). Веретенообразная тень натечника на уровне блока позвонков (б).
Классические визуальные проявления спондилита, вне зависимости от его этиологии, основаны на досконально разработанной рентгенологической семиотике. Однако рентгенография обладает низкой чувствительностью в установлении ранних проявлений спондилита, в том числе и туберкулезого, и не позволяет установить вовлечение позвонков до тех пор, пока объем деструкции не превысит 50% исследуемого участка. Кроме того, рентгенография не используется для определения поражения мягких тканей, за исключением их выраженной кальцинации, встречающейся в позднюю стадию заболевания.
Возможность получения тонких срезов в сочетании с мультипланарной реконструкцией при использовании МСКТ способствуют выявлению более полного объема и протяженности костной деструкции тел позвонков, особенно при образовании (наличии) множества костных фрагментов более характерных для туберкулезного, а не пиогенного спондилита. КТ имеет преимущества по сравнению с рутинной рентгенографией в визуализации формирования свищей при распространении процесса на мягкие ткани, а по сравнению с МРТ - в установлении ограниченной кальцинации мягких тканей.
Однако, недостатком КТ по сравнению с МРТ является невозможность установления тех ранних проявлений туберкулезного спондилита, которые возникают в костном мозге.
Исчерпывающее знание класической семиотики туберкулезного спондилита - деструкция передних углов тел позвонков, наличие обширного паравертебрального абсцесса, длительная интактность межпозвонкового диска, многоуровневое поражение повышают специфичность МРТ в диагностике данного заболевания. Необходимо учитывать, что сигнальные характеристики грануляции зависят от степени их васкуляризации как при нативном исследовании, так и в условиях контрастного усиления. При сформированной каверне при туберкулезном спондилите по периферии наблюдается постконтрастный высокий сигнал в Т1 ВИ. Изменения сигнала диска при туберкулезном спондилите возникает позднее, чем при пиогенном сподилодисците (рис. 8 а,б).
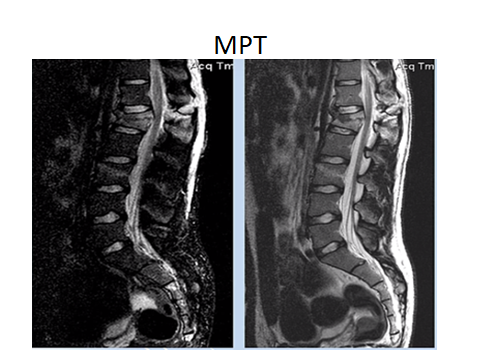
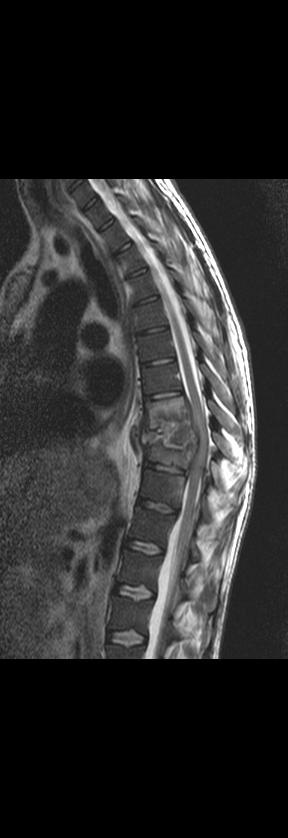
Рис. 8 (а,б). МРТ (сагиттальные) поясничного (а) и грудного (б) отделов позвоночника в Т2 ВИ. Блок клиновидной формы Th 12 и L 1 с наличием двух суставных отростков, подходящих к блоку позвонков; отек костного мозга пораженных позвонков (а). Обширная контактная деструкци Th 8, Th 9, тело Th 9 представлено некротизированным дорсально расположенным фрагментом. Кифотическая деформация на уровне пораженных позвонков с компрессией переднего ликворного пространства (б).
Контрастное усиление в сочетании с режимами жироподавления используется для определения паравертебрального мягко-тканного абсцесса и эпидурального распространения воспалительного процесса. Усиление сигнала по периферии этих паравертебральных мягкотканных масс, распространяющихся вдоль внутреннего контура передней продольной связки, отражают гранулематозные воспалительные массы.
Эпидуральное распространение специфического воспалительного процесса характеризуется наличием мягко-тканных масс с типичным периферическим ободком контрастного усиления, хорошо отграниченное задней продольной связкой.
Контрастное усиление в сочетании с режимами жироподавления используется для овоспалительного процесса (рис. 9, 10).
б 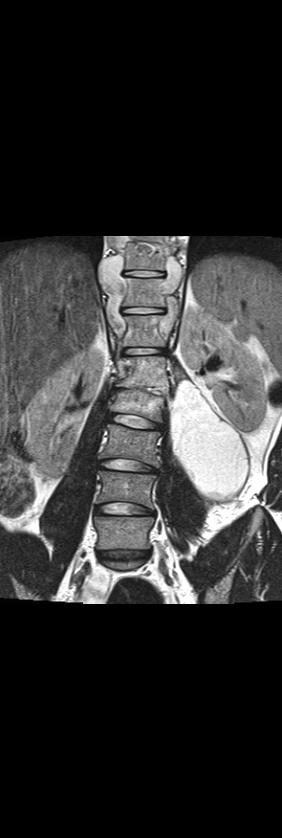
 г
г
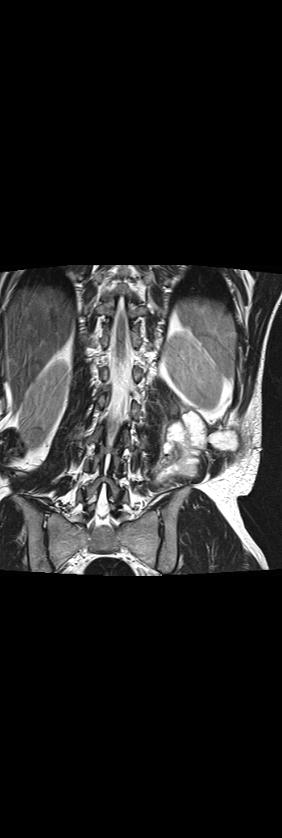
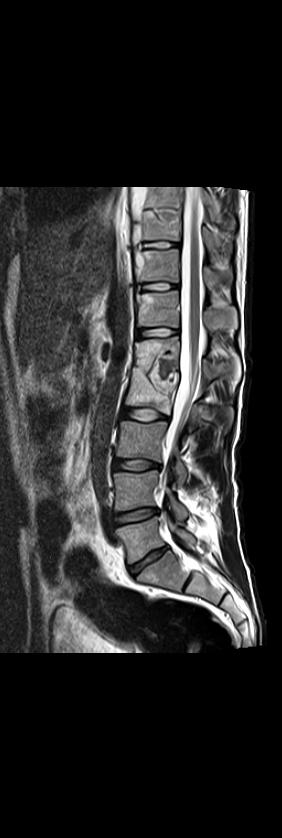
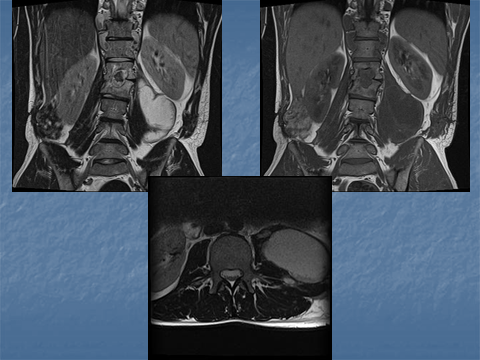
Рис 9. Коронарные (а.б,в), сагиттальная (г) и аксиальная (д) МРТ в Т2 ВИ поясничного отдела позвоночника. Контактная деструкция L 1- L 2 с наличием костной каверны, некротическим содержимым, васкуляризированными грануляциями, перифокальным отеком костного мозга (а,б,г). Костная каверна в краниальной части Th 10 (а,б,г). Паравертебральный натечник на уровне Th 10- Th 11- Th 12 (а,б, г); натечник по типу psoas abscess слева с распространением в подкожную клетчатку (а, б, в, д).
 а
а  д
д
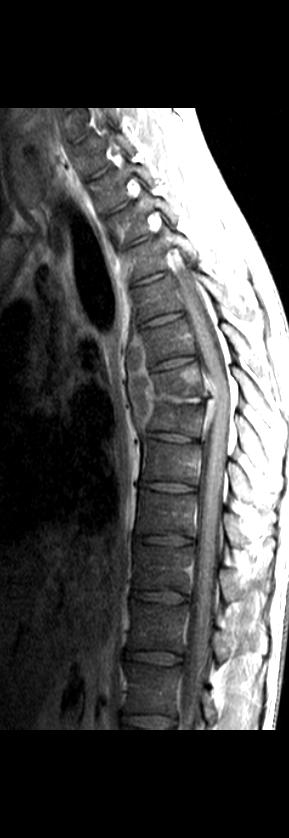
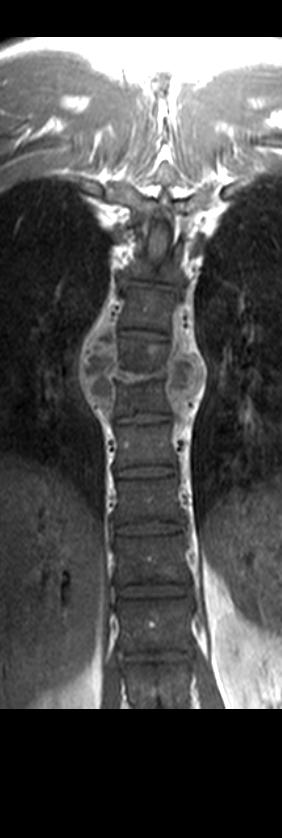
Рис. 10. Сагиттальная (а) и коронарная (б) постокнтарстная МРТ в Т1 ВИ. Контактная деструкция Th 7- Th 8 с паравертебральным натечником. Контрастное усиление стенок паравертебрального натечника и эптдурального воспаления.
Возможности МРТ позволяют определять и динамику воспалительного процесса. Признаком снижения активности служит повышение сигнала в Т1ВИ (приближение к сигналу нормального костного мозга) и уменьшение интенсивности сигнала в Т2 ВИ и FSat в зоне обратного развития специфического внутрикостного воспаления за счет обратного развития воспалительного отека костного мозга, а также за счет восстановления участков костеобразования в грануляционной ткани в которой путем метаплазии сформировалась остеоидная ткань. Снижение сигнала в Т2ВИ и в FSat в окружающих мягких тканях происходит за счет уменьшении мягкотканного компонента. Уменьшение васкуляризации грануляций или их фибротизация также приведет к снижению сигнала в Т2ВИ и в FSat, а в Т1ВИ - к отсутствию изменения сигнала после контрастного усиления.
Сцинтиграфическая картина при туберкулезном поражении костно-суставного аппарата характеризуется повышением аккумуляции РФП в зоне интереса. Однако, сцинитиграфическая картина туберкулезного спондилита имеет определенную особенность. В отдельных случаях высокое внутрикостное давление в пораженном позвонке приводит к редуцированию (снижению) внутрикостного кровотока и формированию вследствие этого- фотопенического эффекта. (Рис. 11 а, б).
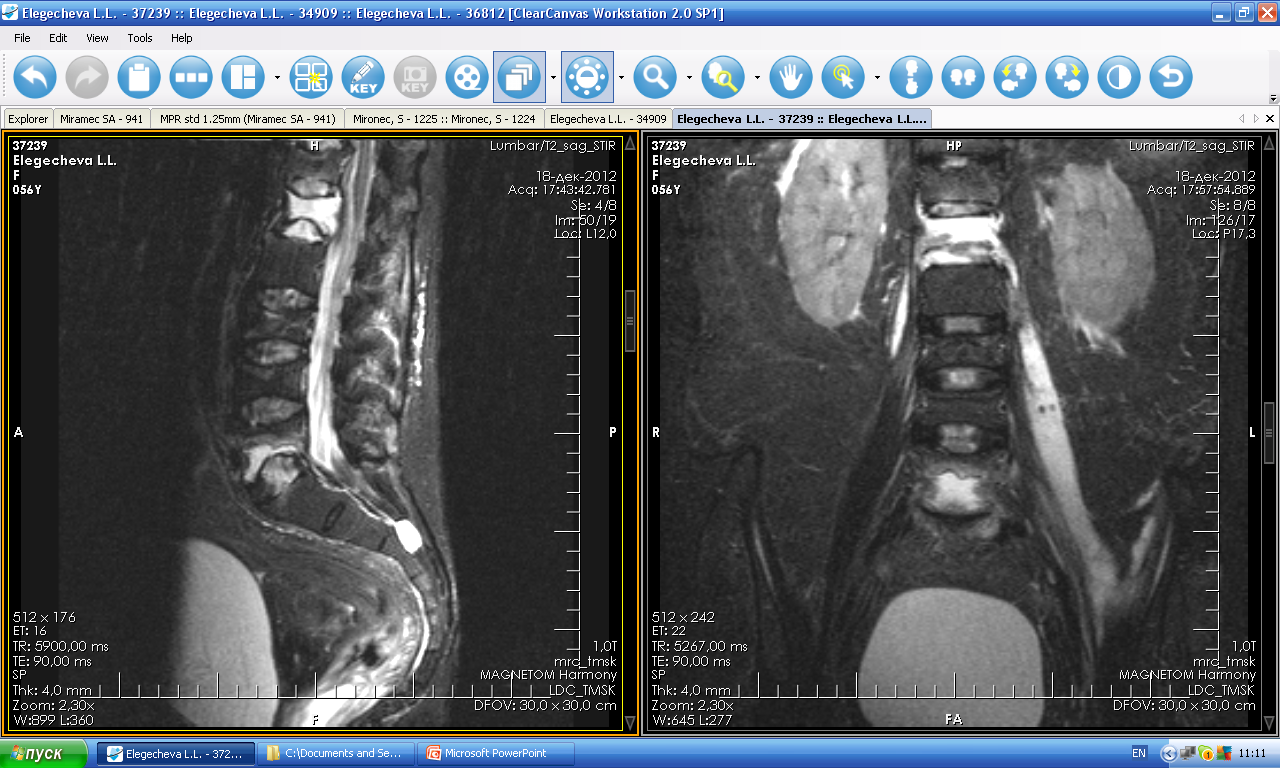

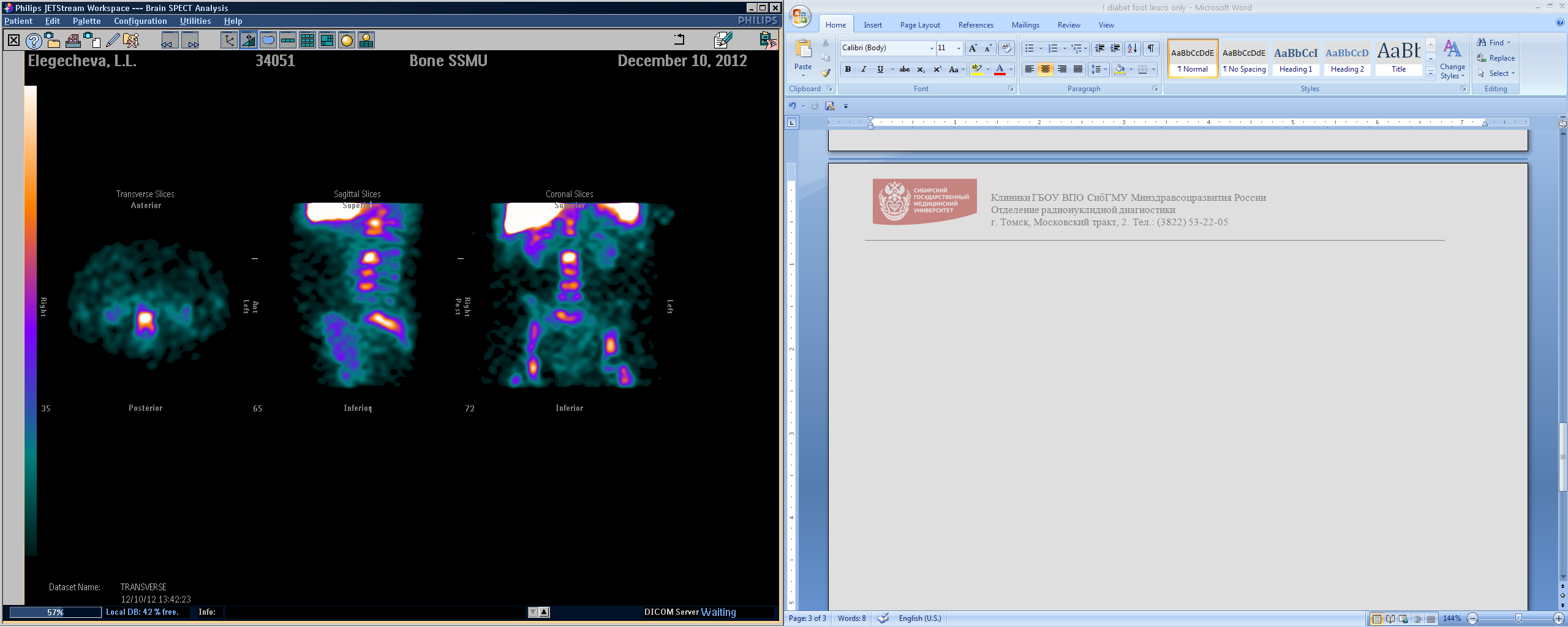
Рис. 11 (а,б). МРТ в STIR (а) и ОФЭКТ (б) поясничного отдела позвоночника. Туберкулезный спондилит с многоуровневым поражением на уроовне L 1 и L 5. Отек костого мозга и снижение высоты тел L 1 и L 5 , высокий сигнал межпозвонковых дисков с сохранением их высоты в сегментах L 1- L 2 и L 5- S 1. Левосторонний натечник с распространением от L 1- L 2 по ходу подвздошной мышцы (а). Фотопенические дефекты на уровне L 1 и L 5 в зоне отека костного мозга L 1 и L 5 (б).
Несмотря на высокую диагностическую эффекткинвость (информативность) современных методов визуализации сходство отдельных симптомов поражения позвоночника при специфическом процессе и при таких заболеваниях как пиогенный спондилит, грибковая инфекция, бруцеллезный спондилит, а также других гранулематозных заболеваниях, не всегда позволяют однозначно высказаться об определенной нозологической форме поражения. Поэтому во всех случаях, когда у пациента подозревается наличие туберкулезного спондилита, окончательный диагноз может быть установлен только при морфологическом исследовани пункционного материала.
Туберкулезный артрит – это, как правило, моноартрит, как и большинство инфекционных заболеваний суставов. Крупные суставы - тазобедренные и коленные (10% каждый в общем числе случаев), страдают наиболее часто, но могут поражаться и другие суставы, включая локтевой, лучезапястный, крестцово-подвздошный, плечевой суставы, а также суставы кистей и стоп. Суставы нижних конечностей имеют тенденцию к более частому вовлечению в специфический воспалительный процесс по сравнению с суставами верхних конечностей.
Туберкулезный артрит является обычно вторичным по отношению к туберкулезному первичному фокусу, расположенному в метафизе, который распространяется через метаэпифизарный хрящ в эпифиз. В результате возникает кортикальная и субкортикальная костная деструкция суставных поверхностей костей по одной или обеим сторонам сустава.
Менее часто артриты встречаются без предшествующего остита, путем гематогенного распространения микобактерий туберкулеза на синовиальную мембрану с последующим распространением гранулематозного поражения на суставной хрящ и подлежащую кость. Не зависимо от путей распространения инфекции реактивная гиперемия приводит к развитию юкста-артикулярного остеопороза.
При отсутствии положительной динамики на фоне проводимой терапии инфекция может распространяться на прилежащие мягкие ткани с формированием холодного абсцесса и свища. В содержимом свища редко удается выделить микобактерии туберкулеза в связи с их частой пиогенной контаминацией.
Рентгенографическая картина туберкулезного артрита включает отчетливо выраженный юкста-кортикальный остеопороз, краевую деструкцию суставных концов костей по одной или обеим сторонам сустава и сужение суставной щели. Очаг костной деструкции на начальных этапах его развития на фоне остеопороза может выглядеть как локальное разрежение костной структуры. Сложно выявить туберкулезный остит при наличии в нем секвестров с сохранившимися костными балками, более отчетливо специфическая деструкция кости регистрируется при увеличении ее объема в случаях разрушения замыкательной пластинки кости (рис. 12).
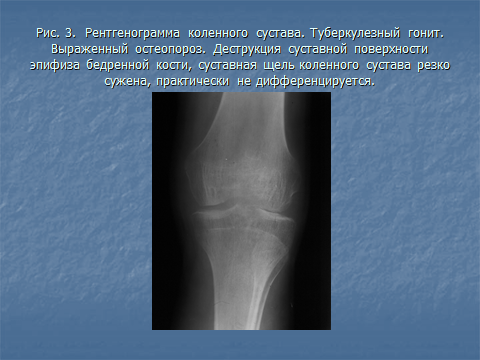
Рис. 12. Рентгенограмма коленного сустава. Туберкулезный гонит. Выраженный остеопороз. Деструкция суставной поверхности эпифиза бедренной кости, суставная щель коленного сустава в центральной и ммедиальной части резко сужена, практически не дифференцируется.
При туберкулезном артрите темпы сужения суставной щели более медленные, чем при пиогенной инфекции ввиду низкого содержания протеолитических энзимов в микобактериях туберкулеза. Характер развития деструкции суставных поверхностей или краевых эрозий определяется морфологическим типом очага воспаления. При продуктивном воспалении деструкция суставных поверхностей костей имеет ограниченный характер, протекает по типу краевой эрозии с четкими наружными контурами без распространения по протяженности. Краевая эрозия считается характерным признаком туберкулезного поражения cо скудной клинической симптоматикой (Рис.13).
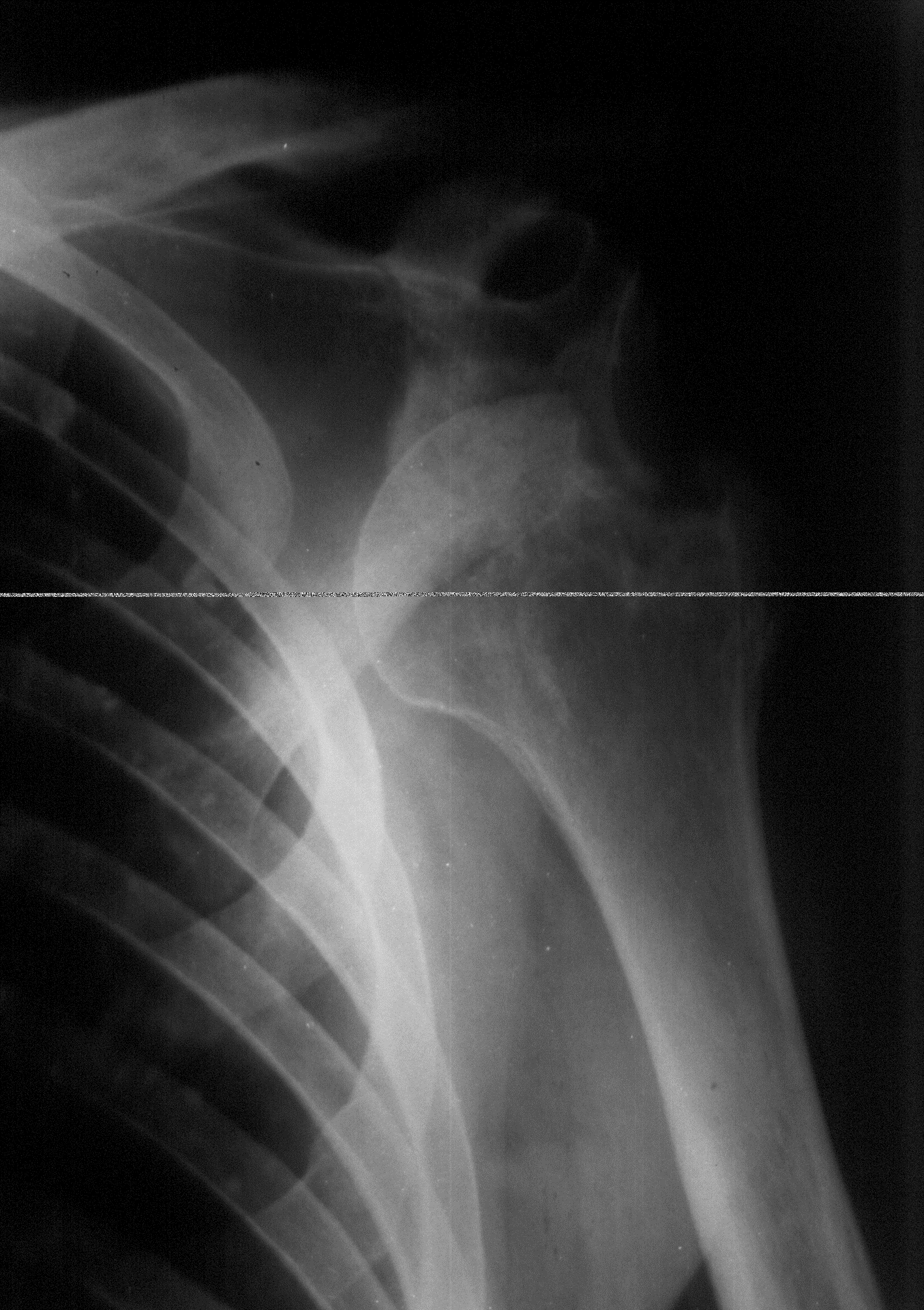
Рис. 13. Рентгенограмма плечевого сустава Краевая костная деструкция наружно-верхней поверхности головки плечевой кости с достаточно четкими контурами. Вывих плечевого сустава.
Прогрессирование процесса (экссудативная форма) сопровождается большой протяженностью деструкции и может приводить к обширному разрушению суставных поверхностей костей, обширным костным дефектам, грубой деформации соответствующего участка скелета и нарушении функции сустава. При этой форме возможно развитие натечников и свищей (Рис. 14).
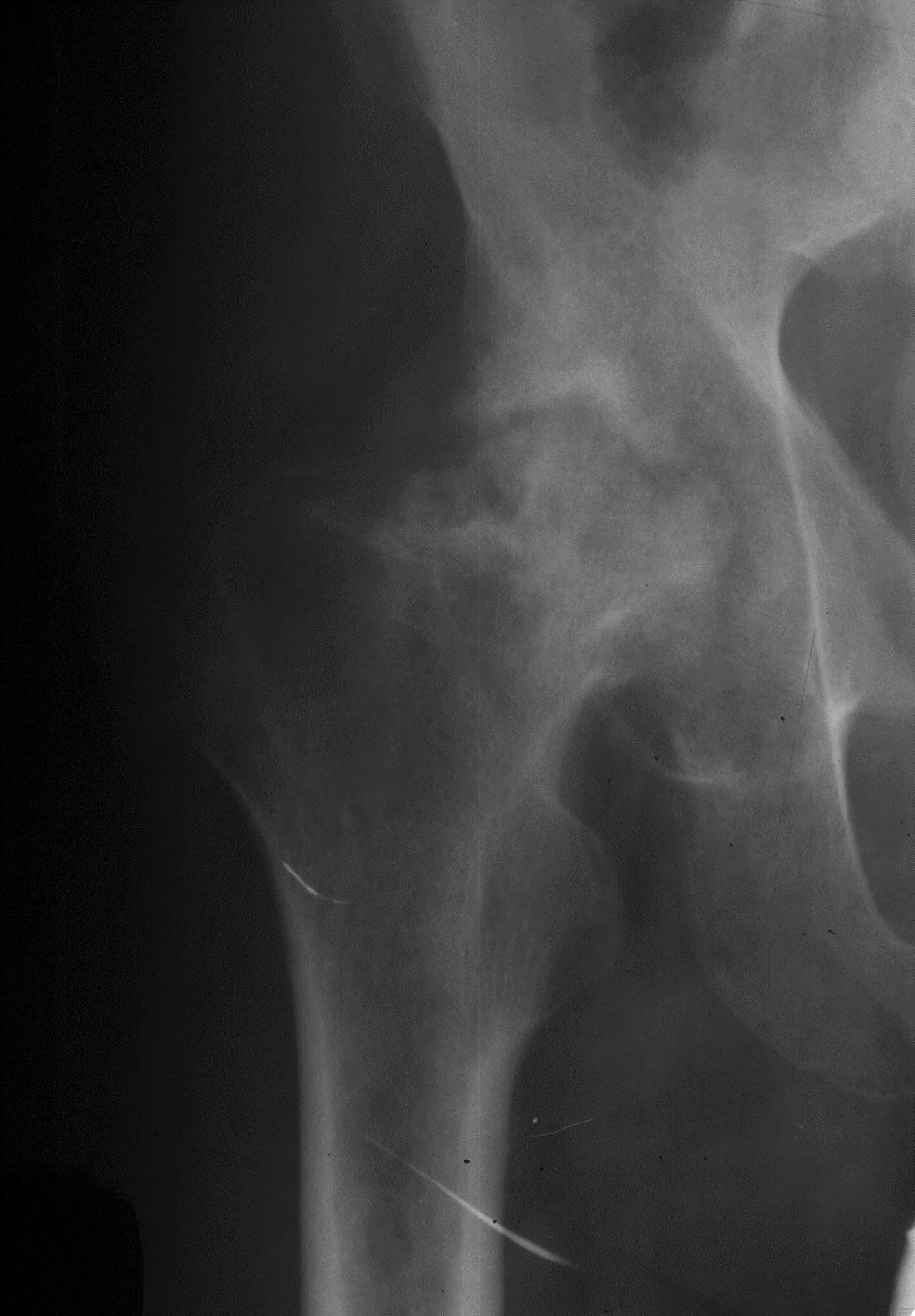
Рис. 1 4. Рентгенограмма тазобедренного сустава. Туберкулезный коксит. Обширная деструкция и деформация вертлужной впадины и головки бедренной кости. Неравномерное сужение суставной щели.
Специфическим проявлением туберкулезного артрита является отсутствие склероза и периостита. Отсутствие периостита объясняется локализацией туберкулезного процесса в эпифизах трубчатых костей, не имеющих надкостницы. Однако при переходе процесса на диафиз возникают периоститы, иногда выраженные значительно.
Затухание процесса проявляется отграничением зоны деструкции, появлением четкости контуров, формированием замыкательных пластинок в местах деструкции суставных концов костей и восстановлением крупнопетлистой структуры кости с наличием гипертрофированных по осевым линиям костных трабекул (Рис. 15).
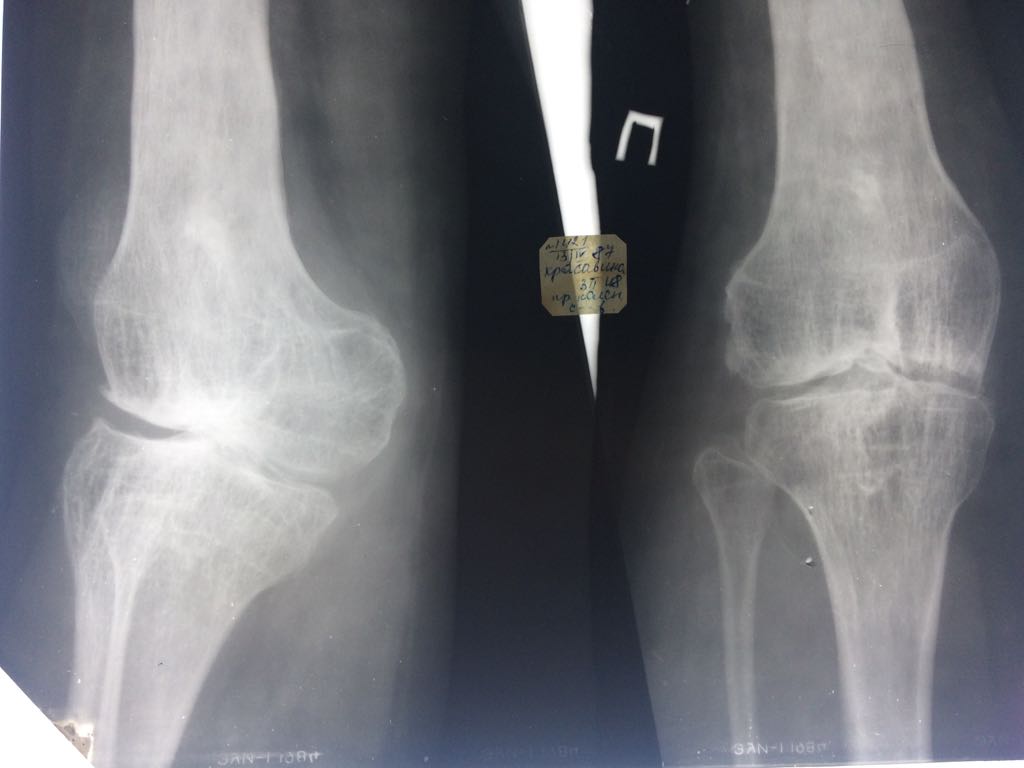
Рис.15.Рентгенограмма коленного сустава. Состояние после перенесенного туберкулезного гонита. Остеопороз, крупнопетлистая костная структура эпиметафизов бедренной и большеберцовой костей, уплощение эпифизов, умеренное сужение и деформация суставной щели с четкими контурами замыкательных пластинок.
Исход туберкулезного артрита определяется продуктивным или экссудативным типом воспаления и поэтому может проявляться деформацией суставных концов с крупнотрабекулярной структурой кости или выраженной деструкцией суставных концов костей с частичным или полным нарушением функции соответствующего сустава. Стихание активного процесса приводит к развитию склероза и фиброзного анкилоза. Костный анкилоз можно увидеть только в отдельных случаях, как правило после оперативных вмешательств с формированием артродеза.
Динамику туберкулезного артрита можно рассматривать и с позиций предартритической, артритической и постартритической фаз развития артрита.
Предартритическая фаза характеризуется остеопорозом, наличием туберкулезного остита, который при его малых размерах не всегда можно выявить на фоне остеопороза. В этот период суставная щель не сужена, а у детей и подростков может быть расширена. В этом же возрасте может быть гипертрофирован и эпифиз (рис. 16).
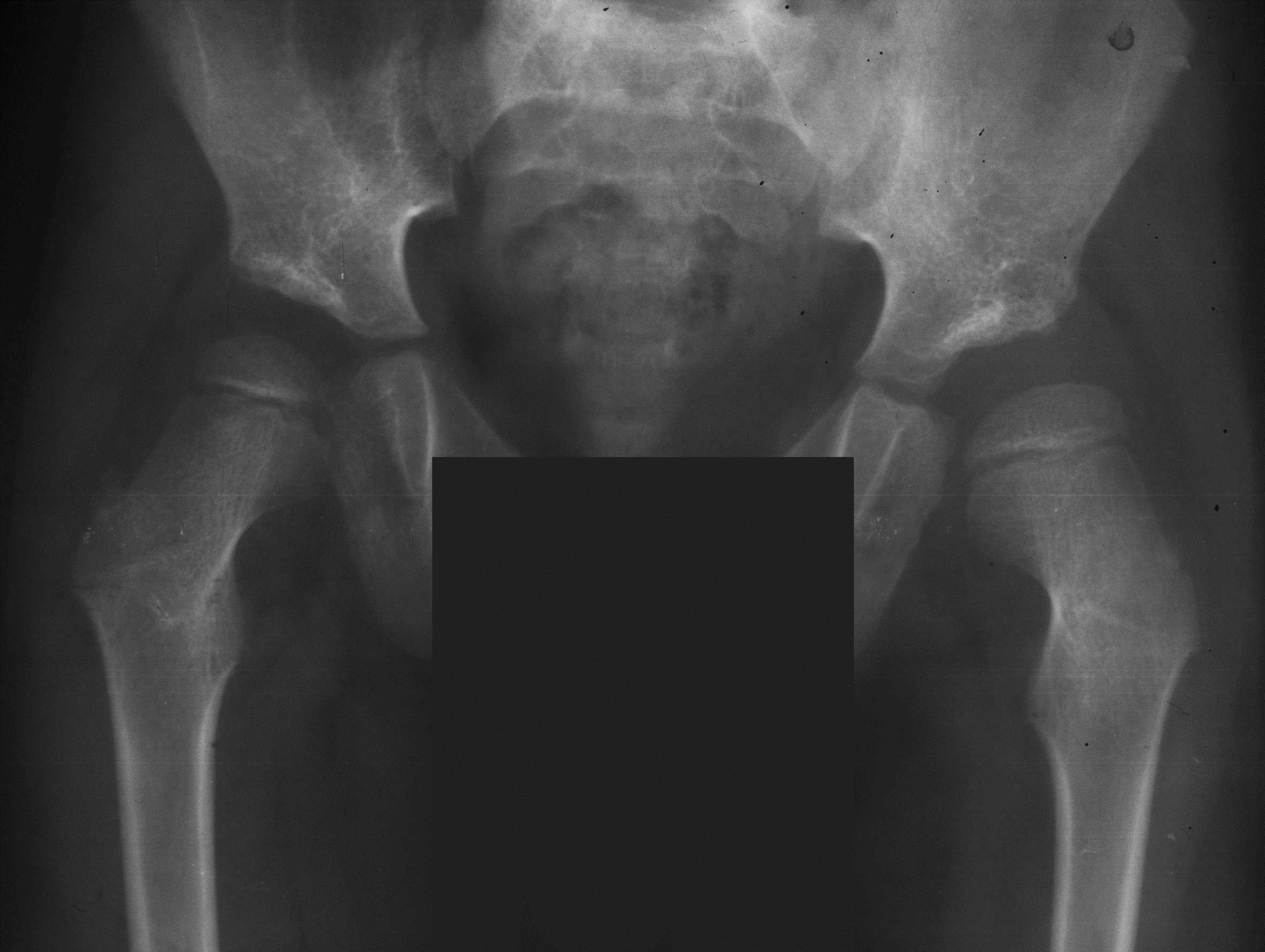
Рис. 16. Рентгенограмма тазобедренных суставов. Предартритическая фаза туберкулезного коксита. На фоне остеопороза в крыше вертлужной впадины левой подвздошной кости слабо контурируется зона остита, Суставная щель расширена, гипертрофия эпифиза и метафиза левой бедренной кости.
В артритическую фазу на фоне остеопороза деструкция распространяется через замыкательную пластинку на гиалиновый хрящ, разрушая его. Рентгенологически в эту фазу имеет место сужение суставной щели, в большинстве случаев определяется деструкция в эпиметафизе или в эпифизе, а также деструкция замыкательной пластинки одной из суставных поверхностей кости в виде прерывистости кортикального слоя. Прогрессирующая деструкция эпифизов приводит к большим разрушениям по протяженности и полной или частичной утрате функции соответствующей конечности (рис. 17).
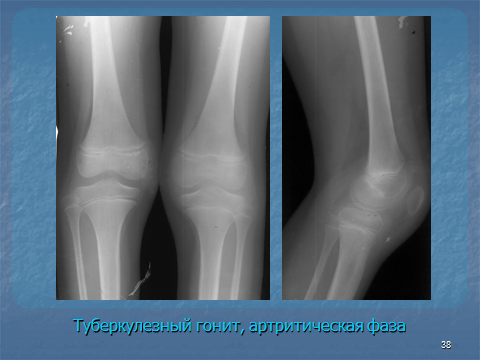
Рис. 1 7. Рентгенораммы коленных сутсавов. Остеопороз, сужение суставной щели левого коленного сустава, сохранение четкости замыкательных плвстинок эпифизов бедренной и большберцовй костей.
В постартритическую фазу у детей может частично восстанавливаться разрушенная часть кости. При выраженных разрушениях функция сустава не восстанавливается. Может формироваться фиброзный или костный анкилоз, на стороне поражения развивается атрофия кости (рис. 18).
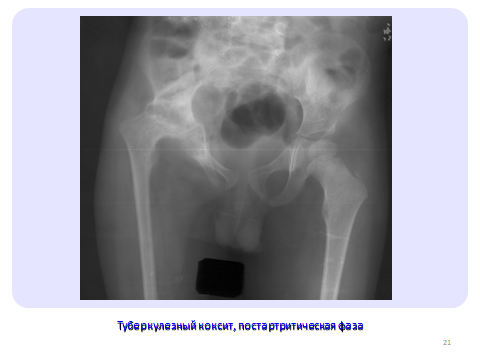
Рис. 18. Рентгенограмма тазобедренного сустава. Состояние после перенесенного туберкулезного коксит правого тазобедренного сустава. Обширная деструкция и деформация вертлужной впадины, отсутствие головки, частичне разрушение шейка бедренной кости.. Атрофия бедренной кости, смещение ее проксимально, деформация тазового кольца.
МРТ способна обеспечить раннюю диагностику туберкулезного артрита на основании визуализации как туберкулезного остита, так и внутрисуставного выпота, грануляций, и сищевых ходов. Туберкулезный остит характризуется низким сигналом на нативной МРТ в Т1ВИ и высоким сигналом в Т2 ВИ, FSat и постконтрастном изображении в Т1 ВИ
При артритевизуализируется суставной выпот, который обычно гиперинтенсивный в Т2ВИ, но внутреннее его содержимое в виде детрита, обызвествлений и отложения гемосидерина в результате кровоизлияния может быть гипоинтенсивным. Отчетливо дифференцируются деструкция хряща, костные эрозии. Изменения мягких тканей, ассоциированные с туберкулезным остеомиелитом, состоят в визуализации грануляций различной степени выраженности, натечников и свищевых ходов и лучше выявляются при использовании МРТ по сравнению с КТ (рис.19).
.
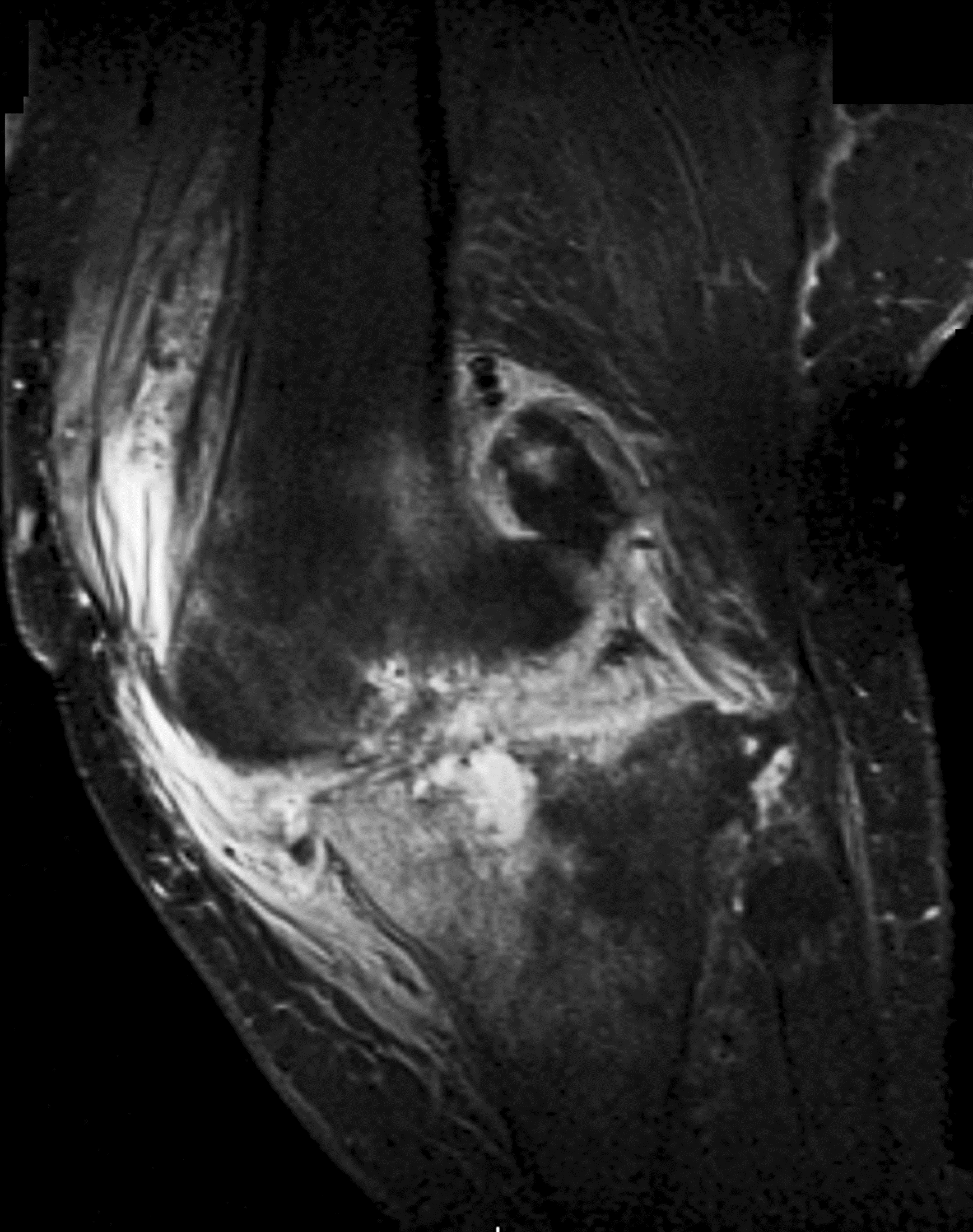
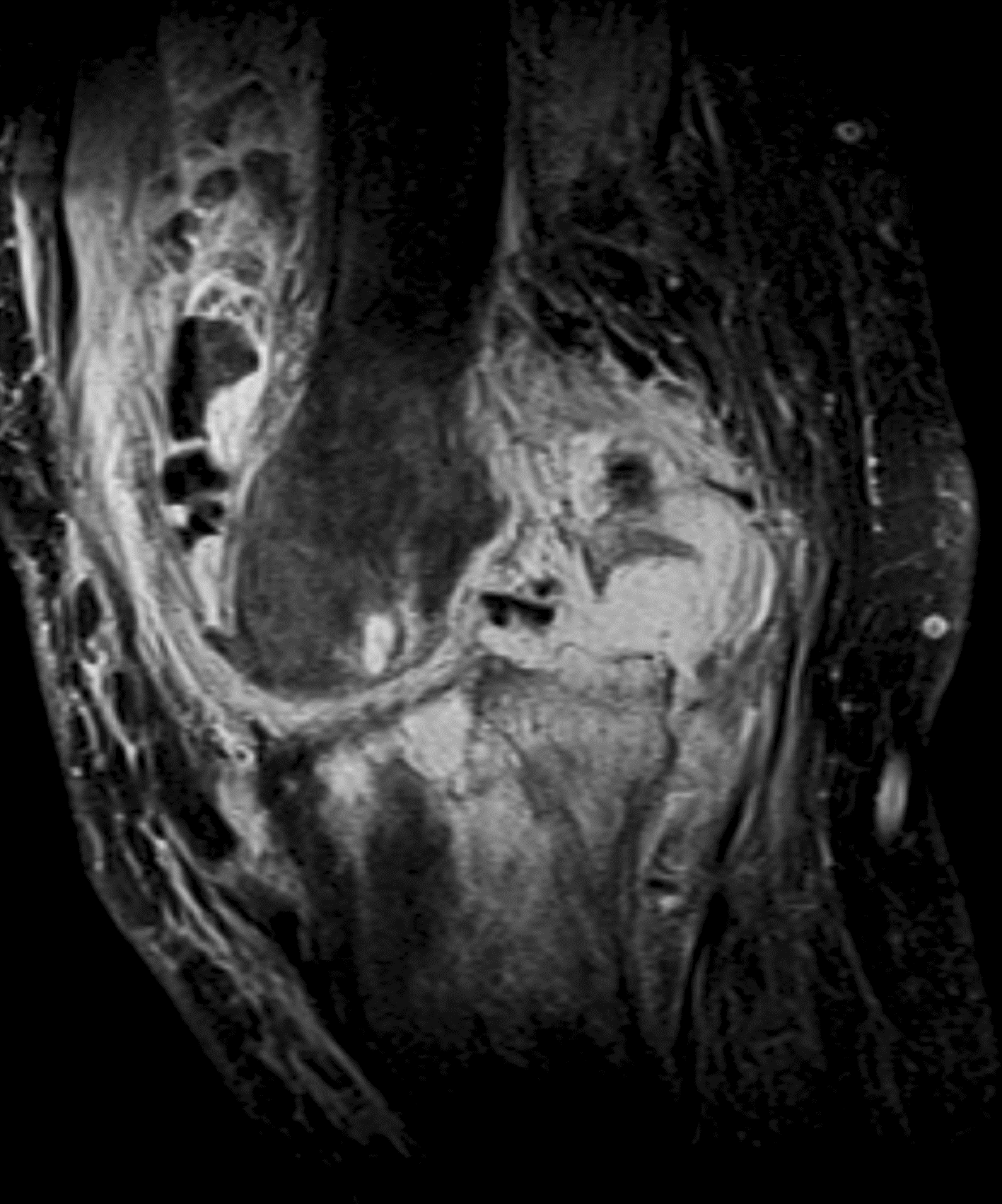
Рис. 19 ( а, б). Коронарная (а) и сагиттальная (б) МР-томограмма коленного сустава в PD FSat . На фоне отека костного мозга обширная деструкция латеральных мыщелков бедренной и большеберцовой костей с образованием внутрикостного абсцесса, сообщающегося с полостью сустава и формирующего натечник в мягких тканях. Деструктивные полости в эпифизах бедренных и большеберцовых костей. Хондроматоз сустава.
Свищевые ходы характеризуются линейными однородными структурами, образующими высокий сигнал на Т2ВИ и линейными, двойными структурами высокого сигнала на Т1ВИ после контрастного усиления. Туберкулезные свищи могут быть несколько гиперинтенсивнее на Т1ВИ по сравнению со свищами, возникающими при других инфекциях. Интенсивность «ободка» вокруг свищевого хода, видимая на нативных Т1ВИ изображениях, повышается после контрастиования.
Туберкулез длинных трубчатых костей (туберкулезный остеомиелит).
Туберкулезный остеомиелит длинных трубчатых костей отличается клинически от пиогенного остеомиелита отсутствием лихорадки и болей. Начало заболевания торпидное, подострое. Локализация поражения–метафиз или метадиафиз.
Вначале возникает гранулематозная пролиферация с последующим увеличением очага инфекции и образованием казеозного распада, приводящего к деструкции трабекулярной и кортикальной кости в позднюю стадию заболевания. Иногда туберкулезный остеомиелит развивается в результате распространения прилежащего очага специфического воспаления, включая перемежающийся абсцесс, свищ, или поражение мягких тканей (туберкулез кожи, туберкулезный бурсит или теносиновит).
Деструкция имеет литический характер с минимальной окружающей склеротической реакцией или полным ее отсутствием и часто ассоциируется с поражением суставов. Наличие литической деструкции требует дифференциальной диагностики с опухолью (Рис. 20).
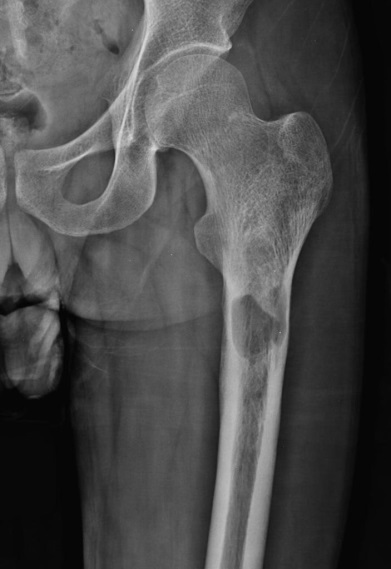
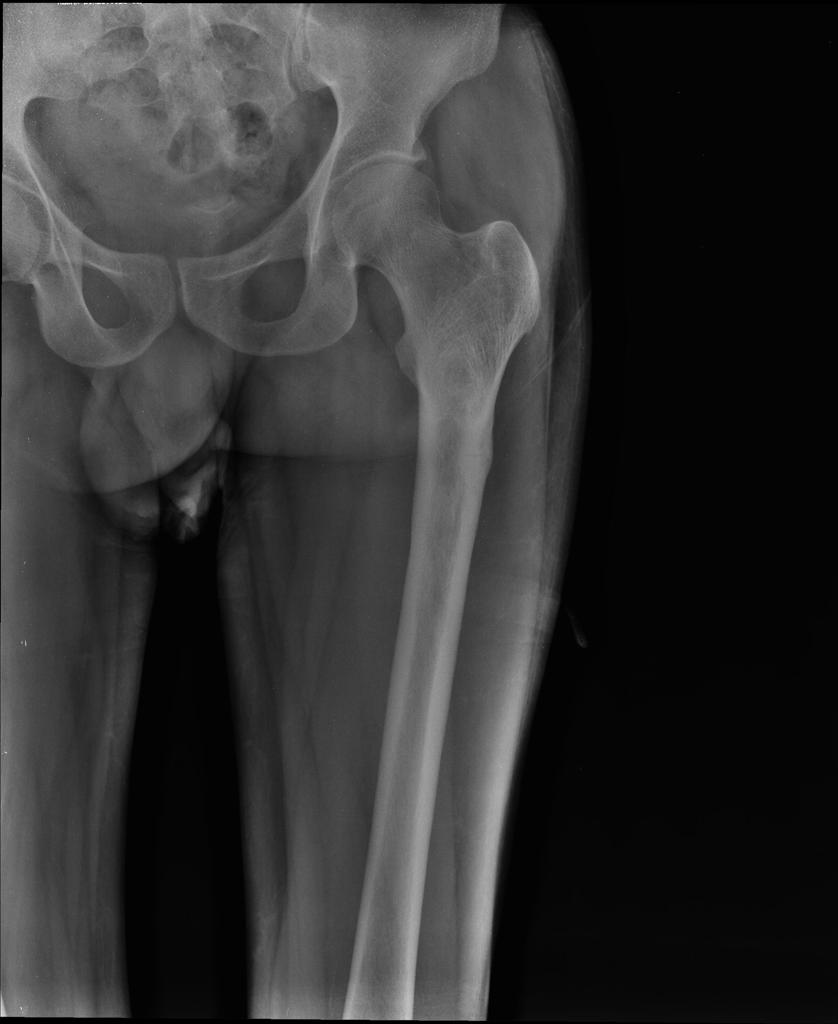
Рис. 20 (а,б). Рентгенограмма бедренной кости до (а) и через 9 месяцев после лечения (б) туберкулезного остеомиелита, верифицированного после проведения биопсии. Литическая деструкция в проксимальной 1\3 с четкими наружными контурами, истончением кортикального слоя (а). Положительная динамика - значительное уменьшение размеров деструктивной полости, репаративные изменения, локальный гиперостоз ( Radiopaedia . org ) .
При распространении патологического процесса на диафиз может наступить разрушение кортикального слоя с выходом гноя под надкостницу и образование периостита. Выраженные периостальные наслоения приводят к увеличению объема кости. Визуальную картину диафизарного туберкулеза (как по данным рентгенографии, так и по данным МРТ) как в начальной, так и в хронической стадии часто крайне сложно отличить от гематогенного остеомиелита (Рис. 21).
Рис. 2 1. Рентгенограмма костей предплечья. Хронический туберкулезный остеомиелит лучевой кости. Множественные участик деструкции (секвестральные полости) с внутрикостными секвестрами. Умеренный остеосклероз. Imaging features of extraaxial
musculoskeletal tuberculosis. Filip M Vanhoenacker1, Darshana A Sanghvi2, Adelard I De Backer3 Indian J Radiol Imaging / August 2009 / Vol 19 / Issue 3
Ввиду сложности дифференциальной диагностики диафизарного туберкулеза с пиогенным остеомиелитом и опухолью (как по данным рентгенографии, так и по данным МРТ) во всех сложных диагностических случаях рекомендуется проведение гистологической верификации диагноза.
При сцинтиграфии у пациентов с туберкулезом длинных трубчатых костей наблюдается избыточная аккумуляция РФП с типичной локализацией в метафизе или метадиафизе. Между тем, большие по размеру абсцессы или литические фокусы могут манифестировать как фотопенические очаги, окруженные диффузными участками повышенного накопления.
Туберкулезный дактилит. Особая форма туберкулезного остита коротких трубчатых костей – дактилит, встречающийся преимущественно у детей в возрасте около 5 лет и реже - у взрослых. Для туберкулезного дактилита типично поражение проксимальных фаланг указательного и среднего пальцев кисти, а также третьей и четвертой пястных костей. Особенностью туберкулезного дактилита у детей является его множественность – одновременное или последовательное поражение нескольких костей. У взрослых процесс, как правило, ограничивается одной костью.
Развивающийся внутрикостный очаг специфического воспаления разрушает костные балки, в том числе и кортикального слоя, с последующим распространением казеозных масс и формированием кистоподобной полости вдоль диафиза, что приводит к расширению кости. Это состояние известно под названием «spina ventosa». Расширение кости сопровождается выраженными слоистыми периостальными наслоениями. В итоге толщина кости может в 1,5-2,5 раза превышать толщину здоровой кости (Рис. 22).
поражения ( 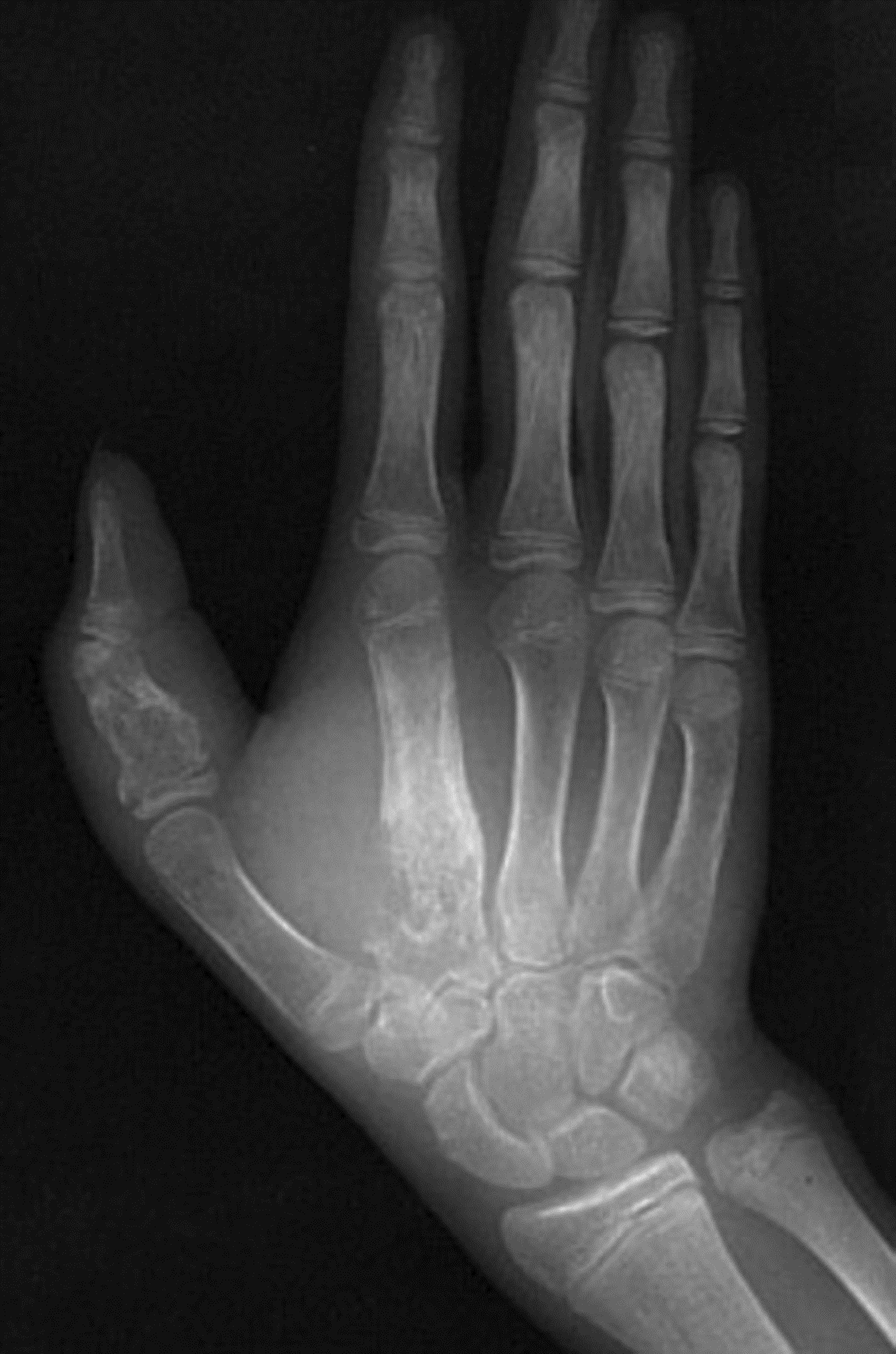
Рис. 22. Рентгенограмма кисти. Туберкулезный дактилит. Отек мягких тканей, литическая деструкция в сочетании с умеренным вздутием кости, периостит основной фаланги 1 пальца и 2 пястной кости ( Radiopaedia org ).
Кистозная форма туберкулеза костей. Отдельную разновидность туберкулезного остеомиелита представляет кистозный туберкулез. Чаще кистозная форма туберкулеза возникает у детей и лиц молодого, юношеского возраста,при этом процесс локализуется в костях периферического скелета, как правило – в метафизах длинных трубчатых костей.
Поражение характеризуется наличием литической деструкции различных размеров с четким отграничением от окружающих тканей, но без склеротического ободка. У взрослого контингента чаще вовлекается в процесс череп, другие плоские кости и аксиальный скелет.
При множественной литической форме туберкулеза особенно востребована остеосцинтиграфия, которая с высокой чувсвительностью регистрирует наличие очагов внутрикостной деструкции на основании гиперфиксации РФП различной локализации.
Поражение ребер возникает вторично по отношению к холодному абсцессу в окружающих мягких тканях при переходе процесса через кортикальный слой кости или хрящевую часть ребра, вызывая остит или туберкулезный хондрит.
МРТ, как и КТ, являются методом выбора в определении поражения ребер, вторичных по отношению к холодному абсцессу в окружающих мягких тканях, поскольку рентгенография имеет низкую чувствительность в определении литической деструкции этой локализации.
Как следствие увеличения числа иммуннодефицитных пациентов (при старении, СПИДе, длительном применении иммуннодепрессивных препаратов или наркотиков) в последнее десятилетие участились случаи множественного (мультифокального) туберкулезного остита в развитых странах, в то время как в предыдущие годы это заболевание встречалось только в эндемических районах. Множественная кистозная форма может иметь место при диссеминации процесса и может имитировать метастазирование. Поэтому, во всех случаях, когда у пациента с иммунодефицитом встречаются диссеминированные литические поражения, данная форма костно-суставного туберкулеза должна быть включена в дифференциально-диагностический ряд наряду с такими более часто встречающимися заболеваниями, как метастазы, множественная миелома и лимфома (Рис. 23).
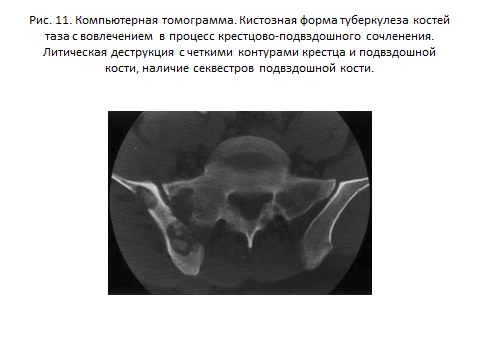
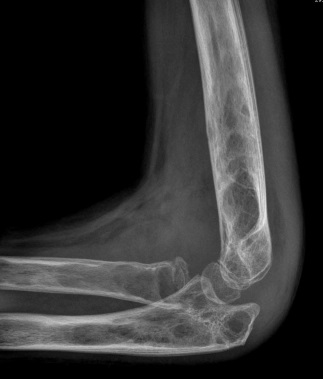
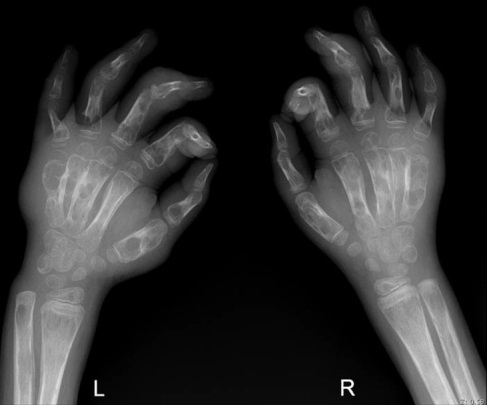
Рис. 23 (а,б, в). Компьютерная томограмма крестца, крестцово-пдвздошных сочленений (а), рентгенограмма локтевого сустава (б), рентгенограмма кистей рук (в). Кистозная форма туберкулеза костей таза с вовлечением в процесс крестцово-подвздошного сочленения. Литическая деструкция с четкими контурами крестца и подвздошной кости, наличие секвестров подвздошной кости (а). Eur Radiol (2003) 13:1809-1819 D. De Vuyst, F. Vanhoenacker, J. Gielen, F. Bernaerts, A. De Schepper. Imaging features of musculoskeletal tuberculosis.
Отек мягких тканей, множественные кистозная деструкци костей локтевого сустава в сочетании с реактивным периоститом плечевой кости (б), множественная кистозная деструкция коротких трубчатых костей обеих кистей (в)/ ( Radiopaedia org ).
Туберкулез Понсе представляет собой особую форму туберкулезного поражения суставов в виде аллергического синовита у пациентов с легочными или другими висцеральными формами туберкулеза. У этих больных отсутствует юкста-артикулярное поражение костей, микобактерии в синовиальной жидкости пораженных суставов не высеваются. Морфологически туберкулез Понсе характеризуется пролиферацией синовия с перемежающимся выпотом, клинически проявляющийся болезненностью и ограничением подвижности в суставе.
Визуальные признаки – не специфичны и состоят в наличии внутрисуставного выпота, пролиферации синовия, а также в формировании костных эрозий по типу ревматоидных. Все эти изменения хорошо обнаруживаются при УЗИ и МРТ.
Подрисуночные подписи к подразделу «Туберкулез костей».
Рис. 1 Рентгенограмма тазобедренного сустава. Туберкулезный остит подвздошной кости, артрит тазобедренного сустава. На фоне остеопороза - локальная деструкция в крыше вертлужной впадины с недостаточно четким контуром. Сужение суставной щели тазобедренного сустава.
Рис. 2 (а,б,в). Рентгенограмма (а), постконтрастная аксиальная МРТ FSat T1 (б). Туберкулезный остеомиелит костей стопы, артрит пяточн-кубовидного сустава. Деструкция первой клииовидой, пяточной и кубовидной костей (а). Низкоинтенсивные зоны абсцессов кубовидной и пяточной костей с постконтрастным усилением грануляций, зоны перифокального отека костного мзга. Периферическое контрастирование мягкотканного натечника по латеральной поврехности стопы, отека прилежащих мягких тканей (б) (Radiopaedia org).
Рис. 3 (а) Рентгенограммы поясничного отдела позвоночника. Правосторонний сколиоз на уровне L 2- L 3. Сужение межпозвонкового пространства в этом сегменте и отсутствие четкости краниальной замыкательной пластинки L 3.
Рис. 3 (б) Рентгенограммы поясничного отдела позвоночника. Сужение межпозвонкового пространства в Th 11- Th 12- L 1, отсутствие четкости передних отделов каудальной замыкательной пластинки Th 11. Маленькие боковые краевые остеофиты сочленяющихся суставных поверхностей Th 11- Th 12. Следы контрастного вещества паравертебрально на уровне L 1 после выполнения фистулографии (контрастирования) свищевого хода.
Рис.4 (а,б). МРТ (сагиттальные) пояснично-крестцового отдела позвоночика в Т1 ВИ (а) и Т2 ВИ (б) больного пиогенным (гнойным) спондилитлм. Однородный низкоинтенсивный сигнал L 5 - S 1 и межпозвонкого пространства (а). Отек костного мозга L 5- S 1, гиперинтенсивный сигнал в сниженном по высоте межпозвонковом диске. Отсутсвие визуализации сочленяющихся замыкательных пластинок L 5- S 1. Субхондральная жировая дегенерация костного мозга L 4 в Т1 ВИ и Т2 ВИ.
Рис. 5. Рентгенограммы шейного отдела позвоночника. Снижение высоты межпозвонкового диска и контактная деструкция 5-6 с протяженностью деструкции до 1/3 высоты тел позвонков. Увеличение превертебрального протсртанства и дислокация (смещение) натечником воздушного столба трахеи.
Рис. 6. Туберкулезный спондилит грудного отдела позвоночника. Клиновидная деформация и блок Th 7, Th 8, Th 9 с формированием туберкулезного hibus . Веретенообразная тень натечника на передне-задней рентгенограмме позвоночника.
Рис .7. Рентгенограммы грудного отдела позвоночника в боковой (а) и боковой (б) проекциях. Туберкулезный спондилит с формированием блока клиновидной формы тел Th 8 и Th 9 (а). Веретенообразная тень натечника на уровне блока позвонков (б).
Рис.8 (а,б). МРТ (сагиттальные) поясничного (а) и грудного (б) отделов позвоночника в Т2 ВИ. Блок клиновидной формы Th 12 и L 1 с наличием двух суставных отростков, подходящих к блоку позвонков; отек костного мозга пораженных позвонков (а). Обширная контактная деструкци Th 8, Th 9, тело Th 9 представлено некротизированным дорсально расположенным фрагментом. Кифотическая деформация на уровне пораженных позвонков с компрессией переднего ликворного пространства.
Рис 9. Коронарные (а.б,в), сагиттальная (г) и аксиальная (д) МРТ в Т2 ВИ поясничного отдела позвоночника. Контактная деструкция L 1- L 2 с наличием костной каверны, некротическим содержимым, васкуляризированными грануляциями, перифокальным отеком костного мозга (а,б,г). Костная каверна в краниальной части Th 10 (а,б,г). Паравертебральный натечник на уровне Th 10- Th 11- Th 12 (а,б, г); натечник по типу psoas abscess слева с распространением в подкожную клетчатку (а, б, в, д).
Рис. 10. Сагиттальная (а) и коронарная (б) постконтрастная МРТ в Т1 ВИ. Контактная деструкция Th 7- Th 8 с паравертебральным натечником. Контрастное усиление стенок паравертебрального натечника и эптдурального воспаления.
Рис. 11 (а,б). МРТ в STIR (а) и ОФЭКТ (б) поясничного отдела позвоночника. Туберкулезный спондилит с многоуровневым поражением на уроовне L 1 и L 5. Отек костого мозга и снижение высоты тел L 1 и L 5 , высокий сигнал межпозвонковых дисков с сохранением их высоты в сегментах L 1- L 2 и L 5- S 1. Левосторонний натечник с распространением от L 1- L 2 по ходу подвздошной мышцы (а). Фотопенические дефекты на уровне L 1 и L 5 в зоне отека костного мозга L 1 и L 5 (б).
Рис. 12. Рентгенограмма коленного сустава. Туберкулезный гонит. Выраженный остеопороз. Деструкция суставной поверхности эпифиза бедренной кости, суставная щель коленного сустава в центральной и ммедиальной части резко сужена, практически не дифференцируется.
Рис. 1 3. Рентгенограмма плечевого сустава Краевая костная деструкция наружно-верхней поверхности головки плечевой кости с достаточно четкими контурами. Вывих плечевого сустава.
Рис. 1 4. Рентгенограмма тазобедренного сустава. Туберкулезный коксит. Обширная деструкция и деформация вертлужной впадины и головки бедренной кости. Неравномерное сужение суставной щели.
Рис.15.Рентгенограмма коленного сустава. Состояние после перенесенного туберкулезного гонита. Остеопороз, крупнопетлистая костная структура эпиметафизов бедренной и большеберцовой костей, уплощение эпифизов, умеренное сужение и деформация суставной щели с четкими контурами замыкательных пластинок.
Рис. 16. Рентгенограмма тазобедренных суставов. Предартритическая фаза туберкулезного коксита. На фоне остеопороза в крыше вертлужной впадины левой подвздошной кости слабо контурируется зона остита, Суставная щель расширена, гипертрофия эпифиза и метафиза левой бедренной кости.
Рис. 1 7.Рентгенограммы коленных суставов. Остеопороз, сужение суставной щели левого коленногосустава, сохранение четкости замыкательных плвстинок эпифизов бедренной и большберцовй костей.
Рис. 18. Рентгенограмма тазобедренного сустава. Состояние после перенесенного туберкулезного коксит правого тазобедренного сустава. Обширная деструкция и деформация вертлужной впадины, отсутствие головки, частичне разрушение шейка бедренной кости.. Атрофия бедренной кости, смещение ее проксимально, деформация тазового кольца.
Рис. 19 ( а, б). Коронарная (а) и сагиттальная (б) МР-томограмма коленного сустава в PD FSat . На фоне отека костного мозга обширная деструкция латеральных мыщелков бедренной и большеберцовой костей с образованием внутрикостного абсцесса, сообщающегося с полостью сустава и формирующего натечник в мягких тканях. Деструктивные полости в эпифизах бедренных и большеберцовых костей. Хондроматоз сустава.
Рис. 20 (а,б). Рентгенограмма бедренной кости до (а) и через 9 месяцев после лечения (б) туберкулезного остеомиелита, верифицированного после проведения биопсии. Литическая деструкция в проксимальной 1\3 с четкими наружными контурами, истончением кортикального слоя (а). Положительная динамика - значительное уменьшение размеров деструктивной полости, репаративные изменения, локальный гиперостоз ( Radiopaedia . org ) .
Рис. 2 1. Рентгенограмма костей предплечья. Хронический туберкулезный остеомиелит лучевой кости. Множественные участик деструкции (секвестральные полости) с внутрикостными секвестрами. Умеренный остеосклероз. Imaging features of extraaxial
musculoskeletal tuberculosis. Filip M Vanhoenacker1, Darshana A Sanghvi2, Adelard I De Backer3 Indian J Radiol Imaging / August 2009 / Vol 19 / Issue 3
Рис. 22. Рентгенограмма кисти. Туберкулезный дактилит. Отек мягких тканей, литическая деструкция в сочетании с умеренным вздутием кости, периостит основной фаланги 1 пальца и 2 пястной кости ( Radiopaedia org ).
Рис. 23 (а,б).. Компьютерная томограмма. Кистозная форма туберкулеза костей таза с вовлечением в процесс крестцово-подвздошного сочленения. Литическая деструкция с четкими контурами крестца и подвздошной кости, наличие секвестров подвздошной кости. Лобанова Подпись взять из радиопедии Множественный кистозный туберкулез Искать подпись
Дата добавления: 2021-01-21; просмотров: 74; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
