Глава 4. Закрытые повреждения
Министерство образования Республики Беларусь
УО «Белорусский государственный экономический университет»
Защита населения и объектов от чрезвычайных
ситуаций
( 2 часть)
Курс лекций
(электронное издание)
Минск - 2010
Авторы – Антоненков А.И., Батян О.Н.,Волосатова Н.Т., Марцуль И.Н.,
Молош Т.В.,Саевич К.Ф.,Корсун Н.Ф., Гапанович С.Е.,Кузне-
цова Е.И.,Коваленко М.К.,Корольчук Н.П.
Рекомендовано кафедрой безопасности жизнедеятельности
(протокол № 6 заседания кафедры от 8 февраля 2010 года)
Объём,уч.-изд.л. – 3,4 Курс лекций сдан в библиотеку
БГЭУ (научный читальный зал)
15 февраля 2010 г.
Содержание
Введение………………………………………………………………….4
Глава 1.Суть и задачи доврачебной неотложной помощи…………….5
Глава 2 Первая медицинская помощь при кровотечениях……….......9
|
|
|
2.1 Виды кровотечений и их характеристика………………….……….9
2.2 Способы остановки кровотечений……………………………….....11
Глава 3 Первая медицинская помощь при ожогах…………………….12
3.1 Характеристика степеней ожогов……………………………..........12
3.2 Виды ожогов и их характеристика………………………................13
3.3 Особенности оказания первой помощи при ожогах………………15
3.4.Тепловой удар……………………………………………………….17
Глава 4.Закрытые повреждения………………………………………...18
Глава 5. Первая медицинская помощь при переломах………….........24
5.1 Причины, виды переломов и их характеристика………………….24
5.2 Особенности неотложной доврачебной помощи при переломах..25
Глава 6 Первая медицинская помощь при шоке……………………....28
6.1 Характеристика травматического шока…………………………....28
6.2 Основные противошоковые мероприятия………………………....30
6.3.Обморок………………………………………………………………30
Глава 7. Оказание первой помощи при травматическом токсикозе…31
Глава 8. Первая медицинская помощь при отравлениях………….......34
8.1 Виды отравления и их характеристика…………………………….34
8.2 Признаки отравления кислотами……………………………...........37
Глава 9. Первая помощь при утоплении………………………….........41
|
|
|
Глава 10.Искусственное дыхание. Непрямой массах сердца…………44
Глава 11.Отморожения………………………………………………….48
Глава 12.Подручные средства для оказания первой помощи………...49
Выводы…………………………………………………………………...51
Список используемой литературы……………………………………...53
Приложения………………………………………………………………54
Введение
Первые мгновения после несчастного случая зачастую решают развитие ситуации в дальнейшем. Правильно оказанная первая медицинская помощь в дальнейшем определяет положительное развитие ситуации. А неграмотные действия могут служить причиной возникновения и развития разнообразных осложнений.
Основная цель первой медицинской помощи - спасение жизни пострадавшего, устранение продолжающего воздействия поражающего фактора и быстрейшая эвакуация его из зоны поражения.
Все действия оказывающего помощь должны быть целесообразными, обдуманными и решительными. Прежде всего надо оценить обстановку и принять меры к прекращению воздействия повреждающих факторов (извлечь из воды, вынести из горящего помещения, удалить из помещения, где скопились ядовитые газы, погасить горящую одежду и т.д.), быстро и правильно оценить состояние пострадавшего. Этому способствует выяснение обстоятельств, при которых произошли травма или внезапное заболевание, времени и мест а возникновения травмы. При осмотре пострадавшего сначала устанавливают, жив он или мертв, затем определяют вид и тяжесть травмы, было и продолжается ли кровотечение.
|
|
|
При тяжелой травме, поражении электрическим током, утоплении, удушении, отравлении, ряде заболеваний может развиться потеря сознания, т. е. состояние, когда пострадавший лежит без движения, не отвечает на вопросы, не реагирует на окружающее.
Оказывающий помощь должен суметь отличить потерю сознания от смерти. При обнаружении минимальных признаков жизни необходимо немедленно приступить к оказанию первой помощи.
Признаками жизни являются:
1) наличие сердцебиения (его определяют рукой или ухом на грудной клетке в области левого соска);
2) наличие пульса на артериях (его определяют на шее — сонная артерия, в области лучезапястного сустава — лучевая артерия, в паху — бедренная артерия);
3) наличие дыхания (его определяют по движению грудной клетки и живота, увлажнению зеркала, приложенного к носу и рту пострадавшего, движению кусочка ваты или бинта, поднесенного к ноздрям;
|
|
|
4) наличие реакции зрачков на свет. Если осветить глаз пучком света (например, фонариком), то наблюдается сужение зрачка — положительная реакция зрачка. При дневном свете эту реакцию можно проверить так: на некоторое время закрывают глаз рукой, затем быстро отводят руку в сторону, при этом заметно сужение зрачка.
Наличие признаков жизни свидетельствует о необходимости немедленного проведения реанимационных мероприятий.
Следует помнить, что отсутствие сердцебиения, пульса, дыхания и реакции зрачков на свет еще не означает, что пострадавший мертв. Подобный комплекс симптомов может наблюдаться и при клинической смерти, когда пострадавшему также необходимо оказать помощь в полном объеме.
Оказание помощи бессмысленно при явных признаках смерти:
1) помутнение и высыхание роговицы глаза;
2) наличие симптома «кошачий глаз» — при надавливании на глаза зрачок деформируется и напоминает кошачий глаз;
3) похолодание тела, появление трупных пятен и трупного окоченения. Трупные пятна сине-фиолетового или багрово-красного цвета выступают на коже при положении трупа на спине в области лопаток, поясницы, а при положении на животе — на лице, шее, груди, животе. Трупное окоченение — этот бесспорный признак смерти (Смерть) — начинает появляться через 2—4 ч после смерти.
Глава 1. Суть и задачи доврачебной неотложной помощи
Первая помощь представляет собой простейшие целесообразные мероприятия для спасения здоровья и жизни человека, перенесшего травму.
Оказание первой помощи – это естественная часть нашей жизни. Ее возникновение относится к ранней заре человечества. Изучение костей первобытного человека, ставшее возможным благодаря археологическим находкам, показало следы заживших ран; это свидетельствует о том, что в суровых условиях первобытной охоты человек часто становился жертвой нападения раненых животных, наносивших ему различные травмы. Несомненным является и то, что первобытный человек был вынужден себе и раненым соплеменникам первую помощь.
Для человека характерен врожденный инстинкт самосохранения, уходящий корнями еще в животную пору его жизни. Недаром у многих животных и в настоящее время можно наблюдать намеки на оказание помощи раненому или убитому того же вида.
О первой помощи упоминается в записях на египетских папирусах, в стихотворениях греческих поэтов, в произведениях древнеримских писателей и в библейских легендах. Естественно, в Древнем мире и в Средние века уровень первой помощи соответствовал уровню тогдашней медицины. Познанию структуры человеческого тела препятствовали предрассудки о неприкосновенности трупов. Прогрессивное развитие медицины началось лишь в Новое время, когда благодаря известному врачу XVI столетия Вессалию медицинские познания обогатились и стали более точными. В то время появляются научные обоснования мер первой помощи, возникают новые, более усовершенствованные способы ее оказания. Этому способствовало также открытие английского врача прошлого века Листера, доказавшего необходимость стерильности при обработке ран и операциях. Чистота достигалась при помощи антисептических средств – способ борьбы с болезнетворными зародышами, заключающийся в умывании рук хирурга и операционного поля, а также в стерилизации операционных инструментов. Наибольшая заслуга в деле организации первой помощи в прошлом веке принадлежит русскому хирургу Пирогову, который в 1853 году во время Крымской войны ввел целенаправленную обработку ран в полевых условиях.
В истории первой помощи знаменательным является 1859 год, когда швейцарец Дюнан предложил создать международную организацию, главной задачей которой являлось оказание первой помощи раненым в военных условиях. Благодаря инициативе Дюнана возник Красный Крест; заложив основание для специального обучения работников санитарной службы в армиях, деятельность Красного Креста постепенно расширялась.
В настоящее время Красный Крест – это значительная международная организация, объединяющая более ста пятидесяти миллионов членов. Ее деятельность, основывающаяся на научных данных, широко развита почти во всем мире. В 1881 году в Германии Эс-марх основал первую самаритянскую школу. С тех пор Красный Крест организовал десятки тысяч курсов первой помощи по всему свету.
Значение первой помощи и ее задачи велики не только во время войны, роль первой помощи не менее важна и в мирное время в деле охраны здоровья человека и в оздоровлении его жизненной среды. Предпосылкой к усвоению принципов первой помощи является знание основ анатомии и физиологии человека.
Первая доврачебная неотложная помощь представляет собой комплекс простейших мероприятий, направленных на спасение жизни и сохранение здоровья человека, проводимых до прибытия медицинских работников.
Основными задачами первая доврачебная неотложная помощь являются:
а) проведение необходимых мероприятий по ликвидации угрозы для жизни пострадавшего;
б) предупреждение возможных осложнений;
в) обеспечение максимально благоприятных условий для транспортировки пострадавшего.
Первая помощь пострадавшему должна оказываться быстро и под руководством одного человека. Вместе с тем вызов врача или доставка пострадавшего в медпункт (больницу) должны быть выполнены незамедлительно.
Алгоритм действий по спасению жизни и сохранению здоровья пострадавшего должен быть следующим:
а) применение средств индивидуальной защиты спасателем (при необходимости, в зависимости от ситуации);
б) устранение причины воздействия угрожающих факторов (вывод пострадавшего из загазованной зоны, освобождение пострадавшего от действия электрического тока, извлечение утопающего из воды и т.д.);
в) срочная оценка состояния пострадавшего (визуальный осмотр, справиться о самочувствии, определить наличие признаков жизни);
в) срочная оценка окружающих (визуальный осмотр, справиться о самочувствии, определить наличие признаков жизни);
г) позвать на помощь окружающих, а также попросить вызвать «скорую»;
д) придание пострадавшему безопасного для каждого конкретного случая положения;
е) принять меры по устранению опасных для жизни состояний (проведение реанимационных мероприятий, остановка кровотечения и т.д.)
ж) не оставлять пострадавшего без внимания, постоянно контролировать состояние, продолжать поддерживать жизненные функции его организма до прибытия медицинских работников.
Оказывающий помощь должен знать:
а) основы работы в экстремальных условиях;
б) признаки (симптомы) нарушений жизненно важных систем организма;
в) правила, методы, приемы оказания первая доврачебная медицинская помощь применительно к особенностям конкретного человека в зависимости от ситуации;
г) способы транспортировки пострадавших и др.
Оказывающий помощь должен уметь:
а) оценить состояние пострадавшего, диагностировать вид, особенности поражения (травмы), определять вид необходимой первой медицинской помощи, последовательность проведения соответствующих мероприятий;
б) правильно осуществлять весь комплекс экстренной реанимационной помощи, контролировать эффективность и при необходимости корректировать реанимационные мероприятия с учетом состояния пострадавшего;
в) останавливать кровотечения путем наложения жгута, давящих повязок и др.; накладывать повязки, косынки, транспортные швы при переломах костей скелета, вывихах, тяжелых ушибах;
г) оказывать помощь при поражениях электрическим током, в том числе в экстремальных условиях, при утоплениях, тепловом, солнечном ударе, при острых отравлениях;
д) использовать подручные средства при оказании первая доврачебная неотложная помощь, при переносе, погрузке, транспортировке пострадавшего;
е) определить необходимость вызова скорой медицинской помощи, медицинского работника, эвакуировать пострадавшего попутным (неприспособленным) транспортом, пользоваться аптечкой скорой помощи.
Первая помощь – это совокупность простых, целесообразных мер по охране здоровья и жизни пострадавшего от травмы или внезапно заболевшего человека. Правильно оказанная первая помощь должна оказываться сразу же на месте происшествия быстро и умело еще до прихода врача или до транспортировки пострадавшего в больницу.
Сущность первой помощи заключается в прекращении дальнейшего воздействия травмирующих факторов, проведении простейших мероприятий и в обеспечении скорейшей транспортировки пострадавшего в лечебное учреждение. Ее задача заключается в предупреждении опасных последствий травм, кровотечений, инфекций и шока.
Глава 2 Первая медицинская помощь при кровотечениях
2.1 Виды кровотечений и их характеристика
Под кровотечением подразумевается выход крови из поврежденных кровеносных сосудов.
В зависимости от времени возникновения разделяют кровотечения на первичные, которые возникают сразу после повреждения сосудов, а также вторичные, которые наступают через некоторое время.
В зависимости от поврежденного сосуда кровотечения разделяют на артериальные, венозные и капиллярные. Наиболее опасным является артериальное кровотечение, так как за короткое время из организма может выйти значительное количество крови. Главным признаком, по которому можно определит, что повреждена артерия, является алая окраска крови, и она вытекает пульсирующей струёй. Венозное кровотечение наступает в результате повреждения вены и характеризуется тем, что кровь течёт непрерывно, имеет более тёмный цвет. При повреждении капилляров кровоточит вся поверхность раны.
Кровотечения бывают, как внутренние, так и наружные. Внутренне кровотечение характеризуется тем, что кровь изливается в ткани, органы или полости и носит название кровоизлияний. При кровоизлиянии в ткани кровь пропитывает их, образуя припухлость или кровоподтек. Это наиболее опасное кровотечение, так как при потере 1-2 л крови, особенно при тяжелых поражениях, может привести к смерти. Наружное кровотечение представляет собой вытекание крови через рану кожных покровов и слизистых оболочек, а также из полостей.
В зависимости от вида кровотечения и средств, которые имеются при оказании первой медицинской помощи можно осуществить временную или окончательную остановку кровотечения. Наиболее опасным кровотечением является артериальное, поэтому временная остановка крови достигается путём наложения жгута или закрутки, максимальном сгибании конечности в суставах, прижатием артерии выше места её повреждения пальцами. При повреждении сонной артерии место ее прижатия - ниже раны. Наиболее доступный и быстрый способ временной остановки кровотечения является прижатие артерии пальцем. В таких ситуациях дорога каждая минута, поэтому, выполнив пальцевое прижатие сосуда, надо быстро наложить, где это, возможно, жгут или закрутку и стерильную повязку на рану.
2.2 Способы остановки кровотечений
Существуют разные способы остановки кровотечений, основным из которых является наложение жгута. Он применяется при остановке кровотечения повреждённых крупных артериальных сосудов конечностей. Принято накладывать жгут на бедро, голень, плечо и предплечье выше места кровотечения, ближе к ране, на одежду или мягкую подкладку из бинта, чтобы не прищемить кожу. Жгут накладывают с такой силой, чтобы остановить кровотечение. При слишком сильном сдавливании тканей можно повредить нервы конечностей. Если жгут наложен недостаточно туго, артериальное кровотечение усиливается, так как сдавливаются только вены, по которым кровь течет от конечностей. Признаком правильности наложения жгута является отсутствие пульса на сосуде. Необходимо обязательно указать дату, часы и минуты время наложения жгута, которые отмечаются в записке, подкладывают под жгут так, чтобы она хорошо была видна. Конечность, перетянутую жгутом, тепло укрывают, особенно в зимнее время, но не обкладывают грелками. По возможности пострадавшему ввести обезболивающее средство. Жгут на конечности следует держать не более 1,5-2 часов, чтобы избежать омертвения конечности ниже места наложения жгута. Если с момента его наложения прошло 2 часа, надо выполнить пальцевое прижатие артерии, медленно ослабить жгут на 5-10 минут и затем снова наложить его немного выше предыдущего места. Такое временное снятие жгута повторяют через каждый час, пока пострадавшему не будет оказана хирургическая помощь, при этом каждый раз делают отметку в записке.
При отсутствии жгута артериальное кровотечение может быть остановлено наложением закрутки или путем максимального сгибания конечности. Для остановки кровотечения с помощью закрутки используют веревку, скрученный платок, полоски ткани.
Если у пострадавшего необходима временная остановка наружного венозного и капиллярного кровотечения производится путем наложения стерильной повязки на рану и придания поврежденной части тела приподнятого положения по отношению к туловищу. В некоторых случаях с помощью повязки можно достичь окончательной остановки кровотечения. Окончательная остановка кровотечения проводится при хирургической обработке ран.
Если у пострадавшего внутреннее кровотечение, которое наиболее опасное, на предполагаемую область кровотечения кладут пузырь со льдом, а пострадавшего нужно немедленно доставить в лечебное учреждение.
Глава 3 Первая медицинская помощь при ожогах
3.1 Характеристика степеней ожогов
В настоящее время вызывает тревогу все еще большое число чрезвычайных ситуаций техногенного характера – пожаров. Особую опасность представляют пожары в зрелищных и культурно-просветительских учреждениях, на предприятиях по обслуживанию населения, в учебных заведениях, научных и проектных организациях.
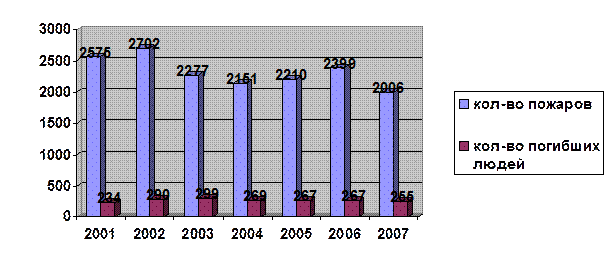 Рис 1. Статистические данные учета пожаров в период с 2001 по 2007 год
Рис 1. Статистические данные учета пожаров в период с 2001 по 2007 год
Как видно из рисунка, в 2007г. по сравнению с 2001 годом количество пожаров уменьшилось почти на 22%, но при этом число погибших людей увеличилось на 8%.
Одним из наиболее часто встречаемых повреждений, которые люди получают при пожарах, являются ожоги. Под ожогом подразумевают поражение ткани, вызванное тепловыми факторами, химическими веществами, электрическим током, солнечными лучами или радиационным излучением.
В зависимости от характера воздействия ожоги делятся на несколько степеней. Ожог первой степени поражает только наружный слой кожи (эпидермис). При ожоге второй степени поражается как эпидермис, так и лежащие под ним слои кожи. При ожоге третьей степени происходит поражение или разрушение всей кожи; кроме того, повреждаются и все лежащие под ней ткани.
Внешними признаками ожога является отек, образуются волдыри вследствие препятствования плазмы через стенки поврежденных кровеносных сосудов. В случае сильного ожога, когда поражается более 15% поверхности тела у взрослых (более 10% у детей), боль и потеря плазмы приводят к сильному шоку и требуют немедленного переливания крови или физиологического раствора больному. Ожоги могут приводить к развитию бактериальной инфекции. При ожогах третьей степени часто возникает необходимость в осуществлении пересадки кожного эпидермиса.
3.2 Виды ожогов и их характеристика
В зависимости от воздействующих факторов на кожу ожоги делятся на химические, которые возникают после воздействия на кожу и слизистые оболочки кислот, щелочей и фосфора. Участки кожи поражения обычно четко очерчены, цвет пораженной кожи зависит от вида химического вещества. Кожа, обожженная серной кислотой — коричневая или черная, соляной кислотой — желтая, азотной кислотой — желто-зеленая или желто-коричневая, концентрированной перекисью водорода — белая, а бороводородами — серая. Иногда ощущается характерный запах вещества, которым был нанесен ожог.
У каждого из ожогов существуют свои особенности. Особенностью химических ожогов является длительное действие на кожные покровы химического вещества, если своевременно не оказана первая помощь. Поэтому ожог может существенно углубиться за 20–30 минут. Его углублению и распространению способствует пропитанная кислотой или щелочью одежда. При химических ожогах редко возникают пузыри. При ожогах кислотами образуется струп, а при ожогах крепкими щелочами — мокрая рана без образования струпа.
После длительного пребывания на солнце без одежды нередко появляются ожоги кожи. В этом случает воздействующим фактором является солнце, которое приводит к солнечному ожогу. Признаками солнечного ожога являются резкая краснота, боли, отек и пузыри беспокоят пострадавшего 3–5 дней. Признаки ожога кожи иногда дополняются признаками общего перегревания тела.
Термические ожоги возникают вследствие воздействия высоких температур на кожу. Термические ожоги в зависимости от температуры и длительности ее воздействия на кожу образуются ожоги разной степени. Повреждения клеток рогового слоя кожи, которые проявляются покраснением обожженных участков кожи, их отеком и жгучими болями эти признаки характеризуют ожоги первой степени. При ожогах второй степени полностью повреждается роговой слой кожи. Они характеризуются резким покраснением обожженной кожи, появлением на ней пузырей, наполненных прозрачной желтоватой жидкостью и резкой болью. При ожогах третей степени образуются корочки-струпья: повреждаются глубокие слои кожи. Если кожа омертвевает не на всю толщину и ее нижние слои сохраняются — это ожог третей А степени, если же гибнут все слои кожи — это ожог третей Б степени. Ожоги с частичным или полным поражением подкожного жирового слоя следует относить к ожогам третей Б степени. Наиболее опасной для жизни являются ожоги четвёртой, для которых характерно обугливание кожи, подкожной клетчатки и подлежащих тканей.
При обширных, даже неглубоких ожогах возникает шок, в обожженных местах образуются токсические вещества, которые, проникая в кровь, разносятся по всему организму. На обожженные участки попадают микроорганизмы; ожоговые раны, как правило, начинают нагнаиваться. Уже при ожоге второй степени, охватившем одну треть поверхности тела, возникает серьезная опасность для жизни пострадавшего.
Наиболее тяжело протекают ожоги, вызванные пламенем, так как температура пламени во много раз выше температуры кипения жидкостей. К тому же на кожу действует высокая температура горящей одежды.
3.3 Особенности оказания первой помощи при ожогах
В зависимости от вида ожога пострадавшему оказывается специализированная первая медицинская помощь. Первая помощь чаще всего оказывается немедицинскими работниками. От того, насколько быстро и правильно она была осуществлена, в значительной мере зависит глубина повреждения, дальнейшее течение заболевания, а иногда и жизнь больного. Если у человека термический ожог, то необходимо прекратить действие термического агента на кожу. Чем быстрее это сделано, тем меньше будет глубина ожога. Следует также охладить обожженные участки. Даже после устранения термического агента повреждение тканей продолжается. Это связано с действием нагретых до высокой температуры самих обожженных тканей, поэтому охлаждение — обязательный компонент оказания первой помощи. Оно достигается с помощью пузыря со льдом или холодной воды. Воздействие проводится в течение 10–15 мин. Затем следует наложить асептическую повязку. Аккуратно срезают одежду с обожженных частей тела и накладывают асептическую повязку с целью профилактики вторичного инфицирования. На лицо повязку не накладывают, его обрабатывают вазелином. После оказания первой помощи необходимо как можно быстрее доставить больного в медицинское учреждение.
Если на человеке загорелась одежда, нужно немедля снять ее или набросить на пострадавшего покрывало, пальто, мешок, шинель, то есть прекратить к огню доступ воздуха. Пламя на одежде можно гасить водой, засыпать песком, тушить своим телом (если перекатываться по земле). Нельзя пострадавшему бегать в горящей одежде. Следует подставить обожженный участок под струю холодной воды, что способствует снижению внутрикожной температуры, уменьшает степень и глубину прогревания тканей, что в ряде случаев предотвращает развитие более глубокого ожога. После того как с пострадавшего сбито пламя и он извлечен из-под струи горячего пара или жидкости, на месте происшествия на ожоговые раны следует наложить стерильные марлевые или просто чистые повязки из подручного материала (платки, куски белья и др.). При обработке не следует отрывать от обожженной поверхности прилипшую одежду, лучше обрезать ее ножницами. Пострадавшего с обширными ожогами рациональнее завернуть в свежевыглаженную простыню и уложить в постель. Нельзя прокалывать возникшие пузыри. Если у обожженного появился озноб, следует согреть его (укрыть и дать обильное теплое питье). Если его беспокоят сильные боли, можно дать 100–150 мл водки. Очень важно создать покой пострадавшему, не тревожить повторными перекладываниями, переворачиваниями, перевязками.
При солнечном ожоге следует облить место ожога холодной водой, напоить пострадавшего прохладной водой, чаем, молоком, смазать кожу борным вазелином, если нет пузырей. Пострадавших с обширными поражениями приходится госпитализировать после введения обезболивающих средств.
Если же на кожу попали химические вещества, которые вызвали ожог, то при ожоге кислотой на месте ожога образуется сухой струп. Следует сбросить пропитанную кислотой одежду, обильно промыть пораженные участки струей воды, затем обмыть их 2% раствором питьевой соды или мыльной водой, чтобы нейтрализовать кислоту, и наложить сухие повязки. Недопустимо использование сильнодействующих и концентрированных растворов кислот и щелочей для реакции нейтрализации на коже пострадавшего.
При одинаковой концентрации ожоги щелочами обычно более глубокие, нежели ожоги кислотой, так как не образуется струп, и протекают тяжелее, чем ожоги кислотой. Признаком ожога щелочью являются влажные, омертвевшие под действием щелочей ткани. Помощь оказывается так же, как и в случае с ожогом кислотой, с той лишь разницей, что щелочь нейтрализуют 2% раствором борной кислоты, растворами лимонной кислоты, столового уксуса. Недопустимо использование сильнодействующих и концентрированных растворов кислот и щелочей для реакции нейтрализации на коже пострадавшего.
Тепловой удар
Тепловой удар - патологическое состояние, обусловленное общим резким перегреванием организма в результате воздействия внешних тепловых факторов.
Причины - нарушение терморегуляции, возникающее под влиянием поступления избыточного тепла из окружающей среды.
Перегреванию организма способствуют условия, затрудняющие теплоотдачу:
1) Высокая влажность и неподвижность воздуха.
2) Физическое напряжение.
3) Усиленное питание.
4) Длительное ношение одежды из синтетической, кожаной или прорезиненной ткани в условиях повышенной температуры окружающей среды.
5) Недостаточный прием внутрь жидкости.
Чаще и легче подвергаются перегреванию лица, страдающие сердечно-сосудистыми заболеваниями, ожирением, эндокринными нарушениями, сосудисто-вегетативными дистониями.
Признаки теплового удара:
1) Повышение температуры тела.
2) Покраснение кожного покрова.
3) Усиление потоотделения.
4) Учащение пульса и дыхания.
5) Головная боль, головокружение, слабость, разбитость.
6) Пошатывание при ходьбе.
7) Сонливость, зевота.
8) Шум в ушах.
9) Тошнота, рвота.
10) При продолжительном воздействии тепла может быть повышение температуры до 40 С, потеря сознания, судороги.
11) Дыхание учащенное, поверхностное.
12) Иногда кровотечение из носа.
13) В тяжелых случаях потеря сознания.
Помощь при тепловом ударе:
1) Пострадавшего следует немедленно поместить в тенистое место или прохладное помещение.
2) С пострадавшего снять одежду, уложить пострадавшего на спину, приподняв голову (подложить под голову валик из скатанной одежды), тело протирать прохладной водой или обернуть во влажные простыни или полотенца.
3) На голову пострадавшего положить пузырь со льдом или с холодной водой, или холодный компресс.
4) При перегревании важно в первую очередь охлаждать голову, так как в этом случае особенно страдает центральная нервная система.
5) Нельзя пострадавшего погружать в холодную воду, так как возможна рефлекторная остановка сердца.
6) Охлаждение следует проводить постепенно, избегая большой разницы температур.
7) При сохранении сознания давать обильное холодное питье (вода, чай, кофе, сок).
8) При потере сознания использовать нашатырный спирт.
9) При расстройствах дыхания и ослаблении сердечной деятельности применяют искусственное дыхание, непрямой массаж сердца, необходимое медикаментозное лечение.
Глава 4. Закрытые повреждения
Ушибы
Ушибы - наиболее частый вид повреждений, который может встречаться как самостоятельно, так и сопутствовать другим более тяжелым травмам (вывихи, переломы, повреждения внутренних органов).
Ушиб обычно является следствием падения с небольшой высоты или удара, нанесенного тупым предметом. Наиболее часто мы встречаемся с ушибами кожи и подкожной клетчатки, однако возможен и ушиб внутренних органов (ушиб головного мозга, сердца, легких).
Основными симптомами ушиба являются боль, припухлость, гематома (синяк, кровоизлияние в ткани), нарушение функции.
Боль возникает сразу в момент получения травмы и может быть весьма значительной, в течение нескольких часов боль стихает. Практически сразу после повреждения появляется болезненная припухлость, которая нарастает в течение нескольких часов (до конца первых суток).
Время проявления гематомы (кровоизлияния) зависит от ее глубины. При ушибе кожи и подкожной клетчатки гематома становится видна практически сразу. При более глубоком расположении гематома проявится снаружи в виде кровоподтека лишь на 2-3 сутки. Цвет кровоподтека меняется с течением времени. Свежий кровоподтек красного цвета, затем его окраска становится багровой, а через 3-4 дня он синеет. На 5-6 день кровоподтеки становятся зелеными, а затем желтыми, после чего постепенно исчезают. Таким образом, по цвету кровоподтека можно определить давность повреждений.
Нарушение функции при ушибе происходит обычно не сразу, а по мере нарастания гематомы и отека. Страдают обычно активные движения: человек, например, не может самостоятельно согнуть поврежденную руку или ногу из-за сильной боли, но конечность может сгибаться пассивно (с помощью другого человека), хотя это тоже весьма болезненно. Этим ушибы отличаются от переломов и вывихов, при которых уменьшение объема движений возникает сразу после травмы и касается как активных, так и пассивных движений.
Первая помощь
Лечение ушибов довольно простое. Для уменьшения развития гематомы и травматического отека как можно раньше следует местно применить холод и покой. Ушибленное место можно поместить под холодную проточную воду, приложить снег или лед, забинтовать мокрым полотенцем. Для уменьшения движений при ушибах в области суставов накладывают давящую повязку (как можно раньше от момента получения травмы). Для уменьшения отека применяют возвышенное положение конечности.
Первая помощь:
1) приложить холод к месту ушиба;
2) наложить тугую повязку;
3) создать покой.
Травма головного мозга
Повреждения мозга вызывают нарушения функции головного мозга. Травматические повреждения мозга могут возникнуть вследствие удара головой или по голове.
Легкие проявления повреждения головного мозга могут состоять из небольшого изменения сознания, результатом тяжелой травмы может стать потеря сознания и даже смерть.
К симптомам повреждения мозга относятся:
1. Тошнота
2. Головная боль
3. Расширение зрачков
4. Нарушения зрения (двоение в глазах, фотобоязнь, нарушение движений глаз, слепота)
5. Изменения сознания
6. Головокружение и нарушения координации
7. Нарушения дыхания
8. Редкий пульс
9. Редкое дыхание в сочетании с повышенным кровяным давлением
10. Нарушения слуха
11. Затруднения речи
12. Затруднения глотания
13. Параличи
Частыми проявлениями травм головы являются гематомы и ушибы головного мозга.
Гематома – это скопление крови в либо в области головного мозга или на его поверхности. Гематома может располагаться в любом отделе мозга. Скопление крови над твердой мозговой оболочкой называется эпидуральная гематома. Если кровь находится между твердой мозговой оболочкой и паутинной оболочкой, то такое скопление крови называется субдуральная гематома.
Ушиб головного мозга – это повреждение ткани мозга. При рассмотрении в микроскоп эти повреждения похожи на такие же ушибы в других областях тела. Они включают в себя отек, кровоизлияния. Чаще всего ушиб мозга располагается в передней части, хотя он может быть в любой его части.
При травме головы необходимо:
1) уложить пострадавшего на спину;
2) зафиксировать голову с двух сторон мягкими валиками и наложить тугую повязку;
3) при наличии раны наложить стерильную повязку;
4) положить "холод";
5) обеспечить покой;
6) при рвоте (в бессознательном состоянии) повернуть голову пострадавшего набок.
Растяжения
Растяжения обычно возникают при движениях в суставе, превышающих его физиологический объем, или при движении в несвойственном суставу направлении. Чаще повреждаются связки суставов, особенно голеностопного (при подворачивании стопы). Клиническая картина при растяжении напоминает ушиб с локализацией в области суставов. Здесь также наблюдается боль, припухлость и гематома, а нарушение функции сустава выражено еще в большей степени, чем при ушибе.
Первая помощь
Лечить растяжения в походных условиях можно, только если вы уверены, что у пострадавшего нет перелома или вывиха. Необходимо наложить давящую повязку и холод на место повреждения.
Чтобы ускорить выздоровление после ушибов и растяжений, можно использовать различные медикаментозные средства для местного применения, обладающие противовоспалительным и обезболивающим действием. Хотя бы один из таких препаратов желательно иметь в любой походной аптечке. Это диклофенак-гель, индовазин (комбинированный препарат, состоит из троксевазина и индометацина), фастум гель (кетопрофен). Все препараты наносятся на место повреждения 2-3 раза в сутки, курс лечения - до10 дней. Наносить их можно только на неповрежденную кожу (т.е. рану мазать нельзя), препараты противопоказаны людям с непереносимостью нестероидных противовосполительных средств.
Разрывы
Разрыв связок может быть как самостоятельным повреждением, так и сопровождать более серьезные повреждения (вывих или перелом). Наиболее часто происходит в области голеностопного или коленного сустава. При этом наблюдается выраженная боль, отек, гематома, а также значительное ограничение функции сустава. Разрыв связок коленного сустава часто сопровождается кровоизлиянием в полость сустава (при этом сустав увеличивается в размерах, становится горячим на ощупь; при нажатии на надколенник пальцами, он не сразу упирается в кость, а опускается вглубь на 1-2 см - под надколенником находится "подушка" из излившейся в сустав крови, поэтому надколенник как бы "плавает" на поверхности жидкости).
Разрывы мышц обычно наблюдаются при чрезмерной нагрузке (воздействие тяжести, быстрое сильное сокращение, сильный удар по сокращенной мышце). При таком повреждении пострадавший ощущает сильнейшую боль, после чего появляется припухлость и гематома в зоне разрыва, полностью утрачивается функция мышцы (например, при разрыве бицепса плеча пострадавший не может согнуть руку, при разрыве четырехглавой мышцы бедра - не может разогнуть ногу в колене). Наиболее часто встречаются разрыв четырехглавой мышцы бедра, икроножной мышцы, двуглавой мышцы плеча. При полном разрыве мышцы в месте разрыва появляется участок западения ("ямка"), функция мышцы полностью отсутствует. При неполном разрыве мышцы наблюдается гематома и выраженная болезненность в зоне повреждения, но функция мышцы может частично сохраняться.
При разрыве сухожилия человек жалуется на умеренную боль, в области повреждения отмечается припухлость, полностью выпадает функция соответствующей мышцы (сгибание или разгибание) при сохранении пассивных движений. Например, при разрыве сухожилия сгибателя пальца, пострадавший не сможет согнуть палец сам (активные движения), однако это легко сделает за него врач группы (пассивные движения).
Первая помощь:
1) зафиксировать травмированную конечность при помощи бинтов, шин, подручных материалов и т.п.;
2) обеспечить покой травмированной конечности;
3) приложить "холод" к месту травмы.
Сдавливание
Синдром длительного сдавливания - это заболевание, возникающее в результате длительного сдавливания мягких тканей.
Различается по видам в зависимости от:
1) объема сдавленных тканей: сегмент конечности; одна верхняя конечность; две верхних конечности; одна нижняя или две нижних конечности;
2) по времени сдавливания: менее 4-х часов; от 4-х до 6-ти часов; от 6 до 8 часов; 8 часов и более;
по степени тяжести:
1) легкой - сдавливание сегмента конечности - до 4 часов;
2) среднее - сдавливание в течение 6 часов - 2 верхних конечностей, 1 нижней или 2-х голеней;
3) тяжелая - сдавливание в течение 7 - 8 часов тех же отделов - погибают 25 - 30 % пострадавших;
сдавливание в течение 8 часов двух нижних конечностей - большинство пострадавших погибают в первые два дня.
Периоды течения синдрома длительного сдавливания (компрессии).
Следует отметить, что как такового раздавливания тканей не происходит, а имеет место нарушение кровоснабжения из-за сдавливания сосудов. В следствии этого погибает мышечная ткань и при ее разложении образуются токсические вещества, которые при освобождении сдавленной конечности устремляются в кровяное русло, вызывают сначала токсический шок, а затем нарушение функций жизненно важных органов - в первую очередь страдают печень и почки (особенно) - они закупориваются белком омертвевших мышц, возникает почечная недостаточность и гибель человека от накопления в организме ядовитых веществ, которые образуются при работе органов и тканей, в обычных условиях удаляемых почками.
Оказание помощи пострадавшим:
1) необходимо как можно быстрее освободить пострадавшую конечность из-под придавившего ее предмета. Чем дольше она придавлена, тем больше отмирает тканей;
2) наложить жгут ваше места сдавливания, желательно до ее освобождения, чтобы воспрепятствовать попаданию в организм токсических продуктов распада тканей;
3) иммобилизировать пострадавшую конечность путем наложения шин или подручными средствами - это уменьшает боль и количество токсических продуктов, попадающих в кровь.
4) отнести больного в теплое, спокойное место, дать ему горячего питья, хорошо укутать, при этом травмированную конечность, по возможности, обложить емкостью со льдом или исключительно холодной водой.
5) при общем тяжелом состоянии пострадавшего эвакуировать его не следует - он не перенесет транспортировки, а вызвать на себя врачебную бригаду.
Вывихи
Вывихами называются стойкое смещение суставных частей сочленяющихся костей, сопровождающееся повреждением суставной сумки.
Признаками вывиха служат:
1) изменение формы сустава;
2) нехарактерное положение конечности;
3) боль;
4) пружинящая фиксация конечности при попытке придать ей физиологическое положение;
5) нарушение функции сустава.
Наиболее часто встречаются травматические вывихи, обусловленные чрезмерным движением в суставе. Это происходит, например, при сильном ударе в область сустава, падении.
Помощь при вывихах
1) зафиксировать конечность в том положении, в котором она оказалась, обеспечив ей покой на этапе госпитализации.
Для этого используются транспортные шины, специальные повязки или любые подручные средства. Для иммобилизации верхней конечности можно использовать косынку, узкие концы которой завязывают через шею. При вывихе нижней конечности под нее и с боков подкладывают шины или доски и прибинтовывают к ним конечность. При вывихе пальцев кисти производят иммобилизацию всей кисти к какой либо ровной твердой поверхности. В области суставов между шиной и конечностью прокладывают слой ваты. При вывихе нижней челюсти под нее подводят пращевидную повязку (напоминает повязку, надеваемую на руку дежурным), концы которой перекрестным образом завязывают на затылке.
2) После наложения шины или фиксирующей повязки пациента необходимо госпитализировать для вправления вывиха.
Глава 5. Первая медицинская помощь при переломах
5.1 Причины, виды переломов и их характеристика
Среди современных чрезвычайных ситуаций, характерных для Республики Беларусь, наиболее распространенными являются дорожно-транспортные происшествия. Во многих странах мира погибают и страдают от дорожного травматизма сотни тысяч людей. По данным ООН, ежегодно дорожные аварии уносят 1,2 млн. жизней. От 20 до 50 миллионов человек получают различные травмы. По прогнозам Всемирной организации здравоохранения, к 2020 году травматизм в результате аварий на дорогах может стать третьей по счету причиной гибели и увечья людей после сердечнососудистых и онкологических заболеваний.
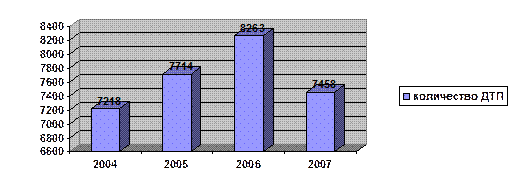 |
Рис 2. Количество зарегистрированных ДТП в Беларуси в период с 2004 по 2007 года
Из рисунка видно, что наибольшее количество ДТП наблюдалось в 2006 году. К 2007 году наметилось некоторое снижение числа ДТП ( почти на 10%). При этом количество погибших людей по сравнению с 2006 годом также снизилось ( на 12 %). Однако проблема безопасности на транспорте остается по-прежнему актуальной.
Одним из наиболее часто встречаемых повреждений при ДТП является перелом. Переломом называется частичное или полное нарушение целости кости в результате ее удара, сжатия, сдавления, перегиба (во время падения). Переломы, бывают закрытые (без повреждения кожи), открытые (с нарушением целости кожи) и осложненные (кровотечением, размозжением окружающих тканей). При открытых переломах (в ране видны отломки костей) микробы попадают в рану, вызывая воспаление мягких тканей и кости, поэтому эти переломы протекают тяжелее, чем закрытые.
Признаками перелома являются: 1. резкая боль, усиливающаяся при любом движении и нагрузке на конечность;
2. изменение положения и формы конечности;
3. нарушения функции конечности (невозможность ею пользоваться);
4. появление отечности и кровоподтека в зоне перелома;
5. укорочение конечности;
6. патологическая (ненормальная) подвижность кости.
5.2 Особенности неотложной доврачебной помощи при переломах
Быстрое создание неподвижности костей в области перелома - иммобилизация - уменьшает боль и является главным моментом в предупреждении шока. Иммобилизация конечности достигается наложением транспортных шин или шин из подручного твердого материала. Наложение шины проводят непосредственно на месте происшествия и только после этого транспортируют больного. При открытом переломе перед иммобилизацией конечности накладывают асептическую повязку. При кровотечении из раны применяются способы временной остановки кровотечения (давящая повязка, наложение жгута и др.). В качестве жестких шин могут служить доски, полоски металла, картон, несколько сложенных журналов и т.д. В качестве мягких шин можно использовать сложенные одеяла, полотенца, подушки или поддерживающие повязки и бинты. При анатомических шинах в качестве опоры используется тело самого пострадавшего. Например, поврежденная рука может быть прибинтована к груди пострадавшего, нога к здоровой ноге.
Шина должна быть надежно закреплена и хорошо фиксировать область перелома, ее нельзя накладывать непосредственно на обнаженную конечность, последнюю предварительно обкладывают ватой или какой-нибудь тканью.
При открытых переломах осколки, смещаясь, нередко повреждают кровеносные сосуды, нервы и внутренние органы, поэтому поврежденным костям обеспечивают наибольший покой. Кровотечение останавливают, путем наложения на рану стерильной повязки, чистого носового платка или полотенца. Затем осторожно, чтобы не усилить боль, накладывают готовую шину (картонную, фанерную, деревянную или проволочную) или сделанную из подручных средств - доски, палки, кусков фанеры, веток, зонтика, ружья). Шину накладывают на одежду, предварительно обложив ее ватой, примотав бинтом, полотенцем или мягкой материей. После наложения шину прибинтовывают или привязывают чем-нибудь в трех-четырех местах к телу. Если сломана крупная трубчатая кость (бедренная или плечевая), шиной фиксируют одновременно три сустава, а если повреждены более мелкие кости, достаточно сделать неподвижными выше - и нижележащие суставы.
При переломах костей голени шина накладывается по задней поверхности поврежденной ноги, от стопы до ягодиц, и фиксируется бинтом в области коленного и голеностопного суставов.
При переломах костей кисти и пальцев поврежденные полусогнутые пальцы (придают хватательное положение кисти) прибинтовывают к ватному валику, подвешивают на косынку или шинируют. Фиксировать пальцы в выпрямленном положении недопустимо.
Перелом ключицы возникает при падениях. Опасны повреждения смещаемыми отломками кости крупных подключичных сосудов. Для создания покоя руку подвешивают на стороне повреждения на косынку или на поднятую полу пиджака. Иммобилизация отломков ключицы достигается бинтовой повязкой.
При переломах костей предплечья и плечевой кости, согнув поврежденную руку в локтевом суставе и повернув ладонь к груди, накладывают шину от пальцев до противоположного плечевого сустава на спине. Если нет шины, поврежденную руку прибинтовывают к туловищу или подвешивают ее на косынке, на поднятую полу пиджака.
Перелом позвоночника является чрезвычайно тяжелой травмой. При таком переломе появляется сильная боль в поврежденной области, исчезает чувствительность, наступает паралич ног, иногда нарушается мочеотделение. Пострадавшего с подозрением на перелом позвоночника укладывают на ровную твердую поверхность - деревянный щит, доски. При отсутствии доски и бессознательном состоянии пострадавшего транспортировку производят на носилках в положении лежа на животе. Поднятие производится очень осторожно, в один прием, чтобы не вызвать смещения отломков и более тяжелых разрушений спинного мозга и органов таза.
При переломе ребер туго забинтовывают грудную клетку в месте перелома.
Нередко встречаются у пострадавших переломы костей черепа. Сломанные кости повреждают головной мозг, он сдавливается в результате кровоизлияния. Признаками такого перелома являются нарушение формы черепа, определяется пролом (вмятина), истечение черепно-мозговой жидкости и крови из носа и ушей, потеря сознания. Для фиксации шеи и головы, на шею накладывают валик - воротник из мягкой ткани. Для перевозки тело пострадавшего кладут на спину, на щит, а его голову - на мягкую подушку.
При переломе челюстей пострадавшие испытывают боль, происходит смещение зубов, подвижность и хруст отломков, плохо закрывается рот. Вследствие тяжелых травм возможно западение языка и нарушение дыхания. Перед транспортировкой пострадавших с повреждением челюстей проводят иммобилизацию челюстей: при переломах нижней челюсти - путем наложения пращевидной повязки, при переломах верхней - введением между челюстями полоски фанеры или линейки и фиксацией ее к голове.
Глава 6. Первая медицинская помощь при шоке
6.1 Характеристика травматического шока
В зависимости от причин различают несколько видов шока: операционный шок, связанный с операционной травмой; ожоговый шок — при обширных ожогах; гемотрансфузионный шок — при переливании несовместимой по группе и по резус-фактору крови; анафилактический шок — при непереносимости лекарственных препаратов; кардиогенный шок — при инфаркте миокарда; септический шок — при сепсисе; травматический шок — при обширных повреждениях мягких тканей, крупных нервных стволов, переломах крупных костей.
Под травматическим шоком подразумевается ответная реакция организма на сильное болевое раздражение и кровопотерю. Отличительной чертой его является значительное уменьшение объема циркулирующей крови за счет наружной потери крови и вследствие депонирования ее в крупных сосудах, расширенных в результате нервных и гуморальных факторов. Это приводит к выраженным расстройствам гемодинамики. Шок характеризуется резким нарастающим угнетением всех жизненно важных функций организма: деятельности центральной и вегетативной нервных систем, органов кровообращения, дыхания, обмена веществ, мочевыделения.
Основными причинами, вызывающими травматический шок, являются боль, кровопотеря, интоксикация за счет всасывания продуктов распада омертвевших и размозженных тканей, повреждение жизненно важных органов с расстройством их функций. К усугубляющим факторам течения шока относятся нервное и физическое переутомление, голодание, переохлаждение, гиповитаминоз, психическая травма.
По клиническому течению различают две фазы шока: эректильную и торпидную. Эректильная фаза, или фаза возбуждения, развивается непосредственно после травмы. Протекает кратковременно. В результате обширной травмы мощные потоки болевых импульсов с места повреждения поступают в центральную нервную систему и непрерывно раздражают ее. Это приводит к резкому возбуждению нервной системы. В результате чего повышается обмен веществ, учащается дыхание, отмечается двигательное и речевое возбуждение. Сознание полностью сохраняется. Пострадавший критически не оценивает тяжести своего состояния.
Вскоре защитные свойства организма истощаются, компенсаторные возможности угасают и развивается вторая фаза — торпидная. Она сопровождается понижением артериального давления и резкой заторможенностью. С падением АД приток крови к органам резко уменьшается, усиливается кислородное голодание. В этой фазе происходит угнетение центральной нервной системы и всех жизненно важных органов — сердца, легких, печени, почек. Все это быстро может привести к смерти пострадавшего.
Шок в торпидной фазе, в зависимости от тяжести его течения, делится на четыре степени: легкий, средней тяжести, тяжелый и предагональный. Для оценки степени тяжести шока взяты следующие критерии: глубина заторможенности сознания, снижение артериального давления, учащение пульса, нарастание одышки, падение температуры тела, изменение цвета кожных покровов. Все эти показатели с отягощением состояния ухудшаются.
Шок может возникнуть при повреждениях любой локализации: травма черепа и головного мозга, травма груди, живота, таза.
6.2 Основные противошоковые мероприятия
К основным противошоковым мероприятиям на месте происшествия относятся освобождение пострадавшего от действия травмирующего фактора, произведение временной остановки наружного кровотечения наиболее приемлемым в данном случае способом, обезболивание, путем ввода под кожу промедола или омнопона, иммобилизация поврежденной конечности подручными средствами (палки, доски, пучки веток, зонтик), согревание пострадавшего (укутать одеялом, набросить пальто, напоить горячим чаем, кофе, бульоном).
Также дают пострадавшим алкоголь, так как он сужает сосуды и повышает артериальное давление, а это в данном случае улучшает кровоснабжение головного мозга. Доза для взрослых — не более 100 мл водки.
Обморок
Обморок — внезапная кратковременная потеря сознания из-за резкого оттока крови от головы. При этом сохраняются и дыхание, и сердцебиение. Обморок может возникнуть при гипотонии (понижение артериального давления), беременности, при перегревании, тяжелом кровотечении (наружном или внутреннем), испуге, при длительном пребывании в душном помещении, тяжелой непривычной физической работе. Сначала появляются бледность лица, холодный пот, звон в ушах, головокружение, общая слабость, похолодание конечностей, затем наступает кратковременная потеря сознания.
Симптомы обморока:
1) головокружения со звоном в ушах; потемнение в глазах;
2) резкая слабость;
3) дурнота, тошнота, нехватка воздуха;
4) холодный пот;
5) онемение конечностей;
6) бледность кожи;
7) ощущения пустоты в голове,
8) дыхание становится редким, поверхностным;
9) пульс слабый;
10) падение артериального давления.
Оказание первой помощи при обмороках:
1. Пострадавшего необходимо уложить горизонтально, чтобы его голова находилась немного ниже уровня туловища, а ноги — несколько приподнять. Под ноги подкладывают одежду, валики, можно положить ноги на спинку стула. Если положить больного невозможно (на улице, в транспорте), усадите его и попросите опустить голову ниже колен или до уровня колен.
2. Растереть или опрыскать холодной водой кожу лица, шеи.
3. Дать доступ в помещение свежему воздуху (открыть окно, дверь); расстегнуть воротник пострадавшему, снять стесняющую одежду.
4. Небольшой кусочек ваты (чистой тряпочки) смачивают 2-3 каплями нашатырного спирта и держат на расстоянии 5-10 см от носа пострадавшего 1,5-2 минуты; протирают смоченной ватой виски и лоб.
5. Когда пострадавший придет в себя, ему дают крепкий чай, кофе, укрывают теплым одеялом. Если через 3-5 минут сознание не восстанавливается, необходимо немедленно вызвать «скорую помощь».
Часто бывает так, что после обморока человек смущается вниманием большого количества людей и отказывается от дальнейшей помощи. Вам следует настоять на том, чтобы больной не остался без сопровождения в ближайшее время, потому что обморок может повториться.
Меры предосторожности. При неоднократных потерях сознания необходимо обратиться к врачу для выяснения причины обморочного состояния, поскольку они могут быть симптомом серьезных заболеваний.
Глава 7. Оказание первой помощи при травматическом токсикозе
Подтравматическим токсикозом подразумевается своеобразное патологическое состояние, развивающееся в результате длительного (4-8 часов и более) раздавливания мягких тканей конечностей обломками разрушенных зданий, сооружений, глыбами грунта при обвалах в шахтах и т. п.
При разрушении городов в результате землетрясений длительное раздавливание конечностей с характерными признаками травматического токсикоза наблюдается у 3,5-5% пострадавших. Чаще всего (почти в 80% случаев) констатировалось раздавливание нижних конечностей.
При длительном раздавливании, как и при любой механической травме, на организм воздействуют три фактора: болевое раздражение со стрессовой реакцией, травматический токсикоз, обусловленный накоплением в крови токсических веществ, попадающих в нее из поврежденных тканей, и кровопотеря в области раздавленных тканей. Начальные изменения в организме сходны с картиной тяжелого травматического шока. Более поздние проявления характеризуются развитием почечной недостаточности.
Клинический период синдрома раздавливания разделяют на три этапа: ранний (до 3-го дня) - с преобладанием явлений шока; промежуточный (с 3-го до 8-12-го дня) - с преобладанием острой почечной недостаточности; поздний, или период выздоровления (с 8 - 12-го дня до 1-2 месяцев), - с преобладанием местных симптомов. Чем раньше пострадавшему будет оказана необходимая помощь, тем больше у него шансов на благополучный исход.
По механизму развития синдром длительного раздавливания аналогичен позиционной травме, которая характеризуется продолжительным (более 6 часов) нахождением пострадавшего на твердой поверхности с неизменным положением тела. В результате длительного сдавления мягких тканей развиваются глубокие некротические изменения в мышцах, что сопровождается выбросом в кровь значительного количества токсических продуктов обмена веществ, крайне отрицательно действующих на почечную функцию, из чего и развивается почечная недостаточность.
Ранний период характеризуется развитием травматического шока. Пострадавший жалуется на боли и невозможность совершать движения поврежденной конечностью, слабость, тошноту, жажду. Он бледен, вяло реагирует на окружающее. Поврежденная конечность быстро отекает, объем ее увеличивается, ткани приобретают деревянистую плотность вследствие отека мышц. На коже в зоне раздавления видны кровоизлияния, ссадины, пузыри, наполненные серой или кровянистой жидкостью. Движения в суставах невозможны из-за болей, обусловленных повреждением мышц и нервных стволов. Чувствительность в области повреждения и нижерасположенных тканях утрачивается. Пульсация сосудов в этой области ослаблена или совсем не определяется из-за возрастающих отеков. Артериальное давление снижается.
Количество выделяемой мочи резко уменьшается с самого начала повреждения (до 50-300 мл в сутки). Моча приобретает лаково-красную окраску из-за распадающегося гемоглобина.
Если конечность еще не извлечена из-под обломков, то общее состояние пострадавшего может быть удовлетворительным. Боль, которая вначале сдавления была очень сильной, притупляется.
Освобождение конечности (без наложения жгута) вызывает резкое ухудшение состояния с еще более выраженным падением артериального давления, потерей сознания, непроизвольной дефекацией и мочеиспусканием (так называемый турникетный шок). В таком состоянии пострадавший находится, если конечность освобождена окружающими ранее. На ощупь она холодная, вид бледный с синюшным оттенком, функция отсутствует, чувствительность снижена или отсутствует, так же, как и пульс. В более позднем периоде появляется плотный отек конечности, возникают нестерпимые сжимающие боли.
Правильный подход к оказанию первой доврачебной помощи позволяет быстрее вывести больного из тяжелого состояния. При отсутствии помощи пострадавшие погибают уже в раннем периоде от сердечнососудистой недостаточности и интоксикации.
В случаях аварий, катастроф с массовым поражением людей, при извлечении пострадавшего из-под завалов, поврежденной техники, руин зданий после освобождения сдавленных конечностей, их туго забинтовывают эластичными или обычными бинтами и проводят иммобилизацию. Эти меры позволят уменьшить скорость поступления в организм токсических веществ из поврежденных тканей и замедлить появление отеков. Вместо бинтов лучше наложить жгут. После освобождения конечности от сдавления, не снимая жгута, бинтуют ее от основания пальцев до жгута и только после этого осторожно снимают жгут. Если есть костные повреждения, производят иммобилизацию конечности шинами, а на раны накладывают асептические повязки. В необходимых случаях следует провести интенсивные противошоковые мероприятия. Затем пострадавших отправляют в реанимационное отделение ближайшей больницы.
При задержке эвакуации или госпитализации конечность приподнимают, укладывая ее на подушку. После этого разбинтовывают и обкладывают льдом.
Глава 8. Первая медицинская помощь при отравлениях
8..1 Виды отравления и их характеристика
Болезненное состояние, вызванное попавшим в организм ядовитым веществом называется отравлением. Ядовитое вещество может проникнуть в организм различными путями: через желудочно-кишечный тракт, дыхательные пути, при подкожном, внутримышечном, внутривенном введении и др. Отравления могут быть случайными, к которым относят бытовые, пищевые, медицинские, профессиональные, и умышленными, например самоубийства и убийства при помощи ядов, от укусов ядовитых животных.
Бытовые отравления встречаются в повседневной жизни. Таковым является отравления угарным или горючим газом при несоблюдении правил топки печей и пользовании горючим газом (газовыми плитами) и тому подобные, отравления ядохимикатами при дезинсекции, дератизации, внесении удобрений, протраве зерна и другие, пищевые отравления недоброкачественными и несвежими продуктами.
К медицинским отравлениям принято относить все отравления, при которых в качестве ядов оказали действие те или иные лекарственные вещества из-за неправильной их дозировки, неправильного применения или приготовления, а также отравления, происходящие вследствие изменения чувствительности данного больного к лекарственному веществу.
Профессиональные отравления связаны с воздействием на организм различных сырьевых, промежуточных и конечных продуктов и отбросов на производстве, при нарушении установленных правил безопасности на некоторых производствах.
Острые отравления, возникающие вследствие относительно сильного, но однократного воздействия на организм отравляющего агента, протекают бурно, быстро оканчиваются или выздоровлением, или смертью. Хронические отравления происходят в результате длительного проникновения в организм небольших количеств яда.
Существенное значение для течения отравлений имеет количество яда, попавшего в организм, и пути его проникновения. Наиболее быстро проявляется действие ядов при попадании их непосредственно в кровь, затем — при вдыхании; медленнее действует яд при подкожном введении, еще позже наступает эффект при приеме яда внутрь или при попадании его на кожу. Действие одной и той же дозы яда на организм при прочих одинаковых условиях проявляется быстрее и сильнее у лиц с малым весом, чем с большим. Степень отравления зависит также от состояния организма, его чувствительности к яду. При повторном поступлении яда в организм нередко наблюдается усиление реакции организма или ослабление ее.
При отравлении важно оказать необходимую помощь до прихода врача, так как каждая просроченная минута может стоить жизни, прежде всего определяют характер яда: опрашивают пострадавшего или близких ему лиц, определяют по остаткам яда, по запаху изо рта (алкоголя, эфира, уксуса) и другие. Внешний вид и запах рвотных масс и испражнений, ожоги губ, слизистой оболочки рта и языка часто говорят о характере отравлений.
Первая помощь при любом отравлении состоит в наиболее быстром удалении яда из организма, в обезвреживании его в организме при невозможности удаления, а затем в устранении болезненных явлений, которые яд вызвал в организме.
В случае попадания яда в организм через рот вызывают рвоту. Рвоту не вызывают, если пострадавший находится в полубессознательном или бессознательном состоянии, а также при резком нарушении кровообращения. Наиболее простой способ вызвать рвоту — ввести пальцы глубоко в рот. Чтобы удалить яд из желудка, дают выпить большое количество (5—8 стаканов) теплой (30—35°) воды, а затем снова вызывают рвоту. Такое промывание желудка повторяют несколько раз.
Если яд известен, желудок промывают чистой водой или растворами веществ, нейтрализующих яд, в качестве нейтрализующих веществ используют раствор марганцовокислого калия при отравлении морфином и фосфором; слабыми кислотами — при отравлении щелочами; слабыми щелочами — при отравлении кислотами; молоком — при отравлении соединениями ртути, свинца. По окончании промывания желудка дают слабительные соли в смеси с активированным углем или карболеном. Значительно труднее удалить яд в тех случаях, когда он проник в кровь или ткани организма. При этом применяют обильное горячее питье и мочегонные средства для ускорения выведения ядовитого вещества почками; при отравлении летучими веществами прибегают к искусственному дыханию с целью более быстрого выведения вещества легкими. Наиболее трудно обезвредить яд, фиксировавшийся в тканях, вошедший в соединение с ними. Для этой цели иногда пользуются веществами, связывающими яд, к ним относят прием молока и яичного белка при отравлении сулемой, или вытесняющими его из соединения с тканями и жидкостями организма, применение атропина при отравлении мухоморами, содержащими ядовитое вещество мускарин и другие препараты, которые дают положительный результат.
Воздействия на болезненные явления, вызванные введением яда, различны в зависимости от характера этих явлений: при ослаблении дыхания и кислородной недостаточности применяют искусственное дыхание, вдыхание кислорода в смеси с углекислотой, средства, возбуждающие дыхание; при угнетении центральной нервной системы — средства, возбуждающие ее деятельность; при возбуждении центральной нервной системы — наркотические и снотворные сродства.
8.2 Признаки отравления кислотами
Химические соединения, содержащие водород, способный замещаться металлом с образованием солей, и диссоциирующиеся при растворении в воде с образованием ионов Н+ (протонов), или ионов гидроксония H3O+ называются кислотами. По современным представлениям, к кислотам относятся также некоторые соединения, не содержащие водорода.
Признаками отравления кислотами и щелочами являются редкие боли и ожоги губ, слизистой оболочки рта, боли при глотании за грудиной и в подложечной области, кровянистая рвота.
При отравлении кислотами больному дают пить воду со жженой магнезией или просто воду и вызывают искусственную рвоту.
При отравлении щелочами дают пить лимонную воду с 3% уксусом и вызывают рвоту. Затем дают глотать кусочки льда, пить чайными ложками холодные сливки или молоко, глотать сырые яйца, кусочки сливочного масла; на грудь и подложечную область прикладывают пузырь со льдом, к рукам и ногам — грелки.
Пищевые отравления проявляются болями в животе рвотой, поносом, головной болью, головокружением, резкой слабостью, в тяжелых случаях — бессознательным состоянием. После промывания желудка и приема слабительного больному кладут грелки на живот, к рукам и ногам. Дают обильное горячее питье, при резкой слабости — крепкий кофе, при упорной рвоте — капельные клизмы. При оказании пepвой помощи при пищевых отравлениях нужно помнить, что при некоторых заболеваниях, например таких, как аппендицит, язва желудка, бывают сходные признаки, и при них ни в коем случае нельзя промывать желудок, давать слабительное или ставить грелки. Поэтому к этим мерам можно прибегать до прихода врача только в тех случаях, когда нет сомнения в пищевом отравлении.
Признаками отравления алкоголем являются состояние опьянения, сначала возбуждение, покраснение лица, запах алкоголя изо рта, затем бред, побледнение лица, бессознательное состояние. Больному осторожно дают нюхать нашатырный спирт. После промывания желудка дают слабительное, а затем воду с нашатырным спиртом. На голову прикладывают лед, попеременно применяют холодные и горячие обливания, дают обильное горячее питье.
Наиболее опасными являются отравления наркотическими веществами. Механизм воздействия наркотиков на клеточные структуры определяется липофильностью наркотиков, способностью в определенной степени погружаться в липидный слой биомембран. Все наркотики, и морфин в том числе, являются жирорастворимыми молекулами и, попадая в мембрану клеток и клеточных органелл, изменяют их свойства, состояние жидкокристаллической структуры, вязкость, а следовательно прочность мембран, их избирательную проницаемость и многие другие природные свойства. С этим механизмом действия наркотиков связано не только усиление и ускорение формирования зависимости, но и нарушения гормональной и иммунной регуляции метаболизма, многочисленные неврологические и соматические расстройства, разрушение клеточных мембран, прежде всего наиболее уязвимых типов клеток - мозга (вплоть до "плавления мозга", в случае бензомании), печени и других паренхимных органов. Наркотики также влияют на ключевые стадии внутриклеточного метаболизма. Следует отметить изменение под действием наркотиков окислительных и биоэнергетических процессов. Характер эффекта зависит от типа наркотического препарата и длительности его приема. К этому типу воздействия относятся нарушения липидного и углеводного обмена, связанных с аэробным окислением жиров и глюкозы, не затрагивающие анаэробные процессы окисления глюкозы. Установлено, что морфином в значительной степени подавляется дыхание в срезах головного мозга. Экспериментальные и клинические данные показывают, что даже относительно кратковременное потребление наркотиков (морфина, героина, метадона и некоторых других) вызывает значительное снижение половой функции.
Несмотря на разнообразие форм наркомании, этапность патологических процессов, определяющая их формирование, имеет много общего. Каждая наркомания начинается с позитивно-эмоциональных реакций, за счет которых возникает первоначальное пристрастие. Затем формируется психическая зависимость, сопровождаемая такими явлениями, как абстиненция и толерантность к наркотику. Завершают патологические изменения в организме физическая зависимость от наркотика и органические изменения органов и тканей.
Каждый год в Беларуси увеличивается число больных наркоманией.
 По данным неофициальной статистики число наркоманов в Беларуси превышает 100 тысяч. В основном это молодежь 15-25 лет. Каждый десятый учащийся школы знает, где в его населенном пункте можно достать наркотики, 80% детей и подростков, попадающих в группы наркопотребителей, становятся наркоманами. 34,6% лично знакомы с теми, кто употребляет наркотики. Официально на наркологическом учете в Беларуси состоит около 11 тысяч наркоманов. В 2003 году в Минске при содействии ООН проводилось исследование: методом экспресс-оценки выявлялось реальное количество больных наркоманией. Реальное число наркоманов по этим расчетам составило 53-55 тысяч.
По данным неофициальной статистики число наркоманов в Беларуси превышает 100 тысяч. В основном это молодежь 15-25 лет. Каждый десятый учащийся школы знает, где в его населенном пункте можно достать наркотики, 80% детей и подростков, попадающих в группы наркопотребителей, становятся наркоманами. 34,6% лично знакомы с теми, кто употребляет наркотики. Официально на наркологическом учете в Беларуси состоит около 11 тысяч наркоманов. В 2003 году в Минске при содействии ООН проводилось исследование: методом экспресс-оценки выявлялось реальное количество больных наркоманией. Реальное число наркоманов по этим расчетам составило 53-55 тысяч.
За 5 лет прирост составил 1600 человек. С 1987 года в республике от ВИЧ-инфекции умерло 1350 человек, почти 73% из них были наркоманами.
Рис 3. Среднее количество людей, которые ежегодно умирают от передозировки наркотиков в Беларуси
Как видно из рисунка, в Бресте ежегодно от передозировки наркотиков умирает 30 человек, что составляет 21,4 % от общего числа погибших за год в Республике Беларусь. При этом 80% наркоманов составляют молодые люди в возрасте до 30 лет, из которых около 16% школьники, и 20% люди старше 30 лет.
Отравление наркотическими и снотворными средствами проявляется в сонливости, головокружении, шуме в ушах, рвоте, замедленном и слабом пульсе, судорогах, глубокой спячке. После промывания желудка и приема слабительного не дают пострадавшему спать, заставляют его ходить, делают горячие ванны с холодными обливаниями, согревают больного, растирают. Дают вдыхать кислород, при остановке дыхания делают искусственное дыхание.
К продукту неполного сгорания различных видов топлива, без цвета и запаха, обладающего выраженным отравляющим действием относят угарный газ (окись углерода СО). Большое количество угарного газа содержат выхлопные газы двигателей внутреннего сгорания. Отравляющее действие угарного газа обусловлено его способностью вступать в реакцию с гемоглобином крови, образуя при этом карбоксигемоглобин, который не связывает кислород. В результате наступает кислородное голодание организма, нарушается тканевое дыхание и функционирование всех органов и систем организма. Отравление угарным газом в быту может возникнуть в жилых помещениях с печным отоплением, если вьюшку закрывают раньше, чем окончательно прогорело топливо, или при ночевке в легковом автомобиле с включенным двигателем и закрытыми окнами. В производственных помещениях для предупреждения отравления угарным газом его содержание в воздухе рабочей зоны не должно превышать 20 мг/м'3.
Отравление окисью углерода и светильным газом происходит через дыхательные пути. Характер отравления угарным газом зависит от концентрации его в воздухе, длительности воздействия и индивидуальной чувствительности. При легкой степени отравления появляется ощущение тяжести и пульсации в голове, боль в области висков и лба (ощущение «обруча»), шум в ушах, мелькание мушек и потемнение в глазах, дрожь, слабость, сердцебиение, тошнота, рвота, оглушённость. При тяжелом отравлении сознание спутанное, нарастает сонливость, сменяющаяся потерей сознания; зрачки расширены, дыхание поверхностное, пульс частый, судороги. Пострадавшего выводят на свежий воздух или дают вдыхать кислород, лучше с примесью углекислоты, нюхать нашатырный спирт, делают искусственное дыхание, растирание тела, кладут грелку, дают возбуждающие напитки.
Глава 9. Первая медицинская помощь при утоплении
Понятие, объединяющее целый ряд критических состояний, развивающихся при случайном или намеренном погружении пострадавшего в жидкость, характеризующихся затруднением или полным прекращением легочного газообмена, при сохранении целостности, а иногда и внешнего дыхания пострадавшего называется утоплением.
Причинами такого состояния могут служить аспирация воды или другой жидкости в дыхательные пути пострадавшего при сохранном дыхании - истинное утопление; прекращение легочного газообмена вследствие ларингоспазма при попадании первых порций воды в дыхательные пути - асфиктическое утопление; первичная остановка кровообращения приводит к развитию синкопального утопления; ограничение мышечных движений, нарушение газообмена, угнетение сердечной деятельности приводит пострадавшего в состояние ступора или полному выключению сознания; иногда терминальное состояния во время пребывания человека в воде происходит по причине, не связанной с попадания воды в его дыхательные пути.
Утопление, возникшее при попадании воды в трахею, бронхи и альвеолы называется истинным. Обычно у тонущего человека возникает сильное нервное возбуждение, он затрачивает колоссальную энергию, чтобы противостоять стихии. Делая глубокие вдохи во время этой борьбы, тонущий вместе с воздухом заглатывает какое-то количество воды, что нарушает ритмичность дыхания и увеличивает массу тела. Когда человек в изнеможении погружается в воду, возникает задержка дыхания в результате рефлекторного спазма гортани. При этом в крови быстро накапливается углекислота, которая является специфическим раздражителем дыхательного центра. Наступает потеря сознания, и утопающий в течение нескольких минут совершает глубокие дыхательные движения под водой. В результате лёгкие заполняются водой, песком и из них вытесняется воздух. Уровень углекислоты в крови ещё более повышается, наступает повторная задержка дыхания, а затем глубокие предсмертные вдохи в течение 30-40 секунд. Примерами истинного утопления является утопление в пресной и морской воде.
Утопление, протекающее по типу чистой асфиксии, называется асфиктическим. Этому состоянию, как правило, предшествует выраженное угнетение ЦНС вследствие алкогольной или другой интоксикации, испуга, удара о воду животом и головой. Не редко к утоплению приводит особый вид бытовой травмы - при прыжке в воду головой вперед в неглубоком водоеме и удар о подводный предмет, приводящий к потере сознания или в результате спинального повреждения в шейном отделе, в связи с переломом позвоночника.
Начального периода при асфиктическом утоплении нет. В агональном периоде спасатель может наблюдать ложно респираторные вдохи, но воздухо-насосные пути в это время свободны от содержимого. Спасенные без сознания, кожные покровы, как и при истинном утоплении резко синюшные. Тризм и ларингоспазм вначале затрудняют проведение экспираторного искусственного дыхания, но все же интенсивным выдохом спасателя в нос спасенного утонувшего в большинстве случаев ларингоспазм удается преодолеть. Пульсация периферических артерий ослаблена, на сонных и бедренных артериях она может быть отчетлива.
По мере продолжения асфиксии, это значит в результате нахождения утонувшего под водой, наступает период клинической смерти: сердечная деятельность угасает, ложно-респираторные вдохи прекращаются, голосовая щель размыкается. Период клинической смерти при асфиктическом утоплении несколько дольше, чем при истинном утоплении: при температуре воды 18-20С по продолжительности составляет 4-6 мин.
Вторичное утопление (5-10% случаев, главным образом у женщин и детей) развивается в результате психического, подразумевается страх перед падением в воду, или рефлекторного воздействия, то есть удар о воду при падении с высоты, холодовый шок. Этот вид утопления может быть обусловлен расстройством сердечной деятельности на фоне вагальной гиперрефлексии, которая приводит к внезапной нестабильности кардиодинамии даже у хороших пловцов, продолжается несколько минут и становится одним из механизмов неожиданного утопления.
Признаками характеризующими утопления являются резкая бледность, а не синюшность кожных покровов утонувшего. Жидкость не выделяется из дыхательных путей при спасении. Дыхательные движения отсутствуют, редко наблюдаются одиночные судорожные подвздохи.
У "бледных утонувших" клиническая смерть продолжается дольше. Даже при температуре воды 18-20С ее продолжительность может превышать 6 мин. При СУ в ледяной воде продолжительность клинической смерти увеличивается в 3-4 раза, так как общая гипотермия защищает кору мозга утонувшего от повреждающего действия гипоксии, которая означает отсутствие кислорода в крови.
В начальном периоде истинного утопления первая помощь направлена на успокоение утопавшего, улучшение крови в легкие, подразумевают ингаляцию кислорода, предупреждение аспирации при возможной рвоте, стабилизацию кровообращения (противошоковая терапия), аналептики дыхания и кровообращения и согревание. Утопление часто сочетается с переохлаждение, которое в дальнейшем может оказаться основной детерминантой угрожающего состояния с необходимостью своевременного и положительного лечения. Ограничение потерь тепла, то есть удаление мокрой одежды, укутывание, может оказаться уже полезным в ходе транспортировки пострадавшего в стационар.
В агональном периоде истинного и асфиктического утопления обеспечивают восстановление проходимости воздушно дыхательных путей, проводят искусственное дыхания, поддержание кровообращения за счет усиления притока крови к сердцу, которое достигается путём наклонного положения, поднятия ног, сдавливание брюшной аорты кулаком через переднюю брюшную стенку. При явном улучшении показателей кровообращения дальнейшее ведение утопавшего обеспечивают по стандарту оказания помощи в начальном периоде истинного утопления. Для периода клинической смерти при любом варианте утопления важно ранее начало спасательных работ. Первые два этапа схемы АВС в виде периодических выдохов в нос утонувшего начинают сразу после того, как его лицо будет поднято спасателем над водой, во время буксировки его к берегу или к спасательному катеру. В спасательном катере или на берегу незамедлительно продолжают искусственное экспираторное дыхание "изо рта в нос", начинают закрытый массаж сердца. Иногда как "этап С" спасательных работ проводимой при утоплении, спасатель использует связанные с ходьбой толчки своим плечом о грудную клетку утонувшего при выносе его на берег по мелкому месту водоема для чего поднимает тело утонувшего на плечо вниз лицом.
Дата добавления: 2020-12-22; просмотров: 61; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
