Паспорт выполнения практического навыка
БРОНХИАЛЬНАЯ АСТМА (БА)
БА - это хроническое воспалительное заболевание бронхов, сопровождающееся изменением чувствительности и реактивности бронхов и проявляющееся приступами удушья, астматическим статусом или дыхательным дискомфортом. Классификация
I. По этиологии
1. Аллергическая (экзогенная, атопическая).
2. Неаллергическая (эндогенная, инфекционно-аллергическая).
3. Смешанная.
4. Неуточненная. II. По степени тяжести астма делится на ступени 1 ступень – Легкая эпизодическая астма:
- симптомы (кашель, одышка, свистящие хрипы) возникают менее 1 раза в неделю
- ночные приступы не более 2 раз в месяц - ОФВ1 и ПСВ более 80% от должных величин - суточные колебания ПСВ менее 20 %.
|
|
|
2 ступень - Легкая персестирующая астма:
- симптомы 1 раз и более в неделю, но не ежедневно
- ночные приступы более 2 раз в месяц - обострения могут нарушить нормальную активность и сон - ОФВ1 и ПСВ вне приступа более 80% от должных величин - суточные колебания ПСВ 20-30 %.
3 ступень - Персестирующая астма средней тяжести:
- симптомы – ежедневно
- ночные приступы более 1 раза в неделю - ОФВ1 и ПСВ вне приступа более 60-80% от должных величин - суточные колебания ПСВ более 30 % - больные не могут обойтись без ежедневного приёма β-адреномиметика.
|
|
|
4 ступень - Тяжелая персестирующая астма:
- постоянные симптомы в течение дня, нарушение сна, частые обострения - ОФВ1 и ПСВ вне приступа менее 60-80% от должных величин - суточные колебания ПСВ более 30 %
Этиология
В этиологии БА выделяют факторы риска и триггеры (провокаторы).
Факторы риска:
1. Отягощенная наследственность. Наследуется не само заболевание, а готовность дыхательных путей к неадекватным воспалительным реакциям и повышенная продукция иммуноглобулина – Е.
2. Контакт с аллергенами (аллергены: клещи домашней пыли, споры плесневых грибов, пыльца растений, перхоть животных, пищевые, лекарственные и промышленные аллергены).
Триггеры (провоцируют начало БА или обострение уже имеющегося заболевания):
- острые инфекции верхних дыхательных путей (прежде всего ОРВИ);
- вредные профессиональные факторы (различные виды пыли);
|
|
|
- воздушные поллютанты;
- резкие запахи;
- курение;
- физическая нагрузка;
- стрессы;
- прием некоторых лекарств (аспирин, НПВП, В-адреноблокаторы и др.);
- некоторые хронические заболевания (хронический бронхит; гастро-эзофагальный рефлекс и др.).
Патогенез
В основе патогенеза БА лежит хроническое воспаление бронхов, формирование повышенной чувствительности и гиперреактивности бронхов к различным раздражителям. Воспаленные гиперреактивные бронхи реагируют на воздействие триггеров спазмом гладких мышц, гиперсекрецией слизи, отёком, воспалительной инфильтрацией слизистой оболочки бронхов. Клинически это проявляется приступом удушья. Триггеры это провокаторы приступов удушья. Триггерами могут быть: инфекции верхних дыхательных путей (прежде всего ОРВИ), прием β-адреноблокаторов, воздушные поллютанты (SO2, NO2 и др.), холодный воздух, физическая нагрузка, прием НПВП, резкие запахи, стрессы, сопутствующие заболевания (желудочно-пищеводный рефлюкс, синуситы и др.).
Клиническая картина
Больные жалуются на:
1. Периодические приступы экспираторного удушья, сухого кашля, свистящих хрипов, ощущения тяжести, заложенности в грудной клетке. Эти симптомы купируются спонтанно или лекарствами (бронходилататорами, глюкокортикостероидами).
|
|
|
2. Наличие повторных обострений под воздействием триггеров.
3. Сезонная вариабельность симптомов.
4. Наличие аллергических заболеваний у самого больного его родственников.
Объективно:
Вне приступа можно ничего не выявить. Во время приступа: положение «ортопноэ», возбуждение, цианоз, раздувание крыльев носа, прерывистая речь, участие в дыхании вспомогательной мускулатуры, постоянный или эпизодический кашель. Перкуторно - коробочный звук, опущение нижней границы лёгких. Аускультативно: сухие свистящие хрипы, слышные на расстоянии (дистанционные хрипы), удлинение выдоха.
Диагностика
1. OAK: эозинофилия, а если астма инфекционно зависимая, то лейкоцитоз и повышение СОЭ – в период обострения.
2. Общий анализ мокроты: эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена.
3. Пикфлоуметрия (измерение ПСВ — пика скорости выдоха). Важным диагностическим признаком служит увеличение ПСВ более чем на 15% после ингаляции бета-2-адреномиметиков (сальбутамол, беротек). Проводится ежедневно 2 раза в день, позволяет определить обструкцию бронхов на ранних стадиях, оценить тяжесть течения, прогнозировать обострения, определить профессиональную бронхиальную астму, оценить эффективность лечения. Пикфлоуметр должен быть у каждого больного бронхиальной астмой.
4. Спирография. Важным диагностическим признаком служит увеличение ОФВ1 более чем на 12% после ингаляции бета-2-адреномиметиков (сальбутамол, беротек).
5. Провокационные пробы с ингаляцией гистамина, метахолина (проводятся только в стационаре). 6. Кожные провокационные пробы (с целью выявления аллергена). 7. Определение общего и специфических иммуноглобулинов Е в сыворотке крови.
8. Рентгенография лёгких - определяется или норма, или эмфизема. Проводят для исключения других заболеваний.
9. Бронхоскопия. Проводят для исключения других заболеваний.
Принципы лечения и ухода Лечение БА складывается из предупреждения и купирования приступов удушья. I . Предупреждение приступов удушья Для этого назначают следующие группы препаратов:
1. Базисные (противовоспалительные) препараты.
а). Ингаляционные глюкокортикостероиды (беклометазон, будесонид, флутиказон).
б). Системные глюкокортикостероиды (преднизолон, триамциналон, дексаметазон).
в). Стабилизаторы тучных клеток (интал, недокромил, дитек, кетотифен).
г). Антилейкотриеновые препараты: а) ингибиторы синтеза – зелитон б) блокаторы лейкотриеновых рецепторов (зафирлукаст, монтелукаст).
2. Бронхорасширяющие препараты (бронходилататоры)
а). Бета-2 адреномиметики короткого действия (сальбутамол, беротек).
б). Бетта-2 адреномиметики длительного действия (сальметерол, форматерол).
в). Холиноблокаторы (атровент).
г). Комбинированные препараты: беродуал (беротек + атровент), дуовент (вентолин +), серетид мультидиск (сальметерол + флютиказон), симбикорт турбухалер (форматерол + будесонид).
3. Теофиллины
а). Короткого действия (эуфиллин).
б). Длительного действия (теопек, теотард, теодур).
Лечение должно быть ступенчатым в зависимости от степени тяжести: номер ступени лечения соответствует номеру ступени тяжести заболевания (см. классификацию БА).
1ступень (легкая эпизодическая астма) – назначают бронхорасширяющие препараты перед физической нагрузкой. Возможно проведение специфической иммунотерапии аллергенами.
2 ступень (легкая персестирующая астма) - назначают ежедневно стабилизаторы тучных клеток (недокромил, интал), либо ингаляционные глюкокортикостероиды по 200 - 500 мкг/сутки +β адреномиметики по потребности (при приступах).
3 ступень (персестирующая астма средней тяжести) назначают ингаляционные глюкокортикостероиды по 800 – 1200 мкг/сут. + бронходилататоры длительного действия. При обострениях проводятся курсы лечения системными глюкокортикостероидами.
4 ступень (тяжелая персестирующая астма) назначают ингаляционные глюкокортикостероиды в высоких дозах по 1200 – 2000 мкг/сутки + системные глюкокортикостероиды постоянно + бронходилататоры длительного действия или пролонгированные теофиллины + М-холиноблокаторы или их комбинация.
При ухудшении — ступень вверх, при улучшении — ступень вниз.
II . Купирование приступа удушья (неотложная помощь)
1. Обследование пациента:
осмотр, сбор жалоб и анамнеза, осмотр, измерение ЧДД, АД, аускультация сердца и легких, термометрия, пульсоксиметрия, регистрация, расшифровка и интерпретация ЭКГ.
2. Оказание помощи
- придать положение ортопноэ;
- горячее питье;
- кислород или доступ свежего воздуха;
Бригада «Скорой помощи»
| Объём помощи | Механизм действия |
| Беродуал (ипратропия бромид 0.25 мг + фенотерол гидробромид 0.5 мг) 2 мл через небулайзер в разведении NaCl 0,9% - 3 мл или Сальбутамол 2,5 мг в разведении NaCl 0,9% - 3 мл Повторить ингаляцию через 15-20 мин при недостаточном эффекте | Комбинированный препарат (холиноблокатор+β-адреномиметик). Расширяет бронхи β-адреномиметик. Расширяет бронхи |
| Будесонид через 5 мин после ингаляции бронхолитика добавить в небулайзер в дозе 0,5- 1 мг Повторить ингаляцию через 15-20 мин при недостаточном эффекте | Ингаляционный глюкокортикостероид. Купирует воспаление в бронхах |
| Аминофиллин 2.4% -10 мл (240 мг) в/в медленно | Бронхолитик (теофиллин). Расширяет бронхи |
| Преднизолон 90 мг в/в | Глюкокортикостероид. Купирует воспаление в бронхах |
| Кислород 120000 мл ингаляционно | Медицинский газ. Борьба с гипоксией |
Тактика фельдшера
1. Актив в поликлинику.
2. Медицинская эвакуация в больницу при отсутствии эффекта от проведённой терапии.
3. При отказе от медицинской эвакуации в больницу - актив в ОНМП.
Осложнения
1. Астматический статус.
2. Эмфизема лёгких.
3. Спонтанный пневмоторакс.
4. Хроническая дыхательная недостаточность.
Астматический статус
Это необычный по тяжести для данного больного астматический приступ, резистентный к обычной терапии бронходилататорами.
Предрасполагающие факторы: неправильное лечение, передозировка β-адреномиметиков, резкая отмена препаратов.
Клиническая картина астматического статуса: выделяют три стадии:
1 стадия – это затянувшийся приступ удушья более 6-12 часов. Он характеризуется несоответствием аускультативной картины на расстоянии и при аускультации. Отмечается тахикардия, повышение АД, бледный цианоз, возбуждение.
2 стадия – стадия немого легкого характеризуется частым поверхностным дыханием, в отдельных участках лёгких дыхание не прослушивается (немое легкое). Нарастает цианоз, тахикардия. Гипертензия сменяется гипотонией. Возбуждение сменяется апатией.
3 стадия – стадия гипоксемической комы, характеризуется выраженным диффузным цианозом, потерей сознания, синдромом немого лёгкого, гипотонией. Дыхание становится редким. Возможны судороги.
Лечение
1. Обследование пациента:
осмотр, сбор жалоб и анамнеза, осмотр, измерение ЧДД, АД, аускультация сердца и легких, термометрия, пульсоксиметрия, регистрация, расшифровка и интерпретация ЭКГ.
2. Оказание помощи
- придать положение ортопноэ;
- горячее питье;
- кислород или доступ свежего воздуха;
Бригада «Скорой помощи»
| Объём помощи | Механизм действия |
| Натрия хлорид 0.9 % - 500 мл в/в капельно | Электролит. Борьба с обезвоживанием |
| Беродуал (ипратропия бромид 0.25 мг + фенотерол гидробромид 0.5 мг) 2 мл через небулайзер в разведении NaCl 0,9% - 3 мл или Сальбутамол 2,5 мг в разведении NaCl 0,9% - 3 мл При неиспользовании данной группы препаратов до «103» | Комбинированный препарат (холиноблокатор+β-адреномиметик). Расширяет бронхи β-адреномиметик. Расширяет бронхи |
| Будесонид через 5 мин после ингаляции бронхолитика добавить в небулайзер в дозе 0,5 - 1 мг | Глюкокортикостероид. Купирует воспаление в бронхах |
| Преднизолон 90 мг в/в При недостаточном эффекте от ингаляции | Глюкокортикостероид. Купирует воспаление в бронхах |
| Аминофиллин (эуфиллин) 2.4% -10 мл (240 мг) в/в | Бронхолитик. Расширяет бронхи |
| Эпинефрин 0,5 мг в/в | β-адреномиметик. Расширяет бронхи |
| Кислород 120000 мл ингаляционно | Медицинский газ. Борьба с гипоксией |
Тактика фельдшера
1. Медицинская эвакуация в больницу. Транспортировка на носилках с приподнятым головным концом. 2. При отказе от медицинской эвакуации в больницу - актив на «103» через 2 часа.
3. При повторном отказе - актив в ОНМП.
Профилактика
Избегать контакта с аллергенами, лечение хронического бронхита.
Диспансеризация
Больные БА нуждаются в постоянном наблюдении не менее 1 раза в 3 месяца. При частых обострениях рекомендовано постоянное наблюдение у пульмонолога, по показаниям у аллерголога.
Паспорт выполнения практического навыка
Применение ингалятора
1. Симуляционное оборудование
Манекен с возможностью проведения ингаляции, карманный ингалятор, стакан с водой, салфетки спиртовые (или спирт70% и ватные шарики) для обработки мундштука ингалятора, антисептик для обработки рук, медицинская документация, запас батареек (если тренажер предусматривает их использование), мешки для сбора мусора класса А и Б.
2. Развёрнутая версия оценочного листа (чек-листа)
| № п/п | Перечень действий (элементов) | Отметка о выполнении Да/Нет |
| 1. | Поздороваться с пациентом. | |
| 2. | Представиться, обозначить свою роль | |
| 3. | Спросить у пациента, сверяя с медицинской документацией | |
| 4. | Фамилию | |
| 5. | Имя | |
| 6. | Отчество | |
| 7. | Возраст | |
| 8. | Осведомиться о самочувствии пациента | |
| 9. | Информировать пациента о процедуре осмотра и получить согласие на её проведение | |
| 10. | Убедиться в наличие всего необходимого для проведения навыка | |
| 11. | Обработать руки гигиеническим способом перед началом манипуляции | |
| 12. | Предложить пациенту сесть на стул. | |
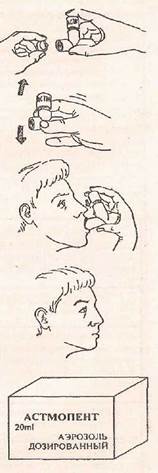
| 13. | Снять с баллончика защитный колпачок. | |
| 14. | Перевернуть баллончик вверх дном. | |
| 15. | Хорошо встряхнуть баллончик с аэрозолем. | |
| 16. | Охватить губами мундштук баллончика, голову слегка запрокинуть назад. | |
| 17. | Сделать полный выдох. | |
| 18. | Сделать глубокий вдох, одновременно нажав на дно баллончика (за 1 вдох на ингалятор нужно нажать только один раз, при этом выдается одна доза препарата). | |
| 19 | Вынуть мундштук ингалятора изо рта | |
| 20. | Задержать дыхание на 10 – 15 секунд. | |
| Медленно выдохнуть через нос. | ||
| 21. | Тщательно прополоскать рот и глотку кипяченой водой (для профилактики грибковой инфекции). | |
| 22. | Обработать мундштук ингалятора дезсредством. | |
| 23. | Надеть на баллончик защитный колпачок. | |
| 24. | Обработать руки гигиеническим способом после манипуляции. | |
| 25. | Данные обследования оформить в медицинской документации. |
Дата добавления: 2020-12-12; просмотров: 27; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
