Родильный дом. Задачи, структура и показатели деятельности. Мероприятия по предупреждению материнской и перинатальной смертности, заболеваемости новорожденных.
Родильный дом — самостоятельное лечебно-профилактическое учреждение муниципального района для оказания первичной медико-санитарной акушерско-гинекологической помощи женщинам в период беременности, родов, в послеродовом периоде, медицинской помощи новорожденным детям и женщинам с заболеваниями репродуктивной системы. В зависимости от числа коек родильные дома делятся на 7 категорий.
Основные задачи родильного дома:
Оказание высококвалифицированной стационарной акушерско-гинекологической помощи женщинам в период беременности, родов, в послеродовом периоде, медицинской помощи новорожденным детям, а также женщинам с заболеваниями репродуктивной системы;
§ Профилактика, диагностика и лечение заболеваний репродуктивной системы;
Оказание медицинской помощи в связи с искусственным прерыванием беременности;
§ Санитарно-просветительная работа: санитарно-гигиеническое обучение женщин вопросам грудного вскармливания, предупреждения заболеваний репродуктивной системы, абортов и инфекций, передаваемых половым путем;
§ Качественное проведение экспертизы временной нетрудоспособности, выдача листков нетрудоспособности женщинам по беременности и родам, родовых сертификатов в установленном порядке, своевременное направление женщин с признаками стойкой утраты трудоспособности на медико-социальную экспертизу в установленном порядке;
|
|
|
§ Предупреждение внутрибольничной инфекции: организация и обеспечение санитарно-гигиенического и противоэпидемического режима в целях предупреждения и снижения заболеваемости внутрибольничными инфекциями женщин, новорожденных детей и персонала;
§ Создание лечебно-охранительного режима;
Осуществление реабилитационных мероприятий и выдача рекомендации по их проведению;
§ Соблюдение преемственных связей в работе с другими лечебно-профилактическими учреждениями: взаимодействие с женской консультацией, не входящей в состав роддома, станцией (отделением) скорой медицинской помощи, поликлиникой, детской поликлиникой, а также с другими лечебно-профилактическими учреждениями (противотуберкулезным, кожно-венерологическим, онкологическим диспансерами, центрами по профилактике и борьбе со СПИД и инфекционными заболеваниям и др.).
Основными причинами перинатальной смертности следует считать внутриутробную гипоксию и асфиксию при родах (46,5%), синдром респираторного расстройства (18,0%), врожденные аномалии (14,4%), инфекционные болезни, специфичные для перинатального периода (12,3%), гемолитическая болезнь (3,2%).
§ . Раннее выявление и своевременное лечение соматических заболеваний и осложнений беременности способствует сокращению перинатальной и материнской заболеваемости и смертности. Дородовое наблюдение и консультирование имеют особое значение в профилактике антенатальной и интранатальной смертности. В). Качественные показатели работы роддома и женской консультации. Основные качественные показатели лечебно-профилактической помощи женщинам в женской консультации: своевременность до 12 нед поступления беременной под наблюдение; выявление токсикозов беременных и других осложнений; своевременность госпитализации при осложнениях беременности и экстра-генитальных заболеваниях; частота ошибок определения дородового отпуска; частота применения специальных методов обследования. Основные качественные показатели работы родильного дома: материнская заболеваемость и смертность; перинатальная смертность; родовой травматизм детей и матери; применение современных методов диагностики и терапии.
|
|
|
§ Как можно спасти жизнь матерей?
§ Большинство случаев материнской смерти можно предотвратить, так как медицинские методы предотвращения осложнений или их ведения хорошо известны. Всем женщинам необходим доступ к дородовому наблюдению во время беременности, квалифицированной помощи во время родов и помощи и поддержке на протяжении нескольких недель после родов. Здоровье матери и здоровье новорожденного тесно связаны. По оценкам, приблизительно 2,7 миллиона новорожденных младенцев умерли в 2015 г.5 и еще 2,6 миллиона родились мертвыми6. Особенно важно, чтобы все роды принимались квалифицированными медработниками, так как своевременная помощь и лечение могут быть решающими для жизни и смерти как матери, так и младенца. Особенно важно обеспечение присутствия квалифицированных специалистов здравоохранения во время всех родов, так как от своевременной помощи и лечения может зависеть жизнь.
|
|
|
перинатальной диагностики, антенатальной охраны плода, оптимизации ведения родов, интенсивного наблюдения и терапии новорожденных групп риска.
Таким образом, показаниями к детальному обследованию беременных, начиная с I триместра, должны служить:
- угроза прерывания беременности с ранних сроков;
- профессиональные вредности, неблагоприятные экологические факторы;
- самопроизвольные выкидыши в анамнезе;
- вирусные инфекции во время беременности;
- возраст матери старше 35 лет;
|
|
|
- вредные привычки (алкоголизм, наркомания);
- наличие в семье ребенка с врожденным пороком развития;
- наследственные заболевания в семье;
- прием лекарственных препаратов в ранние сроки беременности;
- кровнородственные браки.
84. Стационар родильного дома, содержание и организация деятельности. Функциональные обязанности неонатолога. Показатели здоровья новорожденных.
Основными задачами родильного дома (родильного отделения больницы) являются: оказание квалифицированной стационарной медицинской помощи женщинам в период беременности, родов и в послеродовом периоде; оказание квалифицированной стационарной помощи женщинам, имеющим гинекологические заболевания; обеспечение наблюдения и ухода за здоровыми новорожденными, оказание квалифицированной медицинской помощи заболевшим и недоношенным новорожденным в период их пребывания в родильном доме.
В зависимости от числа коек родильные дома делятся по мощности на 7 категорий. Стационар родильного дома имеет следующие подразделения:
1. приемно-пропускной блок;
2. родовое отделение;
3. послеродовое физиологическое (первое) акушерское отделение – 50-55% акушерских коек;
4. обсервационное (второе) акушерское отделение – 20-25% акушерских коек;
5. отделение патологии беременности – 25-30% акушерских коек;
6. отделение (палаты) для новорожденных в составе первого и второго акушерских отделений;
7. гинекологическое отделение.
Приемно-пропускной блок родильного дома состоит из двух изолированных друг от друга отделений. Одно предназначено для женщин, поступивших для прерывания беременности, и гинекологических больных, другое – для приема рожениц (приемно-смотровой блок). Приемно-смотровой блок имеет один фильтр и две смотровые для приема рожениц в первое (физиологическое) акушерское отделение и во второе (обсервационное) акушерское отделение. Фильтр предназначен для разделения женщин на два потока: с нормальным течение беременности, направленных в первое акушерское отделение, и женщин, представляющих эпидемическую опасность для окружающих и направленных в обсервационное отделение.
Родовое отделение должно иметь предродовые палаты (10-12% от общего числа коек в отделении), родильные залы (число родильных коек должно составлять 6-8% от всего числа коек в отделении), комнаты обработки новорожденных, смотровую, санитарную комнату, подсобные помещения для обработки клеенок и суден, временного хранения грязного белья, уборочного маркированного инвентаря.
Обсервационное отделение (приемно-смотровое помещение, родовое отделение, послеродовые палаты, палаты для новорожденных, санитарные узлы и пр.) обеспечивают и оснащают необходимым оборудованием, как и физиологическое отделение. Родильница во время пребывания в обсервационном отделении кормит ребенка в стерильной маске. Маску меняют перед каждым кормлением. Порядок работы в этом отделении аналогичен порядку работы в физиологическом отделении. Каждое послеродовое отделение (физиологическое и обсервационное) должно иметь отдельную комнату для сбора, пастеризации и хранения грудного молока. Комната должна быть оборудована электрической или газовой плитой, двумя столами (для чистой и использованной посуды), холодильником, медицинским шкафом, баками или ведрами для сбора и кипячения посуды. Выдачу молока новорожденным производят по требованию детских отделений.
Отделения новорожденных организуются при первом и втором акушерских отделениях. Они должны быть изолированы от всех других отделений родильного дома. Палаты для новорожденных заполняют строго циклически. Пеленальные столы должны иметь легко обрабатываемую поверхность, палаты оснащаются бактерицидными облучателями.
Гинекологические отделения родильных домов бывают трех профилей: для больных, нуждающихся в оперативном лечении; для больных, нуждающихся в консервативном лечении; для прерывания беременности. В структуру отделения должны входить: свое приемное отделение, перевязочная, манипуляционная, малая и большая операционные. В крупных городах одно из отделений должно иметь палаты (отделение) для девочек с гинекологическими заболеваниями.
Противоэпидемический режим. Основной особенностью родовспомогательных учреждений является постоянное пребывание в них высокочувствительных к инфекциям новорожденных и женщин в послеродовом периоде. Поэтому в родовспомогательном учреждении должен проводиться специальный комплекс санитарно-гигиенических мероприятий, включающий: своевременное выявление и изоляцию рожениц, родильниц и новорожденных с гнойно-септическими заболеваниями; своевременное выявление носителей инфекции и их санацию; применение высокоэффективных методов обеззараживания рук медицинского персонала и кожи операционного поля; пастеризацию грудного молока; организацию централизованной стерилизации белья, перевязочного материала, инструментов, шприцев; использование методов и средств дезинфекции для обработки различных объектов внешней среды (постельные принадлежности, одежда, обувь, посуда и др.).
Один раз в квартал проводятся осмотр и обследование персонала на носительство золотистого стафилококка. Персонал ежедневно перед выходом на смену принимает гигиенический душ и проходит врачебный осмотр (термометрия, осмотр зева и кожи). Работники родильного дома обеспечиваются индивидуальными полотенцами, шкафчиками для одежды. Сан-одежду меняют ежедневно, при возникновении внутрибольничных инфекций 4-слойные маркированные маски меняют каждые 4 часа.
Акушерские стационары закрывают для полной дезинфекции не реже 1 раза в год.
Методики вычисления показателей деятельности родильного дома и деятельности больницы одинаковые. При анализе этих показателей следует помнить, что акушерская койка должна работать в городе 300 дней, в сельской местности – 280 дней, а гинекологическая – в среднем 330-340 дней в году. Среднее число дней пребывания больной на койке составляет в акушерском отделении – 9,7, гинекологическом – 6,5.
Должностные обязанности неонатолога
Врач-педиатр-неонатолог:
2.1. Руководствуется действующим законодательством Украины об охране здоровья и нормативно-правовыми актами, которые определяют деятельность органов управления и учреждений здравоохранения, организацию педиатрической службы.
2.2. Определяет степень риска возникновения перинатальной патологии, оценивает показатели обследования состояния внутриутробного плода.
2.3. Обнаруживает признаки и проводит коррекцию гипоксии, родовой травмы и других патологических состояний новорожденного.
2.4. Проводит первичный осмотр новорожденного.
2.5. Определяет степень зрелости и гестационный возраст, состояние развития и здоровья новорожденного, необходимость проведения реанимационных мероприятий и объем неотложной помощи.
2.6. Применяет современные методы диагностики и лечения новорожденных с различными патологическими состояниями и заболеваниями.
2.7. Осуществляет надзор за побочными реакциями / действиями лекарственных средств.
2.8. Руководит работой среднего медицинского персонала.
2.9. Активно участвует в распространении медицинских знаний среди беременных и матерей.
2.10. Придерживается принципов медицинской деонтологии.
2.11. Постоянно совершенствует свой профессиональный уровень.
покаазатели щздоровья новорожденного по шкале апгар
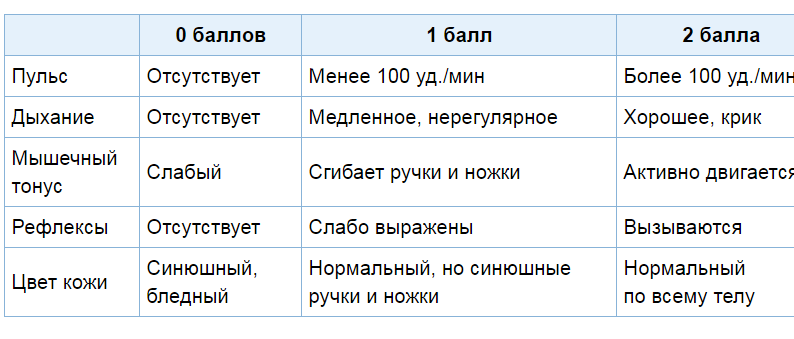
происходит оценка младенца на 1-й и 5-й, а при плохих показателях — и на 10-й минуте жизни.
10-7 баллов — оптимальное состояние.
5-6 баллов — легкие отклонения в состоянии малыша.
3-4 балла — средние отклонения в состоянии малыша.
0-2 балла — серьезные отклонения в состоянии крохи.
Система контроля качества медицинской помощи в учреждениях охраны материнства и детства. Структурный, процессуальный и результативный подход к обеспечению и оценке качества медицинской помощи.
Подходы к контролю качества:
1) Структурный – лицензирование и аккредитация учреждения, аттестация и сертификация специалистов. Смысл – качественное учреждение, обеспечение качества медикаментов, матер. Оборудования, качественные специалисты обеспечивают качественные медицинские услуги.
2) Процессуальный – контроль запроцессом оказания услуги. Чаще всего – по документации. Требует участия экспертов (т.е. мнение частично субъективное). Основан на оценке соблюдения технологии лечебно-диагностического процесса.
3) Результативный - оценка качества по степени достижения результата.
Дата добавления: 2020-04-25; просмотров: 428; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
