СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ ЧЕЛЮСТНО - ЛИЦЕВОЙ ОБЛАСТИ
АКТИН0 МИК03
Актиномикоз челюстно-лицевой области (aktinomycosis regionis faciei) у детей наблюдается редко — в 3,3-6,3 % случаев от общего количества больных актино-микозом, чаще в возрасте 7-12 лет.
Возбудителем актиномикоза является лучистый гриб, анаэробные проактино-мицеты. Большинство видов лучистого гриба — это сапрофиты, которые находятся в организме человека (например, полости рта). Возбудитель актиномикоза попадает в челюстно-лицевую область одонтогенным, стоматогенным, риногенным, тонзиллогенным, отогенным путями. Развитию болезни способствуют воспалительные процессы и травмы тканей челюстно-лицевой области. В ответ на деятельность гриба в тканях развивается актиномикозная гранулёма (чаще всего в рыхлых и васкуляризированных тканях).
У детей, как и у взрослых, выделяют такие формы актиномикоза: накожную, подкожную, подкожно-мышечную, актиномикоз лимфатических узлов и первичный актиномикоз кости, актиномикоз тканей и органов полости рта (языка, слюнных желез, миндалин).
Актиномикоз у детей чаще поражает лимфатические узлы подчелюстной, щечной и шейной областей.
Клиническая картина актиномикоза лимфатических узлов подобна таковой при хроническом гиперпластическом или абсцедирующем лимфадените, но течение его вялое и медленное, лимфатические узлы плотные, одеревеневшие, кожа над ними синюшного цвета, со свищами. В актиномикотической гранулёме происходит разрастание грануляционной ткани, прорастающей в направлении кожи; в дальнейшем наблюдается самостоятельное вскрытие очага воспаления с образованием свищей, после чего течение заболевания протекает волнообразно с незначительными обострениями и периодами ремиссии. Гной из свищей не выделяется, а появляется при присоединении вторичной инфекции, и в нем очень тяжело обнаружить отдельные крупинки.
Актиномикотический периостит нижней челюсти у детей клинически подобен продуктивному периоститу. При актиномикозе челюсти наблюдаются деструктивно-продуктивные изменения, рентгенологически проявляющиеся рыхлыми периостальными наслоениями, иногда в кости возникают плотные участки типа остеом, секвестры не формируются.
Одонтогенная актиномикотическая гранулёма наблюдается у детей старшего возраста крайне редко, клиническое течение — с повторными обострениями и с образованием гранулём кожи, подкожной жировой клетчатки, подслизистой оболочки.
Диагноз актиномикоза ставят на основании жалоб (увеличенные на протяжении продолжительного времени, одеревенелые подчелюстные и щечные лимфатические узлы; одностороннее увеличение челюсти при костной форме, наличие свищей на коже), данных объективного исследования (выявление одеревеневших
-1Й7
Раздел 3
Воспалительные заболевания челюстно-ли
|
|
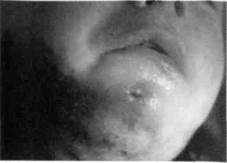
| Рис . 71. Фото ребенка с актиномикозом подподбородочной и подбородочной областей (подкожно-мышечная форма) |
лимфатических узлов с синюшным оттенком кожи над ними, одностороннее утолщение челюсти, чаще со стороны преддверия, наличие свищей в подчелюстной области и на щеке, из которых выделяется раневое содержимое с крупинками или гной при присоединении вторичной инфекции) (рис. 71); данных дополнительных исследований, среди которых наиболее весомым является микробиологическое исследование гноя в нативном препарате (определяют друзы лучистого гриба и его мицелий); положительной кожно-аллергической реакции с актинолизатом, а также данных
рентгенологического исследования челюстей при их поражении (определяются пе-риостальные наслоения).
Дифференциальный диагноз. Актиномикоз необходимо дифференцировать с хроническим одонтогенным и неодонтогенным гиперпластическим лимфаденитом, хроническим гиперпластическим периоститом, хроническим деструктивно-продуктивным остеомиелитом. При осложнении актиномикоза вторичной инфекцией — с абсцессами, флегмонами, а также сиалоаденитами, специфическими процессами мягких тканей (туберкулезом), фурункулами и фурункулезом, карбункулами околочелюстных участков.
Лечение. Специфическое лечение актиномикоза состоит из внутримышечного (по Сутееву) или внутрикожного (по Ленину) введения актинолизата, согласно схеме с учетом возраста и массы тела ребенка. По показаниям назначают иммунокорректоры, а также проводят антигистаминную и витаминотерапию. Обязательно применяют противогрибковые препараты per os, а также для промывания ран. При присоединении вторичной инфекции проводят антибактериальную терапию.
Хирургическое вмешательство предусматривает вскрытие очага воспаления, удаление грануляций из актиномикотических гранулём, дополнительных наслоений кости и лимфатических узлов, пораженных актиномикозом.
В послеоперационный период назначают физиопроцедуры — электрофорез хлорида кальция, димедрола, йодида калия, ферментов, а также УВЧ; лечебный массаж и физкультуру.
При неадекватном лечении или из-за его отсутствия следствием актиномикоза могут быть разные виды деформаций челюстей, мягких тканей, нарушение функции жевания.
ТУБЕРКУЛЕЗ
По данным Министерства здравоохранения, в Украине в 1995 г. зарегистрирована эпидемия туберкулеза. В настоящее время больных туберкулезом насчитывается свыше 680 тыс., что составляет 1,3 % всего населения Украины. Туберкулез периферических лимфатических узлов у детей составляет до 30 % всех активных форм внелегочного туберкулеза. Чаще всего поражаются лимфатические узлы шеи (40 %), надключичные (18 %) и подчелюстные узлы (12 %).
Туберкулез челюстно-лицевой области (tuberculosis regionis faciei) у детей развивается как вторичное проявление туберкулеза легких и сопровождается поражением слизистой оболочки полости рта или лимфатических узлов.
Клинические проявления туберкулеза слизистой оболочки полости рта у детей наблюдаются при остром милиарном (диссеминированном) туберкулезе и вторичной туберкулезной инфекции.
Острый милиарный туберкулез может возникнуть у детей раннего возраста. При нем поражаются слизистые оболочки, кожа, внутренние органы, менинге-альные оболочки. В полости рта появляется большое количество бугорков, в дальнейшем превращающихся в эрозии с последующим их изъязвлением. Язвы при остром милиарном туберкулезе слизистой оболочки полости рта имеют характерный вид. Они поверхностные, покрытые желтоватым налетом, с мягкими краями, безболезненные, на их месте после эпителизации остаются гладкие блестящие рубцы.
Заподозрить туберкулезное поражение слизистой оболочки полости рта можно на основании неблагоприятного эпидемиологического анамнеза (болезнь у родителей или родственников, низкий уровень жизни — плохое питание и уход за детьми), если ребенок не привит (не сделана БЦЖ), наличия язв на'слизистой оболочке, покрытых желтоватым налетом, безболезненных гладких блестящих рубцов на месте эпителизации язв, положительных накожных туберкулиновых проб, выявления микобактерий туберкулеза при микроскопическом исследовании материалов соскоба со дна язвы и гигантских эпителиоидных клеток Пиро-гова-Лангханса.
Туберкулез лимфатических узлов у детей — это всегда проявление общего заболевания организма. Входными воротами могут быть миндалины, но чаще поражение лимфатических узлов обусловлено лимфогенной или гематогенной диссе-минацией процесса, первичный очаг которого расположен в легких или внутри-грудных лимфатических узлах.
При туберкулезе увеличение и поражение лимфатических узлов у ребенка обязательно сопровождается слабостью, ознобом, повышением температуры тела, потливостью ночью, снижением аппетита, нарушением сна, повышенной утомляемостью, раздражительностью, неадекватным возбуждением — эйфорией, тахикардией, одышкой и т.п.
Пораженные лимфатические узлы спаиваются в пакеты. Характерным признаком туберкулезного лимфаденита является периаденит. При пальпации определяются узлы, спаянные между собою, кожей и подкожной жировой клетчаткой в единый конгломерат, в котором не удается прощупать их в отдельности (рис. 72). Сам конгломерат безболезненный, неподвижный. В дальнейшем кожа над ним красне-
189
Раздел 3
Воспалительные заболевания челюстно-лицевой области
|
|
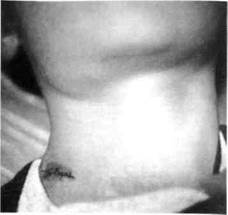
| Рис . 72. У ребенка, больного туберкулезом лимфатических узлов правой околочелюстной области и правой боковой поверхности шеи, проведено удаление лимфатического узла, при патогистологическом исследовании которого диагноз подтвердился |
ет, потом приобретает синюшный оттенок и постепенно истончается. На ней возникают язвы с неровными краями, из которых выделяется беловатая творожистая масса или сливкоподобный гной без запаха. Язвы могут существовать 2-3 года, заживают продолжительное время. Часто могут самопроизвольно открываться и закрываться свищи. После заживления последних остаются грубые рубцы. Иногда в лимфатических узлах могут определяться участки каменистой плотности из-за образования в них кальцинатов. На рентгеновских снимках последние имеют вид густых плотных теней в мягких тканях подчелюстной области или по внешнему контуру шеи.
Различают локализованный и генерализованный туберкулез периферических лимфатических узлов. О генерализованном поражении говорят тогда, когда в процесс вовлекается не менее 3 групп лимфатических узлов. У 80-90 % больных весной или осенью туберкулезный процесс обостряется, что проявляется усилением болезненности в очаге поражения, спаянностью лимфатических узлов между собой и с близлежащими тканями из-за явлений периаденита. При затихании воспаления лимфатические узлы уменьшаются, уплотняются, свищи закрываются, образуя грубые рубцы.
Туберкулез мягких тканей может проявляться так называемыми "холодными" абсцессами, а поражение челюстей — периоститами. Последние вскрывают параллельно переходной складке, получая сливкоподобный гной, и продолжительно дренируют.
Ранняя диагностика туберкулеза периферических лимфатических узлов у детей представляет значительные трудности. Это связано с отсутствием выраженных признаков данного заболевания в челюстно-лицевой области и низкой эффективностью стандартных бактериологических методов диагностики.
Ди агноз туберкулеза лимфатических узлов у детей основывается на данных эпидемиологического обследования (проживание в очаге инфекции, болезнь родителей или родственников, контакт с источником туберкулеза), анамнезе (вираж пробы Манту, проявление туберкулеза других локализаций), классических клинических признаках (повышение температуры тела, пакеты болезненных лимфатических узлов, наличие свищей и рубцов на коже), данных флюорографии или рентгенографии органов грудной клетки, позволяющих с наибольшей достоверностью обнаружить признаки легочного туберкулеза, а также пункции периферического лимфатического узла с последующим цитологическим исследованием пунктата (определяются микобактерии туберкулеза и клетки Пирого-ва-Лангханса).
Дифференциальная диагностика. Сравнительно частое острое и подо-строе начало туберкулезного лимфаденита затрудняет его дифференциальную диагностику с лимфаденитом неспецифической этиологии, в особенности на ранней стадии заболевания, когда диаметр лимфатического узла не превышает 1 см. Из лимфопролиферативных заболеваний туберкулезный лимфаденит надо дифференцировать с лимфаденитами различного генеза — респираторно-вирусными инфекциями, краснухой, корью, инфекционным мононуклеозом, туляремией, токсоплазмозом, системными опухолевыми процессами (лимфогранулематоз, лейкоз, лимфобластозы).
Лечение туберкулеза проводится в условиях специализированного противотуберкулезного диспансера. Вскрытие нагноившегося пораженного лимфатического узла или его биопсия в ранние сроки при подозрении на туберкулезный лимфаденит не только не оказывает отрицательного влияния на течение болезни, но часто и содействует значительному улучшению его. После установления диагноза больных направляют для продолжения лечения в специализированные диспансеры.
Диагностика атипичных форм микобактерии (L-форм) затруднена, поскольку выявить их традиционными методами исследования не удаётся. 70 % больных туберкулезом, у которых не находят микобактерии путем применения имеющихся методик, являются источником распространения заболевания.
Проведение эффективного лечения осложняется при ассоциированных формах туберкулеза и формировании первичной и вторичной устойчивости микобактерии к противотуберкулезным препаратам.
СИФИЛИС
С 1997 г. по данным экспертов ВОЗ и МЗ Украины сложившаяся эпидемиологическая ситуация с заболеваемостью сифилисом расценена как эпидемия (с 1989 по 1997 гг. количество больных сифилисом возросло в 36 раз).
Сифилис (Lues) возникает при проникновении возбудителя (бледная трепо-нема) сквозь слизистую оболочку полости рта. В детском возрасте наблюдается врожденный сифилис или приобретенный (инфицирование от больных родителей или половым путем). Различают ранний врожденный сифилис грудных детей и детей раннего возраста, поздний и скрытый врожденный сифилис.
Проявления раннего врожденного сифилиса у детей грудного возраста очень разнообразные. При этом одновременно в процесс вовлекаются ряд органов и систем (кожа, слизистые оболочки, кости, внутренние органы, нервная система и т.п.). Кроме сифилитической пузырчатки и распространенных розеолезно-папу-лезных высыпаний, для этого периода сифилиса характерна диффузная инфильтрация кожи Гохзингера, которая наблюдается на лице, преимущественно в области губ и подбородка. На инфильтрированных участках появляются глубокие трещины (в особенности в углах рта), после заживления которых остаются радиарные (по отношению к овалу рта) рубцы. Эти рубцы являются характерным признаком при установлении диагноза врожденного сифилиса.
Поздний врожденный сифилис развивается после 5 лет жизни ребенка. В этот период возникают наиболее тяжёлые и характерные для врожденного сифилиса изменения. Клинические проявления позднего врожденного сифилиса имеют
190
191
Раздел 3
Воспалительные заболевания челюстно-лицевой области
много общего с приобретенным третичным сифилисом (высыпание бугорков, появление гумм, поражение костей и разнообразные дистрофии). У большинства детей с поздним врожденным сифилисом наблюдаются положительные классические серологические реакции.
При инфицировании от больных родителей течение болезни у ребенка типичное, т.е. первичный, вторичный и третичный сифилис.
Для первичного сифилиса (от 1 до 3 нед с момента инфицирования) типичной реакцией слизистой оболочки полости рта является появление язвы с уплотнением, инфильтрацией и сальным безболезненным дном. Этот так называемый твердый шанкр.
Для вторичного сифилиса (9-10-я неделя с момента инфицирования) характерным является появление бело-красных розеолезно-папулезных высыпаний на коже и слизистой оболочке полости рта. Элементы высыпаний имеют размеры от 5 до 10 мм и склонны к эрозированию. Регионарные лимфатические узлы плотные, увеличенные, однако безболезненные. Этот период чрезвычайно контагиозный.
При третичном сифилисе (1-3 года с момента заражения) на слизистой оболочке полости рта возникают гуммы, расположенные в толще тканей. Они очень плотные, безболезненные при пальпации, резко отграниченные от здоровых тканей. Слизистая оболочка над ними гиперемирована. При распаде их возникают язвы, имеющие кратерообразную форму. После заживления ран на слизистой оболочке остаются характерные звездчатые рубцы. Если распадается гумма, расположенная на нёбе, то возникает сообщение полости рта с носовой.
Поскольку основным элементом при первичном сифилисе является язва (твердый шанкр), возникает необходимость дифференцировать ее с язвой туберкулёзной и травматической.
Язвы при туберкулёзе обычно множественные, болезненные, с неровными подрытыми краями, на дне которых расположены желтые капельки — зёрна Тре-ла (симптом яблочного желе).
Травматическая язва обычно не имеет правильной округлой формы, в отличие от первичной сифиломы. Края ее неровные, дно покрыто желто-серым налетом. При пальпации язва мягкая, болезненная, окруженная гиперемированной слизистой оболочкой, инфильтрат подлежащих тканей отсутствует. Регионарные лимфатические узлы увеличенные, болезненные при пальпации.
Сифилитическую ангину следует дифференцировать с банальной катаральной ангиной, при которой наблюдается боль при глотании на фоне ухудшения общего состояния и повышения температуры тела. Слизистая оболочка вокруг миндалин значительно гиперемирована, отечная, внешние признаки являются свидетельством острого воспаления. В отличие от сифилитической, при банальной ангине процесс двусторонний. Регионарные лимфатические узлы увеличенные и болезненные при пальпации с обеих сторон.
Для дифференциальной диагностики большое значение имеет бактериологическое исследование материала, взятого из элементов поражения для выявления бледной спирохеты, и положительные специфические серологичные исследования (RW - реакция Вассермана; РИФ - реакция иммунофлюоресценции; РИБТ — реакция иммобилизации бледной трепонемы).
Реакции РИБТ и РИФ наиболее специфичны в лабораторной диагностике сифилиса.
Лечение сифилиса у детей проводят в условиях кожно-венерологического диспансера.
СПИД И ВИЧ- ИНФЕКЦИЯ
ВИЧ/СПИД — заболевание вирусной этиологии с избирательным поражением иммунной системы, которая становится чувствительной к различной инфекции.
Human Immunodeficiency Virus (HIV) — вирус иммунодефицита человека (ВИЧ). Acquired Immunodefeciency Syndrome (AIDS) в переводе на русский язык — синдром приобретенного иммунодефицита (СПИД).
ВИЧ/СПИД выделен в самостоятельное заболевание в 1981 г. Но в последнее время в научной литературе иногда появляются не совсем обоснованные сомнения относительно необходимости такого выделения. Болезнь относится к типичным антропонозам и вызывается вирусом семейства ретровирусов. Последние названы так потому, что имеют в своей структуре фермент ретровертазу. Именно он обеспечивает процесс возврата генома РНК в ДНК, который внедряется в геном клетки хозяина. Это, в свою очередь, позволяет вводить в геном клетки человека любой запрограммированный код из клетки-вируса.
Источником ВИЧ-инфекции являются больные люди в разные периоды болезни и вирусоносители.
У человека вирус выявляется в крови, сперме, спинномозговой жидкости, влагалищном и цервикальном секретах, он может быть в грудном молоке, в биопта-тах разных тканей. В слюне, слезной жидкости, поте и моче вирус находится в небольшом количестве, недостаточном для заражения. Но риск последнего возрастает, если, например, к слюне примешивается кровь.
Проблема СПИДа у подростков приобретает все большее значение, по-сколь-ку обстановка вседозволенности именно среди детей 10-15 лет провоцирует разврат, употребление наркотиков, пренебрежение элементарными средствами безопасного секса и личной гигиены.
По данным экспертов ООН, в мире в 1998 г. ВИЧ-инфекция чаще всего нора-жала детей и подростков до 15 лет. В этой возрастной группе вирусом ежедневно заражается 1600 детей и умирает 1200. Сейчас СПИД стал одной из основных причин смерти детей возрастом 1 -4 лет.
Всего в Украине на 1 июня 2001 г. выявлено 57 660 ВИЧ-инфицированных. За 5 мес 2001 г. зарегистрировано 2702 ВИЧ-инфицированных, из них 354 — дети, среди которых 90 % — новорожденные.
Практикующему врачу-стоматологу необходимо знать, что путями передачи ВИЧ-инфекции могут быть половой (разные виды секса), парентеральный (пост-трансфузионный), "шприцевой", трансплантационный, от матери ребенку — перинатальный, трансплацентарный, грудное вскармливание. В связи с этим выделяют такие группы риска: гомосексуалисты, наркоманы, проститутки, реципиенты крови (доноры), медицинские работники (в особенности манипуляционные сестры,стоматологи, хирурги).
Заражение детей чаще всего связано с инфицированием матери ВИЧ. Наибольшая достоверность передачи ВИЧ ребенку от матери существует тогда, ког-
Q9
1QQ
да она заразилась во время беременности, а также если беременность и роды проходят на фоне ВИЧ-инфекции в поздней стадии.
Стадия первичных проявлений сопровождается лихорадкой (96 %), лимфаде-нопатией (74 %), эритематозно-макулопапулезнымп высыпаниями на лице и туловище (70 %), миалгией или артралгией (54 %). После этого в 20-50 % случаев развивается стадия персистирующей генерализованной лимфаденопатии. Стадия вторичных проявлений характеризуется заболеванием верхних дыхательных путей, кожи, слизистых оболочек вирусной, бактериальной, грибковой природы.
В клиническом течении СПИДа выделяют: инкубационный период, который длится до 5 лет и напоминает инфекционный мононуклеоз (продолжительная ангина и увеличение нескольких групп лимфатических узлов); синдром генерализованной лимфаденопатии (продолжительность его от 3 до 5 лет), при которой увеличиваются шейные, подчелюстные, подподбородочные, затылочные, подмышечные лимфоузлы. Они небольшие (до 1 см), эластичные, не спаянные с подлежащими тканями, существуют не менее 3 мес; ассоциированный период СПИДа, характеризующийся развитием на протяжении 1-1,5 мес кахексии и собственно СПИДа, — период, когда ребенок умирает в результате тяжелых множественных инфекций.
Особенности течения ВИЧ-ннфекцип у детей обусловлены несформирован-ной системой иммунитета, из-за чего быстро наступает глубокая иммунодепрес-сия. Это, в свою очередь, приводит к более ранним клиническим проявлениям СПИДа, в особенности у маленьких детей.
Основные проявления в полости рта ребенка, которые должны вызвать у стоматолога подозрение относительно СПИДа, такие:
—кандидамикозные стоматиты. Отличительной особенностью кандидоза при ВИЧ-инфекции является отсутствие поражений кожи и ногтей. Кандидоз слизистой оболочки обычно начинается с молочницы, при которой возникает плохо снимающийся белый налёт. После насильственного снятия налета образуются кровоточащие эрозии. Кандидозные поражения слизистой оболочки плохо поддаются ./течению;
—часто рецидивирующий после прекращения специфического лечения ангу-лярный хейлит;
—язвенный гингивостоматит, имеющий генерализованный характер, с наличием глубоких контактных язв на альвеолярных отростках;
—"волосатая" лейкоплакия, локализующаяся на задней и средней трети боковой поверхности языка. Клинически она имеет вид белой широкой полосы, состоящей из отдельных волосков, представленных ороговелыми мелкими сосочками длиной от 1-2 мм до 1 см;
—хронические рецидивирующие герпетические инфекции, характеризующиеся распространением высыпаний (миграция и диссеминация их), присоединением кожных поражений, язвенно-некротической формой заболевания.
Диагностика ВИЧ-инфекции основывается на трехразовой индикации в крови ребенка специфических антител (анти-ВИЧ) по методу твердофазного ИФА (иммуноферментный анализ).
После получения положительного результата необходимо проведение экспертного подтверждения наличия в крови специфических антител методом имму-
й m-n Последний позволяет учитывать образование не общего количества ан-тел а отдельных - к специфическим антигенам - гликопротеинов (gp 41, ГИ 120 ЙР 160). Они играют главную роль при распознавании вирусом клетки-мишени и проникновении в нее.
Специфические антитела первично определяются в крови только через 8-12 нед после заражения. Поэтому индикация анти-ВИЧ не может рассматриваться как критерий ранней диагностики.
К методам ранней диагностики относится молекулярно-биологический, основывающийся на полимеризации ценной реакции (ПЛР) или гибридизации нуклеиновых кислот со специфическими ДНК-зондами. Суть ПЛР состоит в восстановлении репликации вируса in vitro. В субстрат (кровь, ткани) вводят праймеры - небольшие цепи нуклеотидов вируса, на которые при наличии в субстрате вирусной ДНК последняя "достраивает" введенные цепи нуклеотидов. Таким образом, это позволяет получить неограниченное количество копий вируса, что позволяет обнаружить минимальное их количество. ПЛР имеет важное значение для постановки диагноза у детей, родившихся от ВИЧ-инфицированных матерей. Этот метод позволяет обнаружить ВИЧ-РНК в крови детей уже на первом месяце жизни.
Учитывая разнообразие и неспецифичность проявлений СПИДа в полости рта у детей, диагностику и лечение данного заболевания следует проводить в тесном" контакте с инфекционистами, иммунологами, онкологами, гематологами и врачами других специальностей в специализированных стационарах.
Профилактика СПИДа в стоматологии предусматривает тщательный сбор анамнестических данных, выявление групп риска среди подростков (дети из неблагополучных семей, без определенного местожительства, без родителей, дети наркоманов и др.), тщательную стерилизацию инструментария. Врачи-стоматологи при работе с пациентами должны пользоваться индивидуальными средствами защиты — масками, перчатками, очками и т.п.
195
Заболевания слюнных желез

Вирусные; бактериальные; травматические; калькулезные Острые |
| J |

 Раздел 4
Раздел 4
Заболевания слюнных желез
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Трудно переоценить роль слюнных желез в гармонии функционального взаимодействия органов и тканей полости рта. Состояние их часто определяет предпо сылки к развитию и характеру течения различных заболеваний.
Среди воспалительных процессов челюстно-лицевого области у детей 13,9 % приходится на поражение слюнных желез. Из них около 88 % — это заболевания околоушной слюнной железы. Изучение заболеваний слюнных желез началось после описания анатомического строения 3 пар больших слюнных желез (Wharton, 1656; Stenon, 1662; Nuck, 1685). У 14-16-миллиметрового зародыша на 6-й неделе внутриутробного развития уже находят зачатки больших слюнных желез. Около 22-й недели выявляют проходимость слюнных протоков. У ребенка до 1 года развитие слюнных желез проходит умеренно. Только после 1-го года жизни оно усиливается, и уже в 15 лет слюнные железы по размерам и функциям не отличаются от таковых у взрослых.
Возникновению сиалоаденитов у детей способствуют: воспалительные поражения слизистой оболочки ротовой полости; острые и хронические тонзиллиты; острые и хронические лимфадениты; острые респираторные заболевания; наличие кариозных и периодонтитных зубов; проникновение инородных тел в протоки слюнных желез (в особенности у маленьких детей); анатомическое строение протоков и паренхимы слюнных желез (эмбрионально обусловленные аномалии выводных протоков больших слюнных желез, устья зияют, протоки широкие и короткие), поэтому дуктогенный путь проникновения вирусов и микроорганизмов в железу у детей встречается чаще, чем другие пути; изменения местного и общего (наличие вторичного иммунодефицита) иммунитета.
Для постановки диагноза воспалительных заболеваний слюнных желез может быть использована следующая классификация (схема 8).
ОСТРЫЕ ВИРУСНЫЕ СИАЛОАДЕНИТЫ
Эпидемический паротит (parotitis epidemica acuta). В последнее время количество случаев эпидемического паротита увеличилось.
В настоящее время одинаково часто наблюдается заболевание эпидемическим паротитом как детей, так и взрослых.
В 1752 р. Партолонго впервые признал эпидемический характер эпидемического паротита, a P.Hamilton в 1759 г. указал на его контагиозность.
Возбудителем эпидемического паротита является фильтрирующийся вирус из группы РНК-геномных вирусов, род Paramyxovims. Эпидемическим паротитом болеют чаще дети от 3 до 15 лет (от одного до трех лет — единичные случаи). Инкубационный период при этом заболевании чаще составляет 18 сут (кратчай-
196
| J |
Серозные
Гнойные
| Хронические |
| Обострившиеся хронические |
Гнойно-некротические Л Паренхиматозные J
| Паротиты |
| Субмаксиллиты |
Интерстициальные )
| Некалькулезные |
| Г |
| Калькулезные с локализацией камня |
В переднем отделе протока;
в среднем отделе протока;
в заднем отделе протока;
в железе ,
Схема 8. Классификация воспалительных заболеваний слюнных желез
ший — 3 сут, наиболее длинный — 35 сут). Заразный период не превышает 3-10 сут от начала заболевания.
Эпидемическим паротитом болеют только люди. Экспериментально вызвать это заболевание удалось лишь у обезьяны. Источником инфекции при эпидемическом паротите может быть больной или вирусоноситель. Механизм передачи — капельный, он имеет особенности, отличающие его от передачи вируса гриппа, кори и т.п. Они состоят в том, что при паротите ухудшается каплеобразование слюны, поскольку уменьшается ее количество и повышается вязкость. Это затрудняет передачу инфекции от больного к здоровому человеку, поэтому для заражения нужен длительный контакт с источником инфекции. Инфекцию можно передать только через слюну — она является и местом существования вируса как биологического вида.
Местом первичной локализации вируса являются слюнные железы, что подтверждено экспериментально у инфицированных обезьян. При всех опытах вирус сначала выявляли в слюнных железах, а потом — в крови.
Вирус эпидемического паротита поражает только железы, имеющие экзоэпи-телиальное происхождение, различные по функции (экзокринные — слюнные, слезная, молочная железы и с двойной функцией — поджелудочная железа), но объединенные одинаковым анатомическим и гистологическим строением.
Тяжесть заболевания обусловлена изменениями преимущественно в стро-ме слюнных желез, клетки ацинусов поражаются редко. Чаще фильтрующийся вирус поселяется в строме околоушной слюнной железы, крайне редко — в подчелюстных.
Жалобы. Больные дети или их родители жалуются на резкое повышение температуры тела, нарушение самочувствия, вялость, головную боль, нарушение аппетита, сна, болезненное увеличение одной или обеих околоушных слюнных желез, сухость слизистой оболочки полости рта, боль в слюнных железах при глотании и жевании. В 50 % случаев эпидемический паротит может быть односторонним.
Клиника. В течении эпидемического паротита выделяют продромальный пе-
Раздел 4
Заболевания слюнных желез
риод и период выраженных клинических проявлений. В последние 1-2 сут инкубационного периода могут возникнуть продромальные явления. Эпидемический паротит - это заболевание всего организма, характеризующееся нарушением общего состояния ( головная боль, плохой сон, боль в мышцах, суставах конечностей, повышение температуры тела, озноб, боль в животе, рвота, сухость в полости рта, боль при глотании). Околоушные слюнные железы являются местом наиболее яркого проявления заболевания. Слюнная железа увеличивается, за мочкой уха появляется боль при пальпации (симптом Филатова). Возможны первичные поражения нервной системы и поджелудочной железы. У детей раннего возраста начальный период может сопровождаться рвотой, судорогами, появлением менингеальных признаков.
В период выраженной клинической картины наблюдается увеличение околоушной слюнной железы. Кожа над ней напряженная, блестящая, бледная по сравнению с окружающей кожей. По периферии отек менее плотный, чем в центре, ткани тестообразной консистенции. При надавливании на нее ямки не остается. Для эпидемического паротита характерны такие болевые точки:
1) впереди козелка уха на стороне поражения;
2) верхушка сосцевидного отростка;
3) вырезка нижней челюсти;
4) угол нижней челюсти (симптом Хетчкока).
Однако названные симптомы редко выявляются все сразу. При обследовании ротовой полости наблюдается гиперемия слизистой оболочки вокруг устья выводного протока слюнных желез (симптом Мурсона). Саливация снижена, вязкость слюны увеличена, но слюна прозрачная. При присоединени банальной инфекции изменяется качественная характеристика слюны — она становится мутной.
Поджелудочная железа при эпидемическом паротите у детей поражается в 3,1-51,1 % случаев, что обусловлено тропностью вируса к железам внутренней секреции. При развитии панкреатита у больных повышается температура тела, появляется постоянная боль в животе. Наблюдаются анорексия, тошнота, рвота, головная боль, у детей первых двух лет жизни — жидкие жирные испражнения, у старших — запор. Происходят изменения в моче — повышается уровень диастазы. Симптомы панкреатита наблюдаются на протяжении 3-6 сут. Течение заболевания обычно доброкачественное. Надо помнить, что бывают бессимптомные формы поражения поджелудочной железы, которые могут отрицательно влиять на ее функцию. Это требует дополнительного проведения биохимического анализа крови и мочи.
Поражение половых желез при эпидемическом паротите протекает по типу орхита, орхоэпидидимита. Период поражения половых желез длится в среднем около 1-2 нед. Спустя 3-5 сут от начала заболевания увеличенное яичко начинает уменьшаться, исчезают отек и боль.
Частота поражений нервной системы при эпидемическом паротите составляет 71 %. Это происходит у детей младшего возраста и ослабленных. Основной формой поражения нервной системы является серозный менингит.
Таким образом, предварительный диагноз эпидемического паротита устанавливают на основании жалоб больного, данных эпидемического анамнеза и клинических данных (нарушение общего состояния и явления интоксикации, панкреатит, орхит и т.п.; выявление увеличенных слюнных желез, бледность
1жных покровов над железами, пастозность последних, наличие болевых точек — v верхушки сосцевидного отростка, впереди козелка, в проекции вырезки и ггла нижней челюсти; слюна не изменена в цвете, прозрачная, более вязкая, количество её меньше, чем в норме). Чтобы поставить окончательный диагноз, необходимо провести серологическое исследование крови (выявляется повышение амилазы и титра комплемента, что свидетельствует о наличии вируса).
Дополнительными методами исследования являются: выделение вируса из слюны и спинномозговой жидкости методом заражения куриных эмбрионов; серологические исследования, основывающиеся на выявлении типоспецифичес-кпх антител — комплементсвязывающих, вируснейтрализующих, антигенагглю-тинирующих, различные серологические тесты.
Эпидемический паротит следует дифференцировать с острыми неэпидемическими вирусными паротитами, обострением хронических паротитов, паротитом Герценберга, острым бактериальным паротитом, абсцессом околоушной области. Данные дифференциальной диагностики эпидпаротита с другими воспалительными заболеваниями слюнных желез приведены в табл. 6.
Лечение эпидемического паротита проводится дома или в условиях инфекционного отделения инфекционистом (при возникновении осложнений). В 50 % случаев такие дети поступают на травмпункт челюстно-лицевого отделения, где должна проводиться тщательная дифференциальная диагностика эпидемического и острого бактериального паротита, поскольку неправильно госпитализированный больной с эпидемическим паротитом может инфицировать всех детей в стационаре. Специфического лечения заболевания нет. Применяют симптоматическую терапию, предусматривающую профилактику присоединения банальной инфекции, постельный режим в течение 7-10 сут, жидкую высококалорийную и богатую витаминами пищу. Иногда по совету врача-инфекциониста больным с выраженными местными проявлениями назначают компрессы с 5 % раствором ДМСО и полуспиртовые, повязки с мазью белладонны, камфорным спиртом; полоскания рта антисептиками, физпроцедуры (УВЧ, СВЧ, УФА) на область слюнных желез. При поражении поджелудочной железы, половых желез, нервной системы лечение проводится с участием педиатра, невропатолога, эндокринолога и других специалистов.
Осложнениями заболевания могут быть: присоединение банальной инфекции с развитием бактериального паротита, образование флегмон и абсцессов около-ушно-жевательной области.
Вирусный сиалоаденит у детей является осложнением нетипичного течения или неадекватного лечения гриппа. Возбудителем являются РНК-содержащие вирусы из семейства Orthomyxovirus — типа А, В, С. Преимущественно возникает у детей 7-10 лет. Околоушная железа поражается чаще, чем другие.
Жалобы детей или их родителей — на повышение температуры тела, головную боль, недомогание, снижение аппетита, болезненность в области слюнной железы.
Клиника. У ребенка наблюдаются болезненное увеличение железы (боль возникает в слюнных железах во время еды), отек мягких тканей в этой области. При обследовании ротовой полости устье протока зияет, слизистая оболочка вокруг него гиперемированная, отечная. Изменяется качество слюны — она становится мутной, более вязкой, но количество ее не изменяется, что отличает данное
1QC)
Раздел 4
Заболевания слюнных желез
|
|
|
|
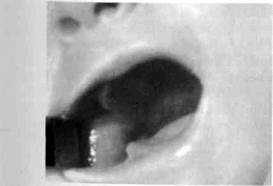
| Рис . 73. Острый гнойный бактериальный правосторонний паротит, вызванный инородным телом (пером) |
Таблица 6. Дифференциальная диагностика воспалительных поражений слюнных желез
| Признак 1 Эпидемический сиалоаденит | | Неэпидемический ( бактериальный ) сиалоаденит | Слюнно - каменная болезнь | Вирусный сиалоаденит | |
| Этиология | Вирус | Бактериальная флора полости рта | I Закупорка выводного протока железы | Вирус |
| Возраст | Чаще дети от 3 до 15 лет | Дети 10-15 лет | Дети 12-15 лет (очень редко) | Дети 7-10 лет |
| Начало и течение болезни | Острое | Острое, хроническое, обострение хронического | Острое, хроническое, I хроническое в стадии обострения | Острое |
| Температура тела | От субфебрильной до 38-39 °С | 37,6-39 °С и выше | Нормальная. При обтурации протока и сопутствующей инфекции - повышение температуры тела | 38-39 °С |
| Внешние изменения в области | Припухлость мягких тканей тестообразной | Припухлость мягких тканей односторонняя, | Припухлость увеличивается, особенно при еде, а затем | Болезненная, плотная, увеличенная |
| слюнных | консистенции, | железа резко | постепенно уменьшается; | слюнная железа, |
| желез | железа умеренно болезненная, кожа | болезненная, плотная, | преходящая боль в области слюнных желез | отек мягких тканей в области |
| бледная, наличие | кожа над ней | - слюнная колика, | железы | |
| болевых точек | гиперемирована, лоснится | провоцирующаяся при повышенном | ||
| слюновыделении | ||||
| Изменения | Симптом Мурсона. | Устье протока | Уменьшение саливации | Слюна мутная. |
| на слизистой | Уменьшение саливации, | зияет, слюна -мутная или с | со стороны пораженной железы, слюна может | Саливация не изменяется. Устье |
| оболочке полости рта | увеличение вязкости слюны | примесью гноя, саливация может | быть мутной | протока зияет, i слизистая |
| и в слюне | изменяться | ' | оболочка вокруг него гиперемирована | |
| Поражение других | Панкреатит, орхит, субмаксиллит. | Очень редко при осложненном | Нехарактерно | Может быть как осложнение |
| органов и систем | поражение нервной системы (менингит, | течении | вирусной инфекции - | |
|
| менингоэнцефалит) | гломерулонефрит, | ||
| пневмония | ||||
заболевание от эпидемического паротита. Кроме того, отсутствуют и типичные болевые точки. Изменения в общем состоянии такие, как и при гриппе: повышение температуры тела, недомогание, вялость, головная боль, возможны нарушения деятельности пищеварительного тракта.
Дифференцировать вирусный паротит следует с эпидемическим паротитом, острым или хроническим бактериальным паротитом в стадии обострения, паротитом Герценберга, абсцессом и флегмоной околоушной области.
Лечение начинают с назначения противовирусных препаратов, витаминов групп В, С, стимуляторов лейкопоэза. Проводят симптоматическую терапию — жаропонижающую, обезболивающую. Местно назначают компрессы с 5 % раствором ДМСО и бонафтоном. В начале лечения орошают ротовую полость раст-
вором интерферона и лаферона, закапывают его в нос; стимулируют постоянное выделение слюны, давая ребенку подкисленное питье, сухари, подсоленную пишу При присоединении бактериальной инфекции назначают комплексное лечение, как при бактериальном сиалоадените.
Дата добавления: 2019-09-08; просмотров: 657; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!