Первая помощь при травме груди.
Кровотечение из носа.
Первая помощь состоит в следующем:
■ придать пострадавшему полу сидячее положение с немного запрокинутой головой;
■ на переносицу положить холодный компресс, лед или гипотермический пакет;
■ крылья носа зажать пальцами на 10-15 мин.
В тех случаях, когда пострадавший без сознания, нельзя запрокидывать голову, так как кровь из носа может попасть в верхние дыхательные пути и вызвать удушье. Его необходимо уложить на бок, обеспечив тем самым отток крови наружу. Нельзя промывать нос водой
Первая помощь при ранениях.
Раны бывают:
поверхностными - повреждается только кожа (поверхностные раны сильно не кровоточат);
глубокими - с повреждением подкожной клетчатки, мышц, сухожилий, сосудов, костей и внутренних органов (глубокие раны сопровождаются выраженным кровотечением). Наиболее опасны для жизни глубокие раны головы, шеи, груди и живота, а также раны с повреждением крупных кровеносных сосудов конечностей. Раны кисти опасны повреждением сухожилий.
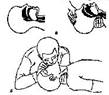
Все раны считаются первично инфицированными, в результате чего может развиться воспалительный процесс с образованием флегмоны или абсцесса. Обработка и защита рапы от инфицирования (рис. 10).
1. Кожу вокруг раны очищают от видимого загрязнения и, отступив 1-2 см от ее краев, смазывают ватным тампоном, смоченным настойкой йода или раствором бриллиантовой зелени, так, чтобы антисептик не попал в рану.
|
|
|
2.Рану закрывают стерильной салфеткой и 2-3 турами фиксируют к бинтуемой поверхности (асептическая повязка).
3.В проекции раны укладывают плотно сложенную марлю или бинт для локального сдавливания кровоточащих тканей
(исключается при переломах) и бинтуют последующими турами (давящая повозка).
Если края раны сильно разошлись, перед бинтованием их надо сблизить (но не до полного смыкания) и в таком положении фиксировать 2-3 полосками лейкопластыря. При обработке раны нельзя:
· промывать рану водой и накладывать на нее мазь, а также класть непосредственно на рану вату – это способствует развитию инфекции в ране;
· допускать попадание прижигающих антисептических средств ( спирт, спиртовой раствор йода или бриллиантовой зелени) на раненую поверхность, которые вызывают гибель клеток в ране, что способствует нагноению и резкому усилению болей.

Рис.10 Защита рапы от инфицирования
Первая помощь при травме позвоночника.
|
|
|
Травма позвоночника является результатом значительного удара по спине, падения с ушибом спины, чрезмерного сгибания туловища. Повреждение позвоночника часто сопровождается переломами позвонков. При этом нередко возникают частичные или грубые повреждения спинного мозга.
При всех переломах позвоночника наблюдаются следующие признаки:
" активные движения туловища резко ограничены и сопровождаются локализованными болями: ■ длинные мышцы спины напряжены и, расслабить их в полной мере не удается; в месте травмы могут находиться гематомы, кровоизлияния в подкожную клетчатку. Наиболее опасна и часто встречаема - это травма шейного отдела. Наблюдается при резком сгибании шеи, при падении на голову.
Первая помощь при травмах позвоночника заключается в следующем:
· организовать вызов скорой помощи;
· уложить пострадавшего на жесткую поверхность и обеспечить полную неподвижность;
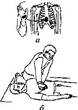
· исключить подвижность шеи, надев шейный воротник, или прикладывая валики из мягкой ткани (например, спецодежды) к боковым поверхностям шеи (рис.11);
· дать пострадавшему обезболивающее средство;
· в случаях остановки дыхания и/или прекращения сердечной деятельности приступить к выполнению реанимационных мероприятий.
|
|
|
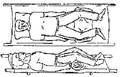
Транспортировка лечебное учреждение осуществляется в положении лежа н а спине на жесткой поверхности Перекладывание пострадавшего проводится с максимальной осторожностью при помощи не менее трех человек (рисю12)


Рис. 11 Иммобилизация шейного отдела позвоночника: а) при помощи шейного воротника; б) путем фиксации шеи с двух сторон валиками
При этом один человек кладет руки под плечи в области лопаток с двух сторон, располагаясь со стороны головы, тем самым, фиксируя ее. Второй человек размещает ладони рук в области ягодиц под тазовыми костями и нижней части поясницы. Третий - придерживает ноги в области колен и верхней части голени. По команде все трое одновременно приподнимают пострадавшего для перекладывания на жесткие носилки или щит.
Первая помощь при травме груди.
 Причинами травмы груди бывают:
Причинами травмы груди бывают:
· удар по грудной клетке или ушиб о твердый предмет;
· падение с высоты;
· сдавливание между двумя плоскостями;
· падение на вытянутую руку (перелом ключицы);
· падение на выступающие предметы (перелом грудины).
Общими характерными признаками травмы груди являются следующие признаки: рис 13
|
|
|
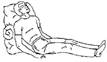
· вынужденное положение тела (сидя или полусидя)
· локализованная боль в месте травмы, усиливающаяся при глубоком вдохе, кашле, движении;
· болезненное ощущение при ощупывании грудной клетки или надавливании на нее;
· изменение цвета кожных покровов (бледные) и губ (синюшные); затрудненное, поверхностное, учащенное дыхание;
· ограничение подвижности и отставание в активности дыхания поврежденной половины грудной клетки. Общие требования к оказанию помощи при травме груди:
□  придать пострадавшему положение тела, облегчающее дыхание, - сидя, полусидя, лежа;
придать пострадавшему положение тела, облегчающее дыхание, - сидя, полусидя, лежа;
□ обеспечить приток воздуха и расстегнуть или расслабить стесняющую дыхание одежду;
□ протереть виски ваткой, смоченной нашатырным спиртом, и дать понюхать его;
□ ограничить речевой режим;
□ дать 15-20 капель сердечного средства и 2 таблетки обезболивающего средства;
□ приложить холод к месту травмы;
□ обеспечит полный покой пострадавшего;
□ при необходимости провести иммобилизацию (ограничить подвижность) травмированного участка грудной клетки; рис 15
□ доставить пострадавшего в ближайшее медицинское учреждение
Первая помощь при переломе ребер. Выполнение вышеуказанных мероприятий, проводимых при
травме груди с учетом иммобилизации перелома ребер. Ограничение подвижности отломков ребер проводится наложением на область перелома
нескольких полос (10-15 см) лейкопластыря.
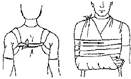
Первая помощь при переломе ключицы. Отличительными признаками перелома ключицы являются следующие признаки:
□ деформация ключицы;
□ отек и кровоизлияние в области ключицы;
□ сглаженность надключичной ямки и укорочение надплечья с поврежденной стороны; о небольшое отклонение головы пострадавшего в сторону сломанной ключицы;
□ затрудненные движения руки со стороны травмы;
□ усиление болезненности и хруст при движении в плечевом суставе.
Выполнение вышеуказанных мероприятий, проводимых при травме груди с учетом иммобилизации перелома ключицы и транспортировки посградавшст в медицпяское учреждение.
Первая помощь при повреждении костей таза.
Повреждения костей таза - опасная для жизни травма из-за всегда сопровождающих ее болевого шока и значительной внутренней кровопотери. Подобные травмы наблюдаются при сдавливании таза, при падении с высоты и т.п.
Признаками, позволяющими, предположить повреждение костей таза являются признаки:
вынужденное положение - пострадавший может лежать только на спине;
резкая боль в области перелома при попытке активных и пассивных движений;
пострадавший не может поднять выпрямленную ногу на стороне повреждения;
болезненные ощущения в области крестца и промежности;
усиление болезненности при легком надавливании на отделы таза.
Неотложные мероприятия при повреждении костей таза:
■ уложить пострадавшего на спину с полусогнутым положением ног, для чего под колени положить валик из одежды – положение «лягушка» (рис. 15);
■ дать 2 таблетки обезболивающего срества;
■ приложить холод к месту травмы;
■ обеспечить полный покой и общее согревание (тепло укрыть);
■ при наличии раны наложить асептическую повязку;
■ срочно транспортировать в ближайшее медицинское учреждение на жестких носилках
Первая помощь при переломе костей.
Перелом - полное или частичное нарушение целостности кости, вызванное действием силы. Переломы конечностей происходят от: рис 14
■ прямой травмы - приложения силы действующей по типу сдвига,
■ непрямой травмы - действующей по типу сдвига или скручивания;
■ комбинированной травмы, когда падению предшествует вынужденное положение тела.
Все переломы делятся на две группы: открытые и закрытые. Наиболее опасны открытые переломы, характеризующиеся наличием раны, наружным кровотечением, микробным загрязнением. Закрытые переломы сопровождаются внутренним кровотечением. Характерными признаками переломов являются признаки:
·  значительная припухлость, обусловленная кровоизлиянием в подкожную клетчатку или кровоподтеки;
значительная припухлость, обусловленная кровоизлиянием в подкожную клетчатку или кровоподтеки;
· возможны наличие раны с торчащими отломками костей в области перелома и наружное кровотечение;
· резкая, но ограниченная болезненность (местные болевые точки);
· наличие неровностей, иногда трещин и костных выступов;
· деформация конечностей;
· патологическая подвижность в области перелома и хруст костных отломков;
· нарушение функции конечности.
Неотложные мероприятия при переломах костей:
□ при открытом переломе необходимо остановит кровотечение, обработать рану и наложить стерильную повязку (нельзя производить вправление отломков костей);
□ дать принять 2-3 таблетки обезболивающего средства и 15-20 капель сердечного средства;
□ провести иммобилизацию травмированной конечности - создать неподвижность костей в области перелома не менее чем в двух суставах;
□ приложить холод на область травмы;
□ согреть пострадавшего (дать выпить горячего чая, тепло укрыть),
□ срочно транспортировать в ближайшее медицинское учреждение с учетом требований транспортной иммобилизации.
Средствами для транспортной иммобилизации служат табельные шины, специализированные носилки и подручные средства. Шины накладывают поверх одежды и обуви. При открытых переломах сначала обнажают место перелома, останавливают кровотечение, накладывают стерильную повязку, а затем уже шину.
Бедро - с помощью двух шин проводится фиксация трех суставов (голеностопного, коленного, тазобедренного). При этом одна шина проходит по внутренней поверхности голени и бедра, а вторая шина - по наружной поверхности нижней конечности и туловища (от стопы до подмышечной впадины). Стопа и голеностопный сустав фиксируются к шине бинтом - восьмиобразной повязкой. Наружная шина фиксируется к туловищу в области грудной клетки (рис. 16)

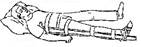 Рис. 16 Иммобилизация бедра при транспортировке
Рис. 16 Иммобилизация бедра при транспортировке
Транспортировать нужно в положении лежа на носилках или подручных средствах, приподнимая их ножной конец под углом 10-15° или подложив под поврежденную ногу валик, так, чтобы угол подъема ноги составил 30-45°.
Голень - может быть наложена шина по боковой поверхности голени с фиксацией коленного и голеностопного суставов (рис.17). Транспортировка может осуществляться в положении сидя, а при общей слабости - лежа.
Стопа - иммобилизуется путем наложения восьмиобразной повязки на область голеностопного сустава. Плечо - фиксируется лучезапястный, локтевой и плечевой суставы. Шина при этом накладывается по тыльной стороне предплечья и плеча, на согнутую в локте руку под углом 90° - от пальцев кисти до противоположного плеча (рис. 18). При отсутствии шины руку уложить в косынку, второй косынкой зафиксировать ее к туловищу, при этом положение руки такое же, как при использовании шин. Транспортировать пострадавшего можно при любом положении тела
Предплечье - шина накладывается от пальцев по тыльной поверхности руки, согнутой под углом 90° руки и фиксируете я бинтом или косынкой. Рука подвешивается на любой мягкий материал через шею.
 Кисть - шина накладывается по ладонной поверхности кисти предплечья от кончиков пальцев до локтевого сустава. Под пальцы подкладывается небольшой мягкий валик (рис.19).
Кисть - шина накладывается по ладонной поверхности кисти предплечья от кончиков пальцев до локтевого сустава. Под пальцы подкладывается небольшой мягкий валик (рис.19).

Рис.18 Иммобилизация плеча при транспортировке
Сердечно-лёгочная реанимация.
Реанимация - комплекс лечебных мероприятий, направленных на -восстановление жизненно важных функций организма - дыхания и сердцебиения и включает в себя непрямой массаж сердца и искусственную вентиляцию легких.
С момента прекращения дыхания и остановки сердцебиения наступает клиническая смерть и продолжается до необратимых изменений в коре головного мозга (биологической смерти). Поэтому весь комплекс реанимационных мероприятий необходимо проводить безотлагательно на месте происшествия. Продолжительность клинической смерти - 5-7 мин. На ранних стадиях клиническая и биологическая смерти трудноотличимы. Поэтому при диагностике этих сотояний важно учитывать ранний признак биологической смерти - «кошачий глаз», появляющийся через 10-15 мин с момента наступления биологической смерти. При легком сдавливании глазного яблока зрачок изменяет форму - удлиняется, становится похожим на кошачий
Искусственная вентиляция легких применяется в случае остановки дыхания при наличии сердцебиения (пульса на сонной артерии).
Прежде чем начать искусственное дыхание необходимо:
· уложить пострадавшего на спину и расстегнуть одежду, затрудняющую дыхание и кровообращение в области грудной клетки;
· убедиться в проходимости дыхательных путей. Для чего нужно аккуратно запрокинуть голову, слегка надавливая ладонью одной руки на лоб, и придерживать шею снизу другой рукой (рис.21 а). Если челюсти крепко сжаты, их следует осторожно раздвинуть плоским предметом и положить валик из бинта или ваты между зубами;
· пальцем, обернутым платком или марлей, быстро обследовать полость рта и освободить его от рвотных масс, слизи, крови;
·  провести пробное вдувание воздуха методом «рот в рот» или «рот в нос» (рис.21 б).
провести пробное вдувание воздуха методом «рот в рот» или «рот в нос» (рис.21 б).
Рис.21 Проведение искусственного дыхания а)запрокидывание головы для обеспечения проходимости воздуха,
б)искусственная вентиляция легких методом «рот в рот».
Техника искусственного дыхания способом «рот в рот»:
> оттянуть нижнюю челюсть кпереди и книзу одной рукой, пальцами другой руки плотно прижать крылья носа;
> следить за положением головы (запрокинутое);
> наклониться к пострадавшему, прижаться плотно губами к его открытому рту и сделать максимальный вдох, контролируя его
>  эффективность по движению грудной клетки;
эффективность по движению грудной клетки;
> после распрямления грудной клетки отнять рот от губ пострадавшего и прекратить сдавливать крылья носа,
> для самостоятельного выдоха воздуха из легких;
> объем воздуха и интервал между вдохами - 0,8-1,2 л в мин через каждые 5 сек (12 вдохов в мин).
Техника искусственного дыхания способом «рот в нос» используется при травме языка, челюсти, губ.
Положение пострадавшего, частота и глубина вдохов те же, что и при искусственном дыхании методом «рот в рот».
Рот пострадавшего при этом должен быть плотно закрыт. Вдувание производят в обе ноздри одновременно.
Если при правильно проведенных приемах восстановления дыхательных путей не удается вдохнуть воздух в легкие пострадавшего, следует предположить о наличии инородного тела в его дыхательных путях. Тогда необходимо немедленно приступить к устранению причины непроходимости дыхательных путей следующим способом:
придать пострадавшему дренажное положение, наклонив его через колено или другие предметы лицом вниз (рис.22); нанести серию из 4-5 ударов по спине, располагая ладонь между лопаток вдоль позвоночного столба
Непрямой массаж сердца проводится во всех случаях прекращения сердечной деятельности (отсутствует пульс на сонной артерии, работа сердца не прослушивается, сознание отсутствует) Техника проведения непрямого массажа сердца (рис.23):
· быстро уложить пострадавшего на спину на жесткую поверхность; оказывающему помощь находиться слева от пострадавшего;
· положить ладонь одной руки на нижнюю часть грудины пострадавшего, отступив 2
·  пальца от края мечевидного отростка, сверху на нее положить ладонь другой руки; • энергичным толчкообразным движением рук, разогнутых в локтевых суставах, надавливать на грудину на глубину 4-5 см;
пальца от края мечевидного отростка, сверху на нее положить ладонь другой руки; • энергичным толчкообразным движением рук, разогнутых в локтевых суставах, надавливать на грудину на глубину 4-5 см;
· после каждого надавливания дать возможность расправиться грудной клетке самостоятельно, при этом руки от груди не отнимать.
Рис. 23 Непрямой массаж сердца:
а) место приложения рук;
б) расположение по отношению к пострадавшему
Частота, с которой следует проводить непрямой массаж сердца, - 80-100 движений в минуту! Необходимо постоянно контролировать наличие пульса на сонной артерии. Восстановление сердечной деятельности характеризуется появлением пульса на сонной артерии, уменьшением бледности или синюшности кожных покровов. Непрямой массаж при этом прекращают, однако надо быть готовым в любой момент возобновить его, так как нередки повторные остановки сердца.
При отсутствии дыхания и сердцебиения производят сочетание приемов восстановления дыхания и сердечной деятельности.
Если помощь оказывают два человека, то один из них делает непрямой массаж сердца, а другой - искусственное дыхание. При этом соотношение вдуваний в рот или в нос пострадавшего и непрямого массажа сердца составляет 1:5.
При выполнении реанимационных мероприятий одним спасателем - через каждые 2 вдоха в легкие пострадавшего производят 15 сдавлений груди (2 : 15). Через первых 4 цикла реанимационных мероприятий проверяется пульс на сонной артерии.
При восстановлении сердечной деятельности появляется пульс на сонной артерии, выслушивается сердцебиение. Искусственное дыхание проводят до восстановления самостоятельного дыхания. Время проведения реанимационных мероприятий - до прибытия медицинских работников или 60-90 мин, контролируя пульс на сонной артерии. Далее, при отсутствии восстановления дыхания и сердечней деятельности, реанимацию прекращают.
Первая помощь при ожогах.
Все ожоги подразделяются на термические, химические, электрические и лучевые. Тяжесть поражения зависит от следующих факторов:
□ площади ожогов;
□ глубины ожога;
□ локализации;
□ сопутствующих ожогов дыхательных путей; о сопутствующих отравлений угарным газом;
□ способствующих механических повреждений.
Простой способ определения площади поражения - ладонью пострадавшего, площадь которой приблизительно равна 1% поверхности его тела. При обширных ожогах определение площади поражения проводится методом «девяток» (рис.24):
Голова и шея – 9% Грудь + живот – 18% Рис.24 Определение площади ожога: а) методом «девяток»; характеризуется б) ладонью
 Спина – 18% Руки – 9% + 9%
Спина – 18% Руки – 9% + 9%
Бедра – 9% + 9% Колени + стопы – 9% + 9%
Промежность – 1%
По степени ожоги подразделяются:
· I степень (поверхностный ожог) повреждением поверхностных слоёв кожи (эпидермиса): покраснением, умеренной отечностью поверхности кожи и ее болезненностью;
· II степень (поверхностный ожог) характеризуется повреждением поверхностных и частично глубоких слоев кожи (эпидермиса и дермы): значительным отеком и образованием пузырей, наполненных желтоватой жидкостью и выраженной болезненностью;
· III степень - поражение всех слоев кожи, включая сосудистые сплетения, омертвение ее - образование струпа;
· IIIа (поверхностный ожог) - выраженный отек, содержимое пузыря желеобразное, на месте разрушенных пузырей - светло-коричневый струп;
· IIIб (глубокий ожог) - содержимое пузырей с примесями крови, коричневый или серо-бурый струп;
· IV (глубокий ожог) - характеризуется полным разрушением кожи, мышц и сухожилий, образованием плотного темно-коричневого струпа и обугливанием/
При термических ожогах необходимо:
■ прекратить контакт с высокой температурой: при воспламенении одежды накрыть горящий участок плотной тканью, засыпать его снегом или погрузить в воду, снять одежду с пораженных участков тела;
■ произвести принудительное охлаждение не позднее 30 мин от получения ожога под проточной струей воды (при глубоких ожогах охлаждение производить через стерильную повязку, не допуская контакта с раневой поверхностью);
■ наложить сухую стерильную повязку на ожоги и поверх ее гипотермический пакет или контейнер со льдом, снегом, холодной водой;
■ дать обильное щелочное питье - не мене 1 л при площади ожога «девятка» и 1 стакана -1% и 2 таблетки обезболивающего средства, 15-20 капель сердечного средства;
При термических ожогах запрещается:
· вскрывать или удалять пузыри;
· производить любые манипуляции в ожоговой ране;
· удалять прилипшие участки одежды;
· удалять из раны кусочки расплавившихся веществ;
· накладывать повязки с маслами, жирами и прочими веществами;
· применять растворы марганца, йода, одеколона и пр.;
· присыпать рану содой, солью и другими веществами.
Химические ожоги возникают в результате воздействия на кожу или слизистые едких жидкостей, кислот, щелочей и солей некоторых тяжелых металлов.
Первая помощь при химических ожогах:
■ обильно промыть место ожога большим количеством холодной проточной воды в течение как минимум 15 мин (за исключением ожогов негашеной известью и другими веществами, когда контакт химического вещества с водой противопоказан);
■ нейтрализовать остатки химического вещества на коже: кислот - слабым раствором щелочей (питьевой соды, мыльным раствором), щелочей - слабым раствором кислот (борной или уксусной кислоты);
■ дальнейшие мероприятия такие же, как при термических ожогах.
Дата добавления: 2019-03-09; просмотров: 331; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
