Рентгеноцефалометрическая характеристика
Раздел 5
Ортопедическое лечение повышенной стираемости зубов, аномалий и деформаций челюстно-лицевой области у взрослых.
Занятие №1
Тема занятия: «Физиологическая и повышенная стираемость естественных зубов».
Цель занятия: изучить понятия физиологическая; задержанная и повышенная стираемость зубов. Получить представление о различных клинических формах стираемости зубов их этиологии и патогенезе.
Контрольные вопросы
I. Определение понятия «физиологическая», «задержанная», «повышенная» стираемость зубов.
II. Возрастная характеристика физиологической стираемости зубов.
III. Этиология, патогенез, классификация клинических форм стираемости в зависимости от стадии развития, степени выраженности и глубины поражения зубов.
Содержание занятия
I. Зубы человека являются органом, осуществляющим первичную механическую обработку пищи. Главная функция зубов определила морфологические особенности их тканей. Коронковая часть их состоит из эмали – наиболее прочной механической ткани. Выдерживая большое давление при жевании, эмаль вместе с тем обладает значительной хрупкостью, и противостоит внезапным нагрузкам в виде удара. Последние приводят к отколу эмали и оголению дентина.
Толщина эмалевого слоя непостоянна: у шейки зуба она едва достигает 0,01 мм, на экваторе – 1,0-1,5 мм, в области дна фиссур – 0,1-1,5 мм, на режущем крае нестертых зубов – 1,7 мм, на буграх – 3,5 мм. Удельная теплоемкость эмали равна 0,23, теплопроводность низкая (Ктп равен 10,5-10-4). Снаружи эмаль покрыта очень плотной и устойчивой к действию кислот и щелочей пленкой толщиной 3-10 мк, которая у шейки зуба соединяется с эпителием слизистой оболочки десны, являясь как бы ее продолжением. Вскоре после прорезывания зубов эмалевая пленка стирается, и в первую очередь на контактирующих поверхностях. Структурным элементом эмали является эмалевая призма. Она образуется в процессе развития зуба из адамантобластов – клеток внутреннего эпителия эмалевого органа.
|
|
|
С возрастом изменяется макро- и микроструктура зубов. Физиологическому стиранию подвергаются жевательные бугры, режущие края и контактные поверхности зубов – как молочных, так и постоянных. Стиранию подвергаются контактные пункты, превращаясь в последующем в контактные площадки. Стирание контактных поверхностей обусловливает смещение зубов с сохранением контактов между ними, что предотвращает попадание пищи в межзубные пространства и травмирование межзубных тканей. Физиологическое стирание зубов является функциональной приспособительной реакцией, так как способствует свободному и более плавному скольжению зубных рядов, в результате чего устраняется перегрузка отдельных групп зубов. Слой твердых тканей зубов, утраченный в результате стирания, увеличивается с возрастом.
|
|
|
Таким образом, под физиологической стираемостью зубов понимают компенсированный, медленно протекающий процесс убыли эмалевого покрова зубов, не переходящий на дентинный слой. Возрастные изменения по степени стертости зубов оценивают в баллах.
- Отсутствие стертости (0 баллов) – до 16 лет;
- Сглаженность бугров (1 балл) – 16-20 лет;
- Появление дентина на бугорках и режущем крае (2 балла) – 20-30 лет;
- Стертость жевательной поверхности, при которой эмаль сохраняется в пределах борозд (3 балла) – 30-50 лет;
- Полная стертость эмали (4 балла) – 50-60 лет;
- Отсутствие половины коронки (5 баллов) – 60-70 лет;
- Полное стирание коронки до шейки зуба (6 баллов) – старше 70 лет.
Возрастная стираемость зависит от принадлежности зуба к определенному классу. При возрастной характеристике степени стертости зубов учитывают также индивидуально-типологическую особенность жевания и повышенную стираемость на функционально-доминирующей стороне жевания. Стираемость зубов обусловлена многими причинами, и степень ее выраженности колеблется в широких пределах.
|
|
|
Однако необходимо помнить, что в результате повышенной нагрузки зубов не всегда возникает повышенная стираемость твердых тканей. Нередко это приводит к патологическим деструктивным изменениям в тканях пародонта и пульпы. В результате этих патологических изменений зубы приобретают подвижность, и твердые ткани (эмаль и дентин) подвергаются не только повышенной стираемости, но и прекращению их физиологической стираемости. Это явление называют задержанной стираемостью.
Повышенная стираемость зубов характеризуется не только быстрой прогрессирующей убылью эмали до перехода эмалево-дентинной границы. Она может быть обусловлена нарушением гистогенеза твердых тканей (эмали и дентина), которое выражается в неполноценном их обызвествлении. В результате нарушения процесса обызвествления формируется неполноценная структура твердых тканей зубов, не способная воспринимать значительную по величине окклюзионную нагрузку и склонная к интенсивной повышенной стираемости.
Повышенная стираемость зубов представляет собой прогрессирующий (декомпенсированный) процесс убыли твердых тканей зубов с переходом эмалево-дентинной границы, который сопровождается комплексом изменений эстетического, функционального и морфологического характера в зубных и околозубных тканях, жевательных мышцах и височно-нижнечелюстных суставах. Стирание зубов происходит под действием различных местных и общих факторов. Существенное влияние на развитие повышенной стираемости зубов оказывают эндогенные и экзогенные этиологические факторы. Следует отметить нарушения обмена веществ и гистогенеза, особенности прикуса, глубину резцового перекрытия, потери боковых зубов, возникновение травматических узлов из-за концентрации жевательного давления, нерациональное протезирование, функциональные расстройства центральной нервной системы (парафункции), наличие зубо-челюстных аномалий, влияние профессиональных вредностей.
|
|
|
Таблица 1
II. Стираемость зубов (в баллах) в зависимости от возраста
| З У Б Ы | Возраст, годы | Стираемость зубов | |
| Верхней челюсти | Нижней челюсти | ||
| Р Е З Ц Ы | 20-29 30-39 40-49 Старше 50 | 1 балл: стирание эмали посередине режущего края 2 балла: стирание эмали мезиального угла и режущего края, обнажение дентина в виде черточки 3 балла: стирание эмали дистального угла, обнажение дентина на режущем крае в виде полоски 4 балла: стирание эмали на язычной поверхности, обнажение дентина на режущем крае и углах коронки в виде полоски | 1 балл: стирание эмали посредине режущего края 2 балла: стирание эмали на обоих углах, обнажение дентина на режущем крае в виде черточки 3 балла: обнажение дентина на режущем крае в виде полоски 4 балла: стирание эмали на язычной поверхности, обнажение дентина на режущем крае и углах коронки |
| К Л Ы К И | 20-29 30-39 40-49 Старше 50 | 1 балл: стирание эмали главного бугорка 2 балла: стирание эмали мезиального ската главного бугорка 3 балла: стирание эмали на обоих скатах бугорка, обнажение дентина главного бугорка в виде точки 4 балла: Стирание эмали на язычной поверхности | 1 балл: стирание эмали главного бугорка 2 балла: стирание эмали расширяется в вестибулярную сторону 3 балла: стирание эмали на обоих скатах бугорка, обнажение дентина главного бугорка в виде точки |
| П Р Е М О Л Я Р Ы | 20-29 30-39 40-49 Старше 50 | 1 балл: стирание эмали жевательных бугорков 2 балла: стирание жевательных бугорков, больше язычных 3 балла: слияние площадок стершейся эмали с дистальной стороны, обнажение дентина вестибулярного бугорка 4 балла: обнажение дентина обоих бугорков, эмаль сохранена в глубине борозд первого порядка 5 баллов: стирание коронки примерно на половину ее высоты | 1 балл: стирание эмали верхушки вестибулярного бугорка 2 балла: стирание эмали вестибулярного бугорка 3 балла: стирание эмали обоих бугорков и соединение площадок точечное обнажение дентина вестибулярных бугорков 4 балла: обнажение дентина обоих бугорков, эмаль сохранена в глубине борозд первого порядка 5 баллов: стирание коронки примерно на одну треть ее высоты |
| М О Л Я Р Ы | 20-29 30-39 40-49 Старше 50 | 1 балл: стирание эмали верхушек язычных бугорков 2 балла: стирание эмали язычных и верхушек вестибулярных бугорков 3 балла: стирание эмали жевательных бугорков, обнажение дентина 4 балла: обнажение дентина в области бугорков в виде точек 5 баллов: обнажение дентина в виде площадки | 1 балл: стирание эмали верхушек вестибулярных бугорков 2 балла: стирание эмали щечных и верхушек язычных бугорков 3 балла: обнажение дентина на бугорках в виде точек 4 балла: полное стирание эмали; обнажение дентина 5 баллов: обнажение дентина в виде площадки |
Таблица 2
III. Этиология и патогенез повышенной стираемости естественных зубов
| Общие причины | Местные причины | Главное патогенетическое звено |
| Наследственная предрасположенность (болезнь Капдепона) врожденный характер (нарушение амело- и дентиногенеза при болезнях матери и ребенка) приобретенный характер – следствие нейродистро-фических процессов, расстройств функции кровеносной системы и эндокринного аппарата, нарушений обмена веществ различной этиологии. | Вид прикуса (прямой), функциональная перегрузка зубов, вызванная частичной потерей зубов парафункцией (бруксизм) гипертонусом жевательных мышц центрального происхождения и связанным с профессией (вибрация, физическое напряжение) хронической травмой зубов вредные привычками. | Функциональная недостаточность твердых тканей зубов, обусловленная их морфологической неполноценностью. |
А.Л. Грозовский (1946) выделяет три клинические формы повышенной стираемости зубов: горизонтальную, вертикальную, смешанную.
По протяженности патологического процесса В.Ю.Курляндский (1962) различает локализованную и генерализованную формы повышенной стираемости.
Наиболее полно отражает клиническую картину стираемости зубовклассификация, предложенная М.Г. Бушаном (1979). Она включает различные клинические аспекты функционального и морфологического характера: стадию развития, глубину, протяженность, плоскость поражения и функциональные нарушения.
Классификация по М.Г.Бушану
| Глубина поражения зубов | I степень – полное обнажение дентина и укорочение, не доходящее до экватора (в пределах 1/3 длины коронки зуба); II степень – укорочение от 1/3 до 2/3 длины коронки; III степень – укорочение коронки зуба на 2/3, и более |
| По стадии развития | I (физиологическая) – в пределах эмали; II (переходная) – в пределах эмали и частично дентина; III (повышенная) – в пределах дентина |
| Плоскость поражения | I – горизонтальная; II – вертикальная; III – смешанная |
| Протяженность поражения | I – ограниченная (локализованная); II – генерализованная |
| Чувствительность дентина | I – в пределах нормы |
Литература:
1. Аболмасов Н.Г. с соавт. Ортопедическая стоматология. Учебник. Смоленск 2000 г.
2. Гаврилов Е.И., Оксман И.М. Ортопедическая стоматология: Учебник. - М. Медицина, 1978г.
3. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984г.
4. Самусев Р.П., Дмитриенко С.В., Краюшкин А.И. Основы клинической морфологии зубов. Москва ОНИКС 21 век. Мир и образование. 2002 г.
Занятие № 2
Тема занятия: «Методы обследования и диагностика повышенной стираемости зубов».
Цель занятия: изучить методы обследования больного с повышенной стираемостью зубов. Уметь формулировать диагноз и составлять план лечения. Научить работать с диагностическими моделями и освоить методику избирательного сошлифовывания суперконтактов.
Контрольные вопросы
I. Клинические методы обследования.
II. Специальные методы обследование.
III. Рентгенологические методы исследования (ортопантомография, томография ВНЧС), электромиография.
IV. Анализ диагностических моделей и планирование избирательного сошлифовывания суперконтактов.
Содержание занятия
I. Целью клинического исследования является определение причин, вызывающих заболевание, установление правильного диагноза и проведение лечебных мероприятий. Поэтому обследование в клинике ортопедической стоматологии проводят по следующей схеме:
1. Сбор анамнеза.
2. Клиническое обследование.
3. Специальное обследование.
Анамнез включает жалобы больного, данные о его общем состоянии, условиях жизни, профессии. При первом знакомстве с пациентом врачу следует подробно ознакомиться с жалобами больного и выявить основное, что побудило его обратиться за ортопедической помощью, обратить внимание на анамнез заболевания. При этом желательно выявить время возникновения заболевания, первоначальные ощущения и проявления, предполагаемую причину, течение заболевания, вплоть до момента обращения за помощью к врачу.
При анамнезе жизни необходимо обращать внимание на ранее перенесенные и сопутствующие соматические заболевания, а также отягощенность наследственности.
В анамнезе нередко выявляется, что повышенная стираемость зубов отмечалась и у других членов семьи (отца, матери, дедушки, бабушки), причем имелось идентичное стирание зубов. Это все свидетельствует о генетической предрасположенности к данной патологии твердых тканей зубов.
Выявляя условия быта больного, врач получает представление о социальных факторах, оказывающих существенное влияние на характер и течение заболевания.
Профессиональный анамнез может помочь в выявлении этиологических факторов болезни. При этом необходимо учитывать стаж работы в данной профессии, характер производства, внешней среды.
Особое место в анамнезе при повышенном стирании твердых тканей зубов занимает болевой синдром, который имеет важное значение в диагностике и дифференциальном диагнозе заболеваний зубочелюстной системы.
Так, болевые ощущения в твердых тканях зубов могут возникать от термических, химических и механических раздражителей (холодной и горячей пищи, сладкого, кислого, соленого). Наряду с болезненными ощущениями в твердых тканях зубов, у больных с повышенным стиранием зубов с тяжелой формой течения (II—III—IV степеней) боли в области височно-нижнечелюстного сустава, мышцах и др. заставляют больных обращаться к врачам других специальностей.
Осмотр — объективный метод исследования. При внешнем осмотре больных с повышенным истиранием твердых тканей зубов выявляется ряд «лицевых признаков», которые характерны для данной патологии. Прежде всего, бросается в глаза укорочение нижней трети лица, наблюдается резкая выраженность носогубных и подбородочной складок, плотное смыкание губ, опускание углов рта, воспаление кожи в этих участках (заеды), а также выступание подбородка вперед. Все эти признаки характерны для генерализованной формы стертости, при локализованной форме стертости таких изменений не наблюдается.
Осмотр полости рта проводят при помощи стоматологического зеркала, пинцета и градуированного зонда, а также других инструментов и аппаратов. При осмотре преддверия полости рта можно легко установить стертость фронтальной группы зубов верхней и нижней челюсти, вид истирания, форму, степень, определить состояние слизистой оболочки губ, щек, десен, краевого пародонта и межзубных сосочков (гиперемия, гипертрофия, атрофия, зубные отложения — под- и наддесневые, их цвет, плотность, распространенность).
При осмотре полости рта также отмечаем состояние языка, дна полости рта, твердого и мягкого неба, альвеолярных отростков, зубных рядов и тканей пародонта, твердых тканей зубов, прикус, распространенность, степень и форму истирания твердых тканей зубов. Особенно тщательно исследуются с помощью градуированного зонда все углубления фиссур жевательных поверхностей моляров и премоляров, дефекты твердых тканей зубов, наличие зубо-десневых и костных карманов, твердых зубных отложений, трещин в эмали зубов. Определяем цвет эмали и дентина. Важным моментом при исследовании зубов является необходимость соблюдать определенную последовательность. Сначала обследуют зубы нижней челюсти справа налево, начиная с нижних моляров. После этого продолжают обследование верхних зубов в такой же последовательности.
Перкуссия — постукивание по зубу — применяется для определения состояния периодонта. Перкуссия производится пинцетом или рукояткой зонда по зубу (по его оси) или в горизонтальном направлении. Перкуссия всегда должна быть сравнительной, т. е. перкутируют не только больной, но и рядом стоящие зубы. Наличие болезненности при перкуссии свидетельствует о вовлечении в патологический процесс либо верхушечного, либо краевого периодонта. Однако при различных воспалительных процессах как вертикальная, так и горизонтальная перкуссия будет болезненной.
Пальпация — ощупывание. Является незаменимым методом исследования мягких тканей полости рта, региональных лимфатических узлов. При этом выявляют их размер, плотность, болезненность. При дисфункции височно-нижнечелюстного сустава локализация болей указывает на патологию в самом суставе, но нужно помнить, что в действительности боль очень часто передается в сустав от болей, локализованных, главным образом, в латеральной крыловидной мышце или жевательных мышцах. Выявление и лечение патологических состояний в этих мышцах является важным звеном в восстановлении функции жевания и функции височно-нижнечелюстного сустава.
При исследовании жевательной мышцы рот открывают достаточно широко, чтобы растянуть мышцу, но не вызывая боли. Пальпацию проводят путем придавливания мышцы к нижней челюсти. Увеличенная твердость мышечных тяжей, болезненность говорят о поражении жевательной мышцы.
При пальпации медиальной крыловидной мышцы доступ к ней снаружи улучшается при слегка запрокинутой голове, лежа, при умеренно открытом рте. Врач вводит палец под нижнюю челюсть и проходит им по внутренней поверхности от угла вверх. Нижняя часть мышцы определяется на 1 см выше угла нижней челюсти в виде плотной массы.
Пальпация средней части мышцы проводится через ротовую полость. Кончик указательного пальца скользит по молярам до костного края ветви нижней челюсти, непосредственно за костным краем ветви нижней челюсти палец наталкивается на вертикально расположенную медиальную крыловидную мышцу. При патологических изменениях в этой мышце давление на нее вызывает сильную болезненность.
При сомкнутых челюстях латеральная крыловидная мышца недоступна для наружной пальпации в связи с тем, что верхняя часть мышцы находится под скуловой дугой, а нижняя — под ветвью нижней челюсти. При открытом рте (около 3 см) верхняя часть латеральной крыловидной мышцы доступна для пальпации через волокна жевательной мышцы и через пространство, образованное вырезкой нижней челюсти и скуловой дугой. Пальпация через ротовую полость проводится следующим образом: палец скользит вдоль преддверия на уровне проекции корней верхних моляров и венечного отростка нижней челюсти, причем рот больного открыт на величину около 1 см; пальпация проводится вовнутрь, в сторону латеральной крыловидной пластинки. Если имеется патология латеральной крыловидной мышцы, даже незначительное пальпаторное давление вызывает сильную боль.
При помощи пальпации определяется подвижность зубов. Физиологическая подвижность зубов практически незаметна, но различают три степени патологической подвижности зубов:
I степень — зуб подвижен в вестибуло-оральном направлении, но коронка зуба не выходит за пределы зубной дуги;
II степень — зуб подвижен в вестибуло-оральном направлении;
III степень — кроме вестибуло-орального смещения, зуб имеет и другие (медиодистальное, вертикальное) смещения.
IV степень - все + ротационные движения.
II. К специальным методам обследования относят электроодонтодиагностику. Электровозбудимость пульпы зуба определяют с помощью специальных аппаратов (ОД-2М, ИВН-1 и других). На основании данных о восприимчивости чувствительных рецепторов зуба к электрическому току уточняют состояние пульпы и периапикальных тканей как в норме, так и при патологическом состоянии.
Пороговая реакция определяется лишь при накладывании активного электрода на чувствительные точки зуба.
Здоровая пульпа зуба реагирует на ток силой 2—6 мкА.
Нормальный верхушечный периодонт реагирует на токи от 100 до 200 мкА, патологически измененный верхушечный периодонт реагирует на токи более 200 мкА.
Клинические и патогистологические исследования свидетельствуют о том, что электроодонтодиагностика является наиболее объективным методом, который позволяет правильно диагностировать патологические процессы в пульпе в 2,5 раза чаще, чем другими методами клинического исследования.
 Электромиография — метод исследования двигательного аппарата, основанный на регистрации электрических потенциалов скелетных мышц (рис. 1). Электромиографию используют для определения функции периферического нейромоторного аппарата и оценки координации мышц челюстно-лицевой области во времени и по интенсивности, в норме и при патологии. При лечении повышенной стираемости зубов с помощью ЭМГ контролируют допустимые границы повышения высоты прикуса. Увеличение высоты центральной окклюзии в допустимых пределах (8—10 мм) приводит к тонической биоэлектрической активности височных мышц в покое. Появление такой же активности в собственно жевательных мышцах является симптомом чрезмерного (свыше 10 мм) повышения прикуса.
Электромиография — метод исследования двигательного аппарата, основанный на регистрации электрических потенциалов скелетных мышц (рис. 1). Электромиографию используют для определения функции периферического нейромоторного аппарата и оценки координации мышц челюстно-лицевой области во времени и по интенсивности, в норме и при патологии. При лечении повышенной стираемости зубов с помощью ЭМГ контролируют допустимые границы повышения высоты прикуса. Увеличение высоты центральной окклюзии в допустимых пределах (8—10 мм) приводит к тонической биоэлектрической активности височных мышц в покое. Появление такой же активности в собственно жевательных мышцах является симптомом чрезмерного (свыше 10 мм) повышения прикуса.
III. Рентгенологическое исследование. В стоматологии применяется несколько рентгенологических методик: внутри и внеротовая рентгенография, томография, ортопантомография, которым придается большое диагностическое значение.
Для исследования патологии зубов некариозного происхождения широко применяют вне- и внутриротовую контактную рентгенографию (рис. 2). При этом на рентгеновском снимке определяется плоскостное изображение твердых тканей зуба, тканей периодонта и челюстных костей. Изображение на контактных рентгенограммах получается более четким, так как пленка прилегает к коронке зуба и достаточно близко к корням исследуемых зубов. Поэтому способ контактной рентгенографии является основным при рентгенологическом исследовании зубов и тканей пародонта.

Томография, или метод послойной рентгенографии, позволяет получить изображение определенного слоя изучаемого объекта. Этот объект может находиться на любой глубине, и проводится это исследование на специальном аппарате — томографе или универсальном рентгенологическом аппарате с томографической приставкой. Только при изучении височно-нижнечелюстного сустава томография может применяться как самостоятельный метод рентгенологического исследования, во всех других случаях томография является дополнительным способом и применяется после обычной рентгенографии (рис. 3).

Ортопантомография — специальный метод одномоментной рентгенографии всех зубов верхней и нижней челюсти (рис. 4). Достигается это при помощи острофокусной рентгеновской трубки малых размеров. Исследование позволяет выявить анатомическое строение коронки зубов, корней и каналов, их число, форму и положение в челюсти, наличие облитерации полости зуба, дентикли, состояние периодонта и самой альвеолярной кости.

IV. Анализ диагностических моделей проводится с изучения рельефа окклюзионной поверхности, который характеризуется анатомическими особенностями, генетически приспособленными для функции. Окклюзионная поверхность состоит из бугров зубов (основания бугров, вершина и скаты бугров), имеет край, кромку по периферии окклюзионной поверхности, центральную ямку - самое глубокое место окклюзионной поверхности и фиссуры между буграми.
 Полный контакт окклюзионных поверхностей наблюдается при резкой стертости зубов. В норме опорные бугры (щечный бугор нижней челюсти и небный бугор верхней челюсти) контактируют точечно со скатами бугров антагонирующих зубов, обеспечивают как опору, стабильность окклюзии, так и свободу для динамической окклюзии.
Полный контакт окклюзионных поверхностей наблюдается при резкой стертости зубов. В норме опорные бугры (щечный бугор нижней челюсти и небный бугор верхней челюсти) контактируют точечно со скатами бугров антагонирующих зубов, обеспечивают как опору, стабильность окклюзии, так и свободу для динамической окклюзии.
Оценку прикуса и окклюзионных контактов зубных рядов производят на больном, а также используя модели челюстей (рис. 5).
Прикус определяют при смыкании челюстей в центральной окклюзии. В норме при физиологических видах прикуса в центральной окклюзии симметричный двусторонний фиссурно-бугровый контакт боковых зубов симметричные режуще-бугровые контакты резцов и клыков.
В центральной окклюзии небные бугры верхних моляров и премоляров контактируют с краевыми и центральными ямками нижних моляров и премоляров. Щечные бугры нижних боковых зубов контактируют с краевыми и центральными ямками верхних боковых зубов. Это исключает перегрузку пародонта, обеспечивает осевую окклюзионную нагрузку зубов и стабильность центральной окклюзии.
При легком сжатии зубов в центральной окклюзии не должно быть контакта передних зубов, а при сильном сжатии - легкий контакт.
Существуют различные методы выявления суперконтактов. Простейшими из них являются: визуальный контроль, использование восковых окклюдограмм и артикуляционной бумаги (фольги, шелка). Для получения окклюдограммы на зубной ряд нижней челюсти укладывают полоску воска, больной смыкает зубные ряды в центральной окклюзии, через воск карандашом отмечают на зубах участки перфорации воска. Затем воск удаляют и сошлифовывают отмеченные участки. То же повторяют для передней и боковых окклюзии.
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология: Учебник. - 3-е изд. - М.: Медицина, 1984.
2. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.
3. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие № 3
Тема занятия: «Локализованная форма повышенной стираемости».
Цель занятия: Научить диагностировать формы локализованной повышенной стираемости зубов, планировать лечение в зависимости от клинических проявлений повышенной стираемости зубов при интактных зубных рядах и частичном отсутствии зубов.
Контрольные вопросы
I. Клиника, диагностика локализованной формы повышенной стираемости.
II. Методы ортопедического и комплексного лечения повышенной стираемости при интактных зубных рядах и частичном отсутствии зубов.
III. Клиническое применение лечебно-диагностической каппы и депульпирование зубов.
Содержание занятия
I. Повышенная стираемость может носить ограниченный и разлитой характер. Ограниченная, или локализованная повышенная стираемость захватывает лишь отдельные зубы или группу зубов, не распространяясь по всей дуге. Чаще она наблюдается в области фронтальных зубов, но процесс может распространяться на премоляры и моляры (рис. 6, 7).
Повышенная стираемость бывает горизонтальная, вертикальная, смешанная. Смешанная форма повышенной стираемости чаще всего наблюдается при ортогнатическом, реже – при глубоком прикусе. Вертикальная стираемость твердых тканей имеет место в области резцов и клыков, а горизонтальная – в области премоляров и моляров. Частота и степень выраженной вертикальной и горизонтальной форм зависят от глубины резцового перекрытия.
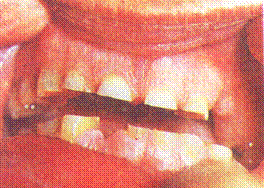

Рис. 6. Локализованная стираемость зубов во фронтальном отделе.
Рис. 7. Деформация зубного ряда вследствие отсутствия зубов, повышенная стираемость фронтальных зубов
В зависимости от компенсаторно-приспособительной реакции зубо-челюстной системы следует различать две клинические формы повышенной стираемости твердых тканей зубов: декомпенсированная и компенсированная. Эти формы бывают как при генерализованной стираемости, так и при локализованной.
Локализованная компенсированная стираемость также вызывает уменьшение высоты коронок отдельных зубов. При этом стертые зубы сохраняют контакт с антагонистами за счет гипертрофии альвеолярной части (вакантная гипертрофия) в этой зоне, которая приводит к зубоальвеолярному удлинению. Межальвеолярная высота и высота лица остаются неизменными.
II. Лечение больных с локализованной формой повышенной стираемости зубов заключается в восстановлении анатомической формы и функции стертых зубов. Больные этой группы нуждаются в специальной подготовке перед протезированием, задачей которой является обеспечение места для протеза. С этой целью с помощью лечебной накусочной пластинки осуществляется перестройка альвеолярного отростка и перемещение зубов с повышенной стираемостью. Величина разобщения зубных рядов на накусочной пластинке должна быть равна величине свободного межокклюзионного расстояния. Для ускорения перестройки альвеолярного отростка у пациентов в возрасте после 30 лет следует проводить кортикотомию.
При повышенной стираемости III степени, когда корни зубов не представляют ценности, проводится специальная хирургическая подготовка перед протезированием – удаление корней стертых зубов с резекцией части альвеолярного отростка.
После подготовки полости рта проводится ортопедическое лечение различными видами искусственных коронок, выбор которых определяется местом зуба в зубном ряду и степенью его стирания.
Ортопедическое лечение локализованной повышенной стираемости, осложненной дефектами и деформациями зубных рядов, делится на два этапа. На первом этапе исправляют деформации зубных рядов, на втором — проводят восстановление целостности зубного ряда.
Наиболее частой деформацией зубных рядов после потери зубов является выдвижение зубов в сторону отсутствующих антагонистов. Иногда (в молодом возрасте) такое выдвижение сопровождается гипертрофией альвеолярного отростка — происходит так называемое зубоальвеолярное удлинение. Кроме того, зубы, граничащие с дефектом, наклоняются в сторону дефекта. Эта деформация известна под названием феномена Попова — Годона.
Лечение данной деформации зубных рядов зависит от возраста больного, степени выраженности деформации, состояния тканей пародонта и величины укорочения нижней трети лица. Иногда истинного зубоальвеолярного удлинения не наблюдается. Картина этой деформации создается в результате стираемости оставшихся в окклюзионном контакте зубов. В частности, при стираемости фронтальной группы зубов и дефекта в боковом отделе создается ложная картина зубоальвеолярного удлинения в области моляров. В подобных случаях достаточно восстановление межальвеолярной высоты (высота прикуса) в процессе зубного протезирования. При наличии же истинного зубоальвеолярного удлинения проводят специальное лечение, которое может включать: 1) применение лечебных аппаратов; 2) депульпирование и укорочение зубов; 3) удаление выдвинувшихся зубов. Выбор метода зависит от конкретных условий.
III. В молодом возрасте (40—45 лет) при отсутствии заболеваний пародонта зубоальвеолярное удлинение можно лечить при помощи лечебно-накусочной пластинки (В. А. Пономарева) или мостовидного протеза, на котором незначительно повышается высота прикуса в области выдвинувшихся зубов. Для ускорения перестройки альвеолярного отростка рекомендуют сочетание ортопедического лечения и компактостеотомии.
Для изготовления лечебно-накусочной пластинки снимают оттиски, определяют центральную окклюзию и по общепринятой методике изготовляют съемный пластиночный протез, на котором высота прикуса вначале не повышается. После полного привыкания к протезу на поверхность смыкания пластмассовых зубов, антагонирующих с выдвинувшимся зубом, накладывают небольшую порцию быстротвердеющей пластмассы и повышают межальвеолярную высоту на 1,5—2 мм. Все остальные зубы оказываются разобщенными. Производить разобщение более чем на 2 мм не рекомендуют, так как это вызывает значительные неудобства, могут появиться боли в височно-нижнечелюстном суставе.
Действие этого лечебного аппарата состоит в следующем. После повышения высоты прикуса пародонт выдвинувшегося зуба испытывает повышенную окклюзионную нагрузку. Под влиянием такой нагрузки наступают процессы перестройки во всех тканях пародонта, в том числе костной ткани альвеолярного отростка. Последние выражаются в рассасывании костной ткани на всей внутренней поверхности и гребню лунки нагруженного зуба. В этих участках, многочисленных лакунах располагаются многоядерные клетки остеокласты, которые и рассасывают кость. Местами отмечается полное рассасывание костной ткани. В результате этого выдвинувшийся зуб постепенно внедряется в лунку, но укорочение коронковой части его не наблюдается, так как костная ткань рассасывается и по гребню лунки, в связи с чем соотношение внутриальвеолярной и внеальвеолярной частей зуба не изменяется. Происходит так называемое зубоальвеолярное укорочение, т. е. укорачивается зуб вместе с альвеолярным отростком.
Одновременно тканевые изменения возникают и в области зубов, выключенных из окклюзии. В альвеолярном отростке протекают процессы построения костной ткани. На всей внутренней поверхности и по гребню лунок появляется бледно-розовая полоска молодой, необызвествленной остеоидной ткани, окаймленной цепочкой остеобластов, которые строят эту ткань. Вследствие процессов построения костной ткани в области разобщенных из окклюзии зубов происходит зубоальвеолярное удлинение.
Таким образом, при применении лечебно-накусочной пластинки наблюдаются тканевые изменения как в области выдвинувшегося и нагружаемого зуба, так и в области выключенных из прикуса зубов. Сочетание этих процессов и приводит к устранению деформации.
Через 4—6 нед наступает адаптация к этой высоте и выключенные из прикуса зубы вступают в окклюзионный контакт. С этого момента лечебное действие пластинки прекращается. Для активирования процессов перестройки необходимо повторно увеличить высоту прикуса на 1—2 мм путем наслоения новой порции быстротвердеющей пластмассы. Так поступают несколько раз, пока не будут достигнуты благоприятные условия для протезирования. Продолжительность лечения от 6 мес до 1,5 лет.
Необходимо отметить, что интенсивность процессов; тканевой перестройки зависит от возраста и индивидуальных особенностей организма. Чем моложе больной, тем быстрее протекают процессы тканевой перестройки и наоборот. Но иногда не удается получить положительный результат и у молодых лиц, что, по-видимому, обусловлено индивидуальными особенностями строения и перестройки костной ткани.
В более старшем возрасте или при наличии резко выраженного зубоальвеолярного удлинения такое лечение не рационально. В подобных случаях следует депульпировать выдвинувшиеся зубы, а затем укоротить их до нужной величины. В отдельных случаях, когда деформация резко выражена и путем укорочения зубов невозможно получить оптимальные условия для протезирования, показано удаление зубов (выдвинувшихся) с альвеолотомией или без нее.
Удалять зубы следует и в тех случаях, когда имеются признаки выраженного пародонтита, а выдвинувшиеся зубы характеризуются подвижностью II—III степени и обнажением шеек зубов. После такой подготовки можно приступить ко второму этапу ортопедического лечения — зубному протезированию по общепринятым принципам
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология: Учебник. - 3-е изд. - М.: Медицина, 1984.
2. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.
3. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984.
4. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие №4
Тема занятия: «Генерализованная форма повышенной стираемости зубов со снижением высоты нижнего отдела лица при интактных зубных рядах и частичном отсутствии зубов».
Цель занятия: научить диагностировать и обосновывать тактику лечения генерализованной формы повышенной стираемости зубов III степени тяжести со снижением высоты нижнего отдела лица. Уметь определять высоту нижнего отдела лица, используя основные и дополнительные методы обследования.
Контрольные вопросы
I. Клиника и диагностика генерализованной формы повышенной стираемости зубов III степени тяжести со снижением высоты нижнего отдела лица.
II. Нормализация высоты нижнего отдела лица в центральной окклюзии.
III. Методы ортопедического и комплексного лечения повышенной генерализованной стираемости зубов со снижением высоты нижнего отдела лица.
Содержание занятия
I. Повышенная стираемость (ПС) генерализованной формы вызывает значительные изменения зубо-челюстной системы. Декомпенсированная генерализованная повышенная стираемость в связи с уменьшением высоты коронок всех зубов вызывает снижение межальвеолярной высоты и уменьшение высоты нижней трети лица. Нижняя челюсть при этой патологии приближается к верхней. Таким образом, декомпенсированная генерализованная стираемость вызывает изменение пространственного положения нижней челюсти. При этом может наблюдаться миодисфункциональный синдром височно-нижнечелюстных суставов. Возможно дистальное смещение нижней челюсти, которое чаще всего наблюдается при сочетании стирания с дистальной окклюзией или глубоким прикусом.
Представляет интерес морфология лицевого скелета и его гнатической части у пациентов с ПС твердых тканей зубов. По данным рентгеноцефалометрических исследований Е.М. Шулькова (1989), для декомпенсированной и компенсированной форм ПС характерны особенности строения лицевого скелета.
Строение лицевого скелета при декомпенсировачпой форме генерализованпой ПС:
- уменьшены вертикальные размеры всех зубов;
- деформация окклюзионной поверхности, уменьшена глубина резцового перекрытия и сагиттального межрезцового перекрытия;
- уменьшена межальвеолярная высота, а также межапикальная высота;
- зубоальвеолярное укорочение в области верхних клыков и первых премоляров нижней челюсти, а также клыков и первых премоляров верхней;
- уменьшена высота альвеолярных отростков в области верхних передних зубов, верхних премоляров и нижних клыков;
- изменена конфигурация нижней челюсти и уменьшен ее угол;
- наблюдается вращение нижней челюсти и приближение ее к верхней и основанию черепа;
- уменьшены вертикальные размеры лица и его площадь;
- сокращена длина зубных дуг;
- значительное перемещение нижней челюсти из положения центральной окклюзии в положение покоя с преобладанием вращательного движения и появлением большого межокклюзионного расстояния.
Уменьшающееся межокклюзионное расстояние и снижение высоты нижней трети лица называют снижающимся прикусом (рис. 8, 9).

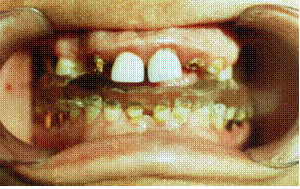
Рис. 8. Зубные ряды в положении центральной окклюзии. Снижение межокклюзионной высоты, повышенная стираемость зубов, смещение нижней челюсти
Рис.9. На этапе лечения. Окклюзионная каппа в полости рта
.
Снижение межокклюзионной высоты и высоты нижней трети лица нередко сопровождается парафункцией жевательных мышц, боковым и сагиттальным смещением нижней челюсти. При этом происходят изменения топографических взаимоотношений элементов ВНЧС. Клиническая картина при этом усложняется, и невозможно подчас установить причинно-следственные отношения между звеньями патогенетической цепи: повышенная стираемость, поражение пародонта, бруксизм и дисфункция ВНЧС.
Наиболее опасным осложнением ПС является дисфункция ВНЧС. Это осложнение часто встречается при сочетании генерализованной формы ПС с дефектами и деформациями зубных рядов (рис. 10, 11).


Клиника дисфункции ВНЧС многообразна и зависит от возраста пациента, общего состояния, психического статуса, вида прикуса, формы и глубины ПС зубов, состояния тканей пародонта. Однако при всей сложности клинической картины выявляется четкая взаимосвязь между состоянием твердых тканей зубов, тканями пародонта, тонусом жевательных мышц и ВНЧС.
В клинической картине дисфункционального синдрома можно выделить ряд характерных симптомов: боль, хруст и щелканье в суставе, лицевая, головная и невралгическая боль, утомляемость жевательной мускулатуры, боль в мышцах, смещение нижней челюсти в какую-либо сторону, понижение слуха, глоссалгия, сухость во рту, головокружение.
Типичные симптомы (боль в суставе и жевательных мышцах) обусловлены понижением высоты прикуса и дистальным смещением суставной головки в суставной ямке. Вторым наиболее частым симптомом дисфункции ВНЧС является хруст и щелканье в суставе. Дистальное смещение нижней челюсти со временем приводит к парафункции жевательных мышц компенсаторного происхождения и формированию так называемого скользящего прикуса, при котором больной стремится установить нижнюю челюсть в правильное положение, но в момент смыкания зубных рядов челюсть вновь уходит в сторону, т.е. привычную окклюзию. Больных с такими осложнениями необходимо консультировать у оториноларингологов, невропатологов, терапевтов и других специалистов.
Диагноз у больных с повышенной стираемостью включает в себя следующие патоморфологические проявления:
- локализация процесса:
- степень стирания;
- клиническая форма заболевания в зависимости от реакции альвеолярного отростка на стирание;
- возможность осложнения.
Примерный диагноз: повышенная генерализованная декомпенсированная стираемость твердых тканей зубов II степени. Дистальная окклюзия. Парафункция жевательных мышц.
II. Основными задачами лечения генерализоваиной декомпенсированной повышенной стираемости при интактных зубных рядах и частичном отсутствии зубов является
- предупреждение дальнейшего стирания;
- восстановление анатомической формы и функции зубов;
- восстановление нормального положения нижней челюсти;
- нормализация движений нижней челюсти и функции жевательных мышц и ВНЧС;
- восстановление внешнего вида.
III. Методика лечения больных этой группы зависит от величины уменьшения межальвеолярной высоты и наличия дистального смещения нижней челюсти. Уменьшение межальвеолярного расстояния до 6 мм без дистального смещения нижней челюсти позволяет протезировать больных без специальной подготовки с одномоментным увеличением межальвеолярной высоты. Уменьшение межальвеолярной высоты на 6 мм и более вызывает необходимость проводить ее восстановление поэтапно на лечебных накусочных пластинках для избежания патологических изменений жевательных мышц, височно-нижнечелюстного сустава и пародонта зубов. Все методы лечения подбираются строго индивидуально для каждого пациента.
Уменьшение межальвеолярной высоты с дистальным сдвигом нижней челюсти требует специальной подготовки на лечебной накусочной пластинке с наклонной плоскостью. Перемещение нижней челюсти вперед должно осуществляться под рентгенологическим контролем ВНЧС.
Терапия больных с генерализованной декомпенсированной стираемостью на ранних стадиях носит профилактический характер и заключается в протезировании встречными коронками и вкладками. Протезирование больных этой группы со II степенью стираемости осуществляется как съемными, так и несъемными протезами. Несъемные протезы - цельнолитые комбинированные коронки, штампованные коронки с литой жевательной поверхностью. Съемные протезы - дуговые протезы с окклюзионными накладками. При III степени ПС проводится подготовка здоровых корней по методике Эльбрехта и протезирование челюстей съемными протезами.
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология: Учебник. - 3-е изд. - М.: Медицина, 1984.
2. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984.
3. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
4. Хватова В.А. Изучение отологических симптомов и глоссалгии при снижении окклюзионной высоты нижнего отдела лица: Дис. ... канд. мед. наук. - М., 1966.
Занятие № 5
Тема занятия: «Генерализованная форма повышенной стираемости без снижения высоты нижнего отдела лица при интактных зубных рядах и частичном отсутствии зубов».
Цель занятия: изучить клинику и диагностику генерализованной стираемости зубов без снижения высоты нижнего отдела лица при интактных зубных рядах и частичном отсутствии зубов. Тактика врача на всех этапах комбинированного (ортопедического и ортодонтического) лечения.
Контрольные вопросы
I. Клиника и диагностика генерализованной формы повышенной стираемости зубов III степени тяжести без снижения высоты нижнего отдела лица.
II. Понятие «миотатический" рефлекс по Рубинову, его перестройка при II – III степени тяжести повышенной стираемости зубов.
III. Методы ортопедического и комплексного лечения повышенной генерализованной стираемости зубов без снижения высоты нижнего отдела лица.
Содержание занятия
I. У некоторых больных с генерализованной формой повышенной стираемости происходит уменьшение высоты коронок зубов, снижение межальвеолярной высоты, но высота нижней трети лица не изменяется. Эту форму называют компенсированной генерализованной повышенной стираемостью. У таких больных параллельно с уменьшением высоты коронок зубов идет увеличение альвеолярного отростка (вакантная гипертрофия). При осмотре таких больных видны резко выраженные альвеолярные отростки челюстей, которые обнажаются при улыбке и разговоре.
Лицевой скелет у больных с генерализованной формой повышенной стираемости без снижения высоты нижнего отдела лица характеризуется:
- уменьшением вертикальных размеров всех зубов;
- отсутствием изменений в положении нижней челюсти и сохранением вертикальных размеров лица;
- деформацией окклюзионной поверхности и уменьшением глубины резцового перекрытия;
- зубоальвеолярным удлинением в области всех зубов, кроме верхних клыков;
- уменьшением межальвеолярной, межцервикальной высоты и расстояния между апикальными базисами;
- укорочением длины зубных дуг и ретрузией верхних резцов;
- величением длины основания нижней челюсти на расстоянии me-do
- уменьшением длины корней передних зубов, первых премоляров
- обеих челюстей и вторых премоляров нижней челюсти;
- незначительным перемещением нижней челюсти из положения окклюзии в положение покоя.
II. При II – III степени тяжести генерализованной формы повышенной стираемости при дефектах зубных рядов рекомендуется «перестройка миотатического рефлекса по Рубинову». Миотатический рефлекс проявляется при функциональных состояниях, связанных с растяжением жевательной мускулатуры. Начало миотатическому рефлексу дают импульсы, возникающие в рецепторах, находящихся в жевательных мышцах и их сухожилиях. Далее импульсы по II и III ветвям тройничного нерва поступают в чувствительные ядра продолговатого мозга, затем в чувствительные ядра зрительного бугра и далее в чувствительную зону переднего полушария коры головного мозга, где они переключаются с чувствительных на двигательные ядра и по центробежным нервным путям возвращаются к жевательным мышцам, вызывая реакцию сокращения. Чем больше опущена нижняя челюсть, тем больше растягивается жевательная мускулатура. Постепенно вырабатывается новая длина мышечного волокна в состоянии физиологического покоя. В этом состоит сущность предварительной перестройки миотатического рефлекса. Пациентам на верхнюю челюсть изготавливается съемная пластинка с накусочной площадкой во фронтальном отделе. В боковых отделах возникает дезокклюзия. Окклюзионное соотношение зубов регулируется таким образом до тех пор, пока смещение зубов полностью или частично не ликвидируется и не появится возможность для рационального протезирования. В зависимости от топографии дефекта зубного ряда (концевой или включенный) конструкция лечебного аппарата варьирует. При концевых дефектах изготавливается аппарат в виде дугового протеза, при включенных дефектах и смещении антагонистов рекомендуется изготавливать аппарат по типу съемного мостовидного протеза.
III. Основной задачей лечения генерализованной формы повышенной стираемости без снижения нижнего отдела лица является: восстановить анатомическую форму и функцию зубов. Методика ортопедического лечения больных этой группы определяется в первую очередь степенью стираемости зубов. При I степени тяжести лечение носит профилактический характер и заключается в создании трехпунктного контакта на встречных коронках или вкладках без изменения межальвеолярной высоты.
При стираемости II степени появляется необходимость восстановления анатомической формы зубов без увеличения высоты нижней трети лица. поскольку последняя не изменена (рис. 12, 13). Поэтому больные нуждаются в специальной подготовке, которая заключается в перестройке альвеолярного отростка и изменении положения относительного физиологического покоя нижней челюсти с помощью лечебной накусочной пластинки. Для ускорения процессов перестройки целесообразно применять кортикотомию. После получения места для протезов восстановление анатомической формы зубов осуществляется несъемными и съемными конструкциями.


Рис. 12.Зубные ряды в положении центральной окклюзии. Дистальное смещение нижней челюсти, до лечения
Рис.13. Зубные ряды в положении центральной окклюзии, после ортопедического лечения
При стираемости зубов III степени ортопедическое лечение проводится несколькими способами. У одних больных осуществляется специальная подготовка с целью перестройки альвеолярных отростков с последующим протезированием культевыми вкладками и коронками с предварительным пломбированием корней зубов и при необходимости – протезированием съемными протезами. У других пациентов осуществляется специальная хирургическая подготовка, заключающаяся в удалении корней зубов и части альвеолярного отростка. При резко выраженной гипертрофии альвеолярного отростка, кроме удаления расположенных в нем зубов, прибегают к экономной резекции альвеолярного отростка. Протезирование у этих больных этапное, непосредственное и отдаленное.
Литература
1. Алексеев В.А., Брозголь А.М. Патологическое стирание зубов. - М.: Медицина 1970.
2. Боровский Е.В., Копейкин В.П., Колосов А.А., Шаргородский А.Г. Стоматология: Руководство к практическим занятиям. - М.: Медицина, 1987.
3. Копейкин В.Н. Ортопедическая стоматология: Учебник. - М.: Медицина 1988.
4. Федоров Ю.А. Клиника и лечение гиперестезии твердых тканей зуба. - Л.: Медицина, 1970.
5. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие № 6
Тема занятия: «Деформации зубных рядов при частичном отсутствии зубов».
Цель занятия: Изучить изменения в зубочелюстной системе, обусловленные частичной потерей зубов, определить факторы, усугубляющие их проявления, раскрыть компенсаторные возможности зубочелюстной системы, процессы сложной морфологической и функциональной перестройки в различных ее звеньях.
Контрольные вопросы
I Этиология, патогенез, классификация деформаций зубных рядов при частичном отсутствии зубов.
II Понятие функциональный центр, прямой и отраженный травматический узел, нефункционирующее звено, травматическая окклюзия и артикуляция.
Содержание занятия
I. Зубная дуга, как часть зубочелюстной системы, представляет единое целое благодаря наличию межзубных контактов и альвеолярному отростку, в котором фиксированы корни зубов. Потеря одного или нескольких зубов нарушает это единство и создает новые условия для функциональной деятельности жевательного аппарата.
Причиной потери зубов чаще всего являются кариес, пародонтит, травма, оперативное вмешательство, авитаминоз и др. Возникающая при этом клиническая картина зависит от количества утраченных зубов, локализации и протяженности дефекта, вида прикуса, состояния опорного аппарата оставшихся зубов, времени, которое прошло с момента потери зубов и общего состояния больного.
Ведущими симптомам в клинике частичной потери зубов является:
- нарушение непрерывности-зубного ряда (появление дефектов);
- появление групп зубов - сохранившей антагонистов (функциональная группа) и утратившей их (нефункциональная группа);
- функциональная перегрузка отдельных групп зубов;
- вторичная деформация прикуса;
- снижение высоты прикуса;
- нарушение функции жевания, речи, эстетики;
- нарушение деятельности височнонижнечелюстного сустава.
Различают малые дефекты, когда отсутствует не более трех зубов, средние - при отсутствии от 4 до 6 зубов и большие дефекты, когда нет более 6 зубов.
Разнообразие вариантов дефектов зубных дуг послужило основанием для их классификации. Наибольшее распространение получили классификации Кеннеди и Гаврилова, в которых основным критерием является локализация дефекта.
 По классификации Кеннеди все зубные ряды с дефектами делятся на 4 класса (рис. 14).
По классификации Кеннеди все зубные ряды с дефектами делятся на 4 класса (рис. 14).
I класс - двусторонние концевые дефекты;
II класс – односторонние концевые дефекты;
III класс – включенные дефекты в боковом отделе;
IV класс - включенные дефекты в переднем отделе.
Каждый класс, кроме последнего, имеет подкласс.
Согласно классификации Гаврило в а различают четыре группы дефектов (рис. 15):
 I класс - концевые односторонние я двусторонние дефекты;
I класс - концевые односторонние я двусторонние дефекты;
II класс – включенные боковые (односторонние и двусторонние) и передние дефекты;
III класс – комбинированные;
IV класс - дефекты при одиночно сохранившихся зубах.
В отличие от классификации Кеннеди, Гаврилов выделяет челюсти с одиночно сохранившимися зубами, при которых имеются особенности в снятии слепков, подготовке к протезированию и его методике.
Появление дефектов зубных рядов приводит к нарушению единства зубо-челюстной системы не только в морфологическом, но и в функциональном отношении.
Группа зубов, сохранившая своих антагонистов (функционирующая) получает дополнительную нагрузку, что ставит ее в необычные условия восприятия жевательного давления.
При непрерывности зубного ряда жевательное давление передается по межзубным контактам на рядом стоящие зубы и распространяется по всей дуге. Функционирующая группа, изолированная дефектами от других зубов, принимает на себя всю нагрузку и оказывается в состоянии значительного функционального напряжения. Например, при потере боковых зубов функционирующая группа фронтальных зубов начинает осуществлять смешанную функцию (откусывание и перетирание пищи). Это приводит к стиранию режущих краев зубов и как следствие, к снижению высоты прикуса, что в свою очередь может пагубно отразиться на функции височно-челюстного сустава. Помимо того, функция перетирания пищи необычна для пародонта передних зубов, поскольку физиологически он приспособлен к функции откусывания. Таким образом появляется жевательная нагрузка, неадекватная по силе, направлению и продолжительности действия для пародонта функционирующих зубов, что постепенно приводит к функциональной перегрузке зубов.
II. При образовании деформаций в зубных рядах и прикусе в зубо-челюстной системе возникает функциональная диссоциация. Она характеризуется тем, что для различных групп зубов создаются различные условия существования, что отражается на обменных процессах. В диссоциированной зубной системе следует различать три главных звена: функциональный центр, травматический узел и нефункционирующее звено - атрофический блок (по В.Ю.Курляндскому).
Функциональный центр образуется в наибольшей группе антагонирующих пар зубов с хорошо сохранившимся пародонтом. Возникновение его вызывается появлением условного рефлекса (адаптации), в основе которого лежит наличие раздражения, воспаления или даже возможная потеря зуба в других участках зубного ряда.
Травматический узел возникает вследствие каких-либо нарушений в том или ином участке зубного ряда (воспаление, атрофия пародонта, потеря зуба и т.п.). При возникновении травматического узла в результате условного рефлекса больной щадит поврежденный участок и перестает пользоваться расположенными в травматическом узле зубами. Этим термином определяют образование в том или ином участке зубного ряда травматической перегрузки.
Прямой травматический узел – это декомпенсированное состояние пораженного участка зубо-челюстной системы. При частичных дефектах в зубных рядах состояние декомпенсации характеризуется наклоном зубов в сторону дефекта зубного ряда, деструкцией челюстей, нарушением контактных пунктов зубов (образование трем и диастем).
Отраженный травматический узел – это патологическое состояние зубо-челюстной системы, при котором изменения в расположении фронтальных зубов, деструкция твердых тканей и пародонта этой группы зубов обусловлены произошедшими изменениями в обеих группах жевательных зубов. Отраженный травматический узел образуется как в интактных зубным рядах, так и при нарушении их целостности.
Нефункционирующее звено – атрофический блок составляют зубы, лишенные антагонистов. В пародонте и пульпе зубов, лишенных антагонистов, происходят патологические процессы.
Для травматической артикуляции характерно то, что у пародонта одного из зубных рядов имеется функциональная недостаточность. Травматическая артикуляция определяется и в тех случаях, когда имеется функциональная недостаточность пародонта у всех антагонирующих зубов или у одного из антагонирующих зубов в каждой паре.
Лечение больных с деформациями зубных рядов и прикуса, связанными с недостаточностью пародонта, необходимо проводить последовательно. Основой комплексного лечения являются регулирование и восстановление функции жевания, устранение влияния вредных горизонтально действующих компонентов внешнего раздражителя, а также действия увеличенного пространственного смещения зубов и обусловленного им нарушения трофики тканей. Комплексный метод лечения предусматривает выявление этиологических факторов заболевания и более четкое определение основных звеньев патогенетического механизма. Это необходимо для:
- выбора средств этиотропной и патогенетически обоснованной терапии;
- выработки конкретного плана ведения больного.
При функциональной недостаточности пародонта степень патологической подвижности зубов оценивается по направлению и величине отклонения зубов. Степень подвижности зубов необходимо определять как до лечения, так и в процессе его проведения, обязательно сопоставляя степень подвижности зубов в момент обследования и после ликвидации воспалительных явлений, так как степень подвижности зубов является основой при выборе конструкции лечебного шинирующего аппарата.
Оценивая соотношения зубных рядов и определяя степень патологической подвижности зубов, одновременно оценивают положение каждого зуба в зубной дуге. При заболеваниях пародонта возможны смещения зубов в вестибулярную, оральную стороны, повороты зубов вокруг вертикальной оси. Как правило, это приводит к появлению промежутков между зубами, наложению одного зуба на другой. При смещении группы передних зубов вперед изменяются расположение губ и соотношение уровня режущих поверхностей зубов и красной каймы верхней губы. Такое смещение зубов называется вторичной деформацией зубных рядов.
Литература
1. Гаврилов Е.И. Деформации зубных рядов. Москва. Медицина 1984.
2. Копейкин В.Н. Ортопедическая стоматология: Учебник. - М.: Медицина 1988.
3. Скорикова Л.А., Баженова Н.П., Волков В.А., Лапина Н.В. Пропедевтика стоматологических заболеваний. Учебник. – Ростов на Дону. «Феникс», 2003.
4. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие № 7
Тема занятия: «Методы обследования больного с зубочелюстными деформациями».
Цель занятия: освоить особенности обследования больных с зубочелюстными деформациями. Научить проводить анализ диагностических моделей.
Контрольные вопросы
I. Особенности сбора анамнеза и клинического обследования у больных с частичным отсутствием зубов.
II. Изучение диагностических моделей в артикуляторе.
III. Рентгенологические методы исследования у больных с частичным отсутствием зубов.
Содержание занятия
I. Обследование больного с зубочелюстными деформациями идентичны обследованию, проводимому пациентам с частичной потерей зубов. Обследование проводится с применением клинических методов (осмотр, опрос, пальпация, аускультация) и параклинических (исследование диагностических моделей, рентгенография зубов и альвеолярного отростка, височнонижнечелюстных суставов и др.).
 Дополнительные исследования должны помочь врачу установить: 1) причины и время возникновения деформации; 2) характер деформации: вертикальное зубоальвеолярное удлинение, медиальное, дистальное или комбинированное перемещение и др.; 3) тип зубоальвеолярного удлинения; 4) характер окклюзионных нарушений; 5) состояние ВНЧС и жевательных мышц; 6) психоэмоциональное состояние больного, готовность к длительному лечению.
Дополнительные исследования должны помочь врачу установить: 1) причины и время возникновения деформации; 2) характер деформации: вертикальное зубоальвеолярное удлинение, медиальное, дистальное или комбинированное перемещение и др.; 3) тип зубоальвеолярного удлинения; 4) характер окклюзионных нарушений; 5) состояние ВНЧС и жевательных мышц; 6) психоэмоциональное состояние больного, готовность к длительному лечению.
Важным моментом в сборе анамнеза является установление даты удаления зубов на участке деформаций, а также необходимо знать, предпринимались ли попытки устранения окклюзионных нарушений, а если они были, то почему оказались безуспешными.
Проводя осмотр, мы получаем сведения о состоянии пародонта зубов, изучаем их устойчивость, соотношение клинической и коронковой части зуба, состояние слизистой оболочки альвеолярного отростка и др (рис. 16).
Осматриваем зубные ряды в положении центральной и других окклюзиях, изучаем движения нижней челюсти при открывании и закрывании рта, проводим анализ диагностических моделей.
 Изучение нарушений окклюзии следует начинать с выяснения положения зубных рядов по отношению к сагиттальной плоскости. Ориентиром в этом отношении является межрезцовая линия, расположенная в срединной сагиттальной плоскости (рис.17). Смещение ее указывает на причины изменения положения зубных рядов.
Изучение нарушений окклюзии следует начинать с выяснения положения зубных рядов по отношению к сагиттальной плоскости. Ориентиром в этом отношении является межрезцовая линия, расположенная в срединной сагиттальной плоскости (рис.17). Смещение ее указывает на причины изменения положения зубных рядов.
Определяется величина резцового перекрытия, характер окклюзионной поверхности сохранившихся зубов (ломаная, выпуклая, прямая) и положение отдельных зубов по отношению к сагиттальной кривой. Устанавливается величина супраокклюзии сместившихся зубов, их отношение к беззубому альвеолярному отростку и величина протезного пространства. При осмотре определяется взаимное перемещение зубов с развитием блокирующих движений нижней челюсти. Необходимо обратить внимание на признаки первичной травматической окклюзии (подвижность, повышенная стираемость, наклон зуба, удлинение клинической коронки).
При нарушении смыкания зубов в мезиодистальном и трансверзальном направлениях возможно корпусное или с наклоном перемещение моляров в просвет дефекта и дистальное перемещение премоляров на то или иное расстояние, а также поворот сместившихся зубов вокруг своей оси.
Нарушение окклюзии выявляется при исследовании движений нижней челюсти во время открывания и закрывания рта. При наличии блокады исчезает плавность ее движений. Вместо прямолинейного и плавного движения обнаруживается отклонение ее вначале в сторону препятствия, затем возвращение к средней линии и движение вперед, траектория движения нижней челюсти становится как бы зигзагообразной. При оценке происхождения подобных и других экскурсий нижней челюсти следует проявлять осторожность, ибо это искажение может иметь место при патологии жевательных мышц и височно-нижнечелюстного сустава.
II. Изучение диагностических моделей челюстей является одним из ценных методов обследования при зубной окклюзии и диагностике вторичных деформаций.
Оттиски с зубных рядов снимаются высококачественными оттискными материалами (альгинатные, силиконовые). Применение с этой целью термопластических масс противопоказано, поскольку они дают оттяжки. Модели отливают из высокопрочного гипса и помещают в артикулятор, позволяющий последовательно изучать окклюзионные взаимоотношения при сагиттальных и трансверзальных экскурсиях моделей.
Изучать диагностические модели следует до лечения, в процессе и по окончании его. Первые называются диагностическими, а вторые контрольными. Модели нужно нумеровать, и хранить на протяжении всего периода лечения.
Основная цель изучения диагностических моделей больных с частичной потерей зубов заключается в выявлении характера окклюзионных взаимоотношений. Уточняется вид прикуса, глубина резцового перекрытия, характер смыкания небных и язычных бугров и др., проводятся различные измерения (ширина зубных дуг, размер зубов и т. д.). При деформациях на диагностических моделях определяется:
- глубину зубоальвеолярного удлинения;
- характер окклюзионной кривой;
- отношение отдельных зубов к слизистой оболочке беззубого альвеолярного отростка;
- характер медиального или дистального перемещения зубов (корпусное, с наклоном);
- величину медиального или дистального перемещения;
- пункты, где возникает блокада движений нижней челюсти;
- уровень укорочения зубов.
III. Одним из самых распространенных методов исследования при деформациях является рентгенография органов челюстно-лицевой системы. Метод доступен, несложен и довольно информативен. Для этих целей используется рентгенография зубов, альвеолярных отростков челюстей, сагиттальная и компьютерные томограммы ВНЧС, ортопантомография.
Распространенность и доступность рентгенологических методов породили у врачей представление о его безвредности. Это привело к необоснованному расширению показаний. Между тем рентгеновское облучение небезразлично для организма. Обследование ВНЧС является обязательным для больных с патологией зубных рядов (аномалии, полная или частичная потеря зубов с деформациями или без них, повышенная стираемость, понижение межальвеолярной высоты различной этиологии). С этой целью используется сагитальная и компьютерная томография.
Компьютерный томограф обладает высокой разрешающей способностью и позволяет оценить топографо- анатомические взаимоотношения в суставе и выявить патологические изменения. Вокруг тела пациента вращается рентгеновская трубка, которая дает коллимированный пучок рентгеновского излучения, который, в свою очередь, многократно регистрируется системой датчиков. Информация поступает на экран монитора в виде поперечного томографического среза, переносится на фотопленку или магнитный носитель. Исследования проводятся в трех взаимно перпендикулярных плоскостях: сагиттальной, фронтальной, аксилярной. В первую очередь проводят томографию головы в боковой проекции с закрытым ртом, затем в других проекциях с открытым и закрытым ртом. Толщина среза и шаг сканирования составляют 2 мм (рис.18, 19).

А
Б
При подготовке больного к протезированию рентгенографии подвергаются зубы с пломбами, зубы, являющиеся опорой несъемных протезов, кламмеров, измененные в цвете, имеющие подвижность, обнажение шеек, повышенную стираемость, медиальный или дистальный наклон, находящиеся в функциональной перегрузке, при зубоальвеолярном удлинении и зубы, имеющие дефекты некариозного происхождения. Рентгенологическое исследование обязательно и при системном поражении пародонта. При всех перечисленных состояниях происходят изменения пародонта, кости, альвеолы и др., что, естественно, должно учитываться в плане подготовки больного с деформацией зубных рядов перед протезированием.
Литература
1. Гаврилов Е.И. Деформации зубных рядов. Москва. Медицина 1984.
2. Скорикова Л.А., Баженова Н.П., Волков В.А., Лапина Н.В. Пропедевтика стоматологических заболеваний. Учебник. – Ростов на Дону. «Феникс», 2003.
3. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие № 8
Тема занятия: «Деформация зубных рядов и прикуса, связанная с патологией твердых тканей зубов без нарушения целостности зубных рядов».
Цель занятия: научить диагностировать патологию твердых тканей зубов. Научить выявлять и диагностировать деформации зубных рядов и прикуса при патологии твердых тканей зубов. Научить принципам ортопедических методов лечения деформации зубных рядов и прикуса.
Контрольные вопросы
I. Основные и дополнительные методы обследования при лечении патологии твердых тканей зубов.
II. ИРОПЗ (по В.Ю. Миликевичу), его определение и значение для выбора метода лечения и конструкции протеза.
III. Клинические признаки генерализованной формы стираемости без снижения и со снижением окклюзионной высоты.
IV. Методы лечения деформаций зубных рядов и прикуса при патологиях твердых тканей зубов.
Содержание занятия
I. Наиболее распространенными заболеваниями твердых тканей зубов являются кариес и его осложнения (значительные разрушения коронковой части зубов, поражение групп зубов при множественном кариесе, отколы стенок, удаление зубов). При кариозном поражении происходит изменение анатомической формы коронок зубов, при этом могут поражаться все поверхности зуба, что ведет к развитию патологического процесса в пародонте зубов и к деформации зубных рядов и прикуса. В первую очередь это связано с недостаточными физико-механическими (прочность) свойствами наиболее распространенных пломбировочных материалов (композитные, пластмассовые или цементные пломбы). Со временем происходит их истирание, ухудшается фиксация, что приводит к неустойчивым окклюзионным контактам, нарушению контактных пунктов, снижению высоты нижнего отдела лица и т.д. Все это является пусковым механизмом развития деформаций зубных рядов (вертикальная, горизонтальная).
Отсутствие контактных пунктов при сохраненных зубных рядах ведет к постепенному перемещению жевательных зубов в мезиальном направлении. Боковые (жевательные) группы зубов ориентированы на значительные нагрузки при пережевывании пищи. Именно они сохраняют высоту нижнего отдела лица, поэтому при разрушении окклюзионных поверхностей коронок боковых зубов, как одиночных, так и всей группы зубов, происходит смещение зубов-антагонистов (феномен Попова-Годона).
 Нарушается окклюзионная кривая, что ведет со временем к блокированию артикуляционных движений нижней челюсти (замок) (рис. 20). Значительное поражение окклюзионных поверхностей боковых групп зубов кариесом приводит к перегрузке фронтальной группы зубов, что сопровождается травмой пародонта, деформацией зубных рядов (веерообразное расхождение вперед), образованием диастем и трем.
Нарушается окклюзионная кривая, что ведет со временем к блокированию артикуляционных движений нижней челюсти (замок) (рис. 20). Значительное поражение окклюзионных поверхностей боковых групп зубов кариесом приводит к перегрузке фронтальной группы зубов, что сопровождается травмой пародонта, деформацией зубных рядов (веерообразное расхождение вперед), образованием диастем и трем.
Если не проводилось своевременное ортопедическое лечение, то в дальнейшем происходят сагиттальное смещение нижней челюсти, снижение высоты нижнего отдела лица, нарушение функции ВНЧС (суставные головки ВНЧС смещаются кзади и кверху), развивается синдром Костена.
При лечении деформаций зубных рядов и прикуса, связанных с поражением твердых тканей зубов (кариозные и некариозные поражения), необходимо определить окклюзионные контакты в полости рта и на диагностических моделях обеих челюстей, изучить прицельные и панорамные рентгеновские снимки, провести электроодонтодиагностику, определить высоту нижнего отдела лица.
II. Для более точного определения степени разрушения окклюзионной поверхности зубов и выбора конструкции протеза целесообразно пользоваться индексом разрушения окклюзионной поверхности зубов (ИРОПЗ), предложенным В.Ю.Миликевичем. Всю площадь окклюзионной поверхности принимают за 1 ед. Автор определил, что при ИРОПЗ 0,55-0,6 показано применение вкладок с целью профилактики дальнейшего разрушения зуба.
При индексе 0,6-0,8 показано пломбирование и применение искусственных коронок, а в тех случаях, когда индекс больше 0,8, показано изготовление штифтовых конструкций. После проведения дифференциальной диагностики с другими патологиями и на основании данных обследования составляется план ортопедического лечения. При вертикальном смещении необходимо устранять деформацию, а затем замещать дефекты коронковой части зуба или зубных рядов. Устранение деформации осуществляют с помощью различных методов в зависимости от ее вида, степени выраженности и формы клинического проявления. С целью нормализации окклюзионной поверхности и создания правильных окклюзионных соотношений при последующем протезировании применяют следующие методы:
- сошлифовывания твердых тканей смещенных зубов;
- последовательной дезокклюзии;
- аппаратно-хирургический;
- хирургический.
В случаях смещения зубов в горизонтальной плоскости проводят ортодонтическое лечение. При снижении высоты нижнего отдела лица необходимо восстановить высоту с помощью временных капп, а затем постоянных ортопедических конструкций.
Некариозные поражения зубов делятся на 2 группы:
- Поражения в период фолликулярного развития твердых тканей зубов, т.е. до прорезывания (гипоплазия эмали, генерализация эмали, флюороз, а также поражения с изменением структуры твердых тканей зубов).
- Поражения после прорезывания зубов (эрозия эмали, клиновидный дефект, гиперестезия, некроз твердых тканей зубов, стирание тканей зубов).
В зависимости от степени поражения эмали зубов при этих патологиях происходит образование различных по величине дефектов твердых тканей зубов с обнажением дентина. Это ведет к значительным разрушениям коронки зуба, потере анатомической формы, повышенной стираемости, а вследствие этого наблюдаются деформации зубных рядов и прикуса.
Лечение проводится в зависимости от степени поражения эмали зубов и величины дефектов твердых тканей зубов вкладками, искусственными коронками, штифтовыми конструкциями.
III. Вторым по распространенности патологическим процессом, приводящим к деформации зубных рядов и прикуса, является повышенная стираемость твердых тканей зубов (локализованная или генерализованная форма). При повышенной стираемости происходят нарушения анатомической (формы зубов, деформации как зубных рядов, так и прикуса. При генерализованной форме стираемости может происходить снижение высоты нижнего отдела лица: ортогнатический прикус изменяется на прямой. При неравномерной повышенной стираемости происходит нарушение окклюзионной кривой (в тех участках, где идет ускоренное истирание эмали) и перегрузка зубов или групп зубов с замедленным истиранием твердых тканей, что ведет к перегрузке пародонта этих зубов. Изменение окклюзионной кривой ведет к блокированию движений нижней челюсти и перегрузке, патологическим изменениям в ВНЧС.

 IV. Лечение зависит от степени стертости и направлено на создание устойчивых окклюзионных контактов и восстановление высоты нижнего отдела лица. При локализованной стираемости без снижения окклюзионной высоты при необходимости применяются каппы с дезокклюзией зубных рядов на 1-2 мм, а после перестройки альвеолярного отростка изготавливают вкладки или искусственные коронки.
IV. Лечение зависит от степени стертости и направлено на создание устойчивых окклюзионных контактов и восстановление высоты нижнего отдела лица. При локализованной стираемости без снижения окклюзионной высоты при необходимости применяются каппы с дезокклюзией зубных рядов на 1-2 мм, а после перестройки альвеолярного отростка изготавливают вкладки или искусственные коронки.
При начальной форме генерализованной стираемости со снижением окклюзионной высоты используются вкладки, при генерализованной стираемости до уровня экватора – литые коронки или колпачки с литыми окклюзионными накладками. При снижении окклюзионной высоты более чем на 1/2 коронки зуба показано использование культевых штифтовых вкладок с последующим покрытием их коронками (рис. 21, 22).
При лечении генерализованной стираемости без снижения окклюзионной высоты и отсутствии результатов при применении метода последовательной дезокклюзии рекомендуется хирургическое лечение (удаление зубов и альвеолотомия).
Литература
1. Бушан М.Г. Клиника и лечение снижающегося прикуса: Дис. ... канд. мед наук. - Кишинев, 1964.
2. Геворкян Э.М. Патологическая стираемость твердых тканей зубов и ортопедическое лечение: Дис. ... канд. мед. наук. - М., 1965.
3. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.
4. Каламкаров К.А. Ортопедическое лечение патологической стираемости твердых тканей зубов. - М.: Медицина, 1984.
5. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие № 9
Тема занятия: «Деформации зубных рядов и прикуса, связанные с функциональной недостаточностью пародонта. Ортопедические методы лечения».
Цель занятия: Освоить диагностику деформаций зубных рядов и прикуса, связанных с функциональной недостаточностью пародонта. Научить пользоваться одонтопародонтограммой при выборе ортопедических конструкций. Обосновать целесообразность предлагаемого лечения.
Контрольные вопросы
I. Диагностика деформаций зубных рядов.
II. Состояние зубочелюстной системы: компенсированное, декомпенсированное и субкомпенсированное состояние.
III. Заполнение и анализ одонтопародонтограммы.
IV. Ортопедические методы лечения деформаций зубных рядов при заболеваниях пародонта.
Содержание занятия
I. Деформации зубных рядов и прикуса связаны со смещением зубов в различных направлениях. Нарушение соотношения зубных рядов возможны при наличии всех зубов или при утрате части их вследствие развития патологических процессов в пародонте.
При диагностике деформаций зубных рядов и прикуса необходимо установить причину возникновения дефекта, течение болезни, степень и характер морфологических и функциональных нарушений, обусловленных данными деформациями. На основе диагноза составляют план лечения и выбирают конструкцию лечебных аппаратов. Задачей лечения является полное устранение и приостановление патологического процесса, восстановление функций зубо-челюстной системы.
При деформации зубных рядов и прикуса зубо-челюстную систему следует рассматривать как находящуюся в патологическом состоянии. Различают три ее состояния: компенсированное, субкомпенсированное и декомпенсированное.
II. Компенсированное состояние характеризуется тем, что возникший дефект в зубном ряду в последующем не влияет на форму и структуру зубных рядов и пародонта. При субкомпенсированном состоянии происходит внутрисистемная перестройка в зубных рядах и пародонте, зубы наклоняются в сторону дефекта, между зубами всего зубного ряда появляются тремы. Зубы, не имеющие антагонистов, смещаются вертикально. Соответственно смещению зубов происходит перестройка пародонта. При декомпенсированном состоянии отмеченная внутрисистемная перестройка дополняется воспалительными явлениями в пародонте и его дистрофией, возникают патологические зубодесневые карманы, наблюдаются атрофические процессы в пародонте. Суб- и декомпенсированные состояния возникают при реактивной недостаточности организма. При такой недостаточности функция жевательного аппарата перестает формировать систему и начинает ее разрушать. Такое состояние называется состоянием функциональной патологии.
При нарушении целостности зубного ряда вырабатывается условный рефлекс обработки пищи на той стороне, на которой нет дефекта, происходит последовательная деформация зубных рядов и прикуса, перестраивается мускулатура, изменяется рецепторное поле полости рта. Признаки функциональной патологии возникают незаметно и постепенно нарастают. Они выражены тем резче, чем значительнее деформация и чем больше времени прошло с момента ее возникновения. Главными признаками функциональной патологии следует считать смещение, патологическую подвижность зубов, наличие воспалительно-деструктивных процессов в пародонте.
При заболеваниях пародонта, обусловленных общими причинами (авитаминоз, сахарный диабет и другие нарушения эндокринной системы, коллагенозы, заболевания желудочно-кишечного тракта, сердечно-сосудистой, нервной систем и др.), резистентность тканей пародонта падает. В результате ослабления пародонта обычная окклюзионная нагрузка начинает превышать толерантность (способность переносить эту нагрузку) его структур и превращается из фактора, стимулирующего развитие, в травмирующий, нарушающий трофику пародонта. Возникает травматическая окклюзия.
III. Данные клинического и рентгенологического обследования вносят в одонтопародонтограмму по В.Ю. Курляндскому (рис. 23).
Особенно важна своевременная диагностика заболеваний пародонта, так как клинические наблюдения показывают, что при сохранении резервных сил в парародонте патологические процессы в нем, характеризующиеся дистрофией пародонта, протекают бессимптомно. После исчезновения резервных сил патологические процессы протекают особенно остро.

Рис. 23. Заполненная одонтопародонтограмма Курляндского.
Анализ заполненной одонтопародонтограммы позволяет судить о степени поражения пародонта каждого зуба и всего зубного ряда в целом и составить план ортопедического лечения, в основе которого должно лежать стремление выровнять силовые соотношения между зубными рядами или отдельными их участками.
Дальнейший анализ одонтопародонтограммы должен быть направлен на установление имеющихся травматических узлов в тех или иных участках зубных рядов. Их определяют с помощью анализа возникающих во время откусывания и разжевывания пищи силовых взаимоотношений между отдельными участками зубных рядов верхней и нижней челюстей, для чего подсчитывают фактическую выносливость одинаково функционально ориентированных антагонирующих групп зубов.
Определив силовые соотношения антагонирующих групп зубов, следует приступать к анализу этих соотношений. Начинать нужно с фронтальных групп зубов, что соответствует последовательности обработки пищи во рту. При функциональном анализе одонтопародонтограммы следует учитывать, что в акте откусывания пищи при преобладании одной группы зубов над другой, различном поражении пародонта (прямой травматический узел) могут не участвовать одновременно все фронтальные зубы верхней и нижней челюстей, в результате чего силовые взаимоотношения фронтальных зубов верхней и нижней челюстей могут быть изменены. Изменения силовых соотношений антагонирующих групп зубов как при откусывании, так и при разжевывании пищи находятся в прямой зависимости от величины куска пищи и места его расположения среди антагонирующих пар зубов. При анализе одонтопародонтограммы следует учитывать возможность процессов приспособления, вырабатываемых больными во время откусывания и разжевывания пищи. В одном случае фронтальные зубы используются для разжевывания пищи (при отсутствии жевательных зубов или их болезненности), в другом - жевательные зубы обеих или одной из сторон, главным образом премоляры, используются для откусывания пищи (при отсутствии или болезненности зубов в соответствующей области).
С помощью одонтопародонтограммы выявляется силовая диссоциация между зубными рядами и отдельными группами зубов, резервные силы пародонта каждого зуба и зубных рядов в целом, степень поражения каждого зубного ряда, определяются условия функционирования отдельных групп зубов (функциональный центр, травматический узел, атрофичный блок). Одонтопародонтограмма позволяет установить отраженный травматический узел и травматическую артикуляцию. При отраженном травматическом узле одонтопародонтограмма показывает нарушения в области жевательных зубов и поражения пародонта в одной из групп или обеих группах фронтальных зубов.
Таким образом, анализ одонтопародонтограммы по группам сохранившихся зубов с учетом их расположения, нагрузки и степени сохранности опорного аппарата создает условия для оценки имеющегося статуса, механизма его возникновения и установления прогноза. Прогноз процесса, в определенной степени обусловленный наслоением травматических факторов, неравномерностью нагрузки отдельных зубов во время жевания и неравномерностью развития болезни, является основной предпосылкой при решении вопроса об ортопедическом лечении. Использование одонтопародонтограммы позволяет прогнозировать течение патологических процессов и способствует их профилактике, обращая внимание врача на наиболее пораженные участки зубо-челюстной системы.
 IV. Восстановления гистофункциональных взаимоотношений в тканях пародонта, устранения патологической подвижности и разрушающего действия функции жевания, подключения к компенсаторному процессу неповрежденного или частично поврежденного пародонта других зубов с целью нормализации кровообращения и трофики тканей можно добиться только с помощью ортопедических методов лечения. При деформациях зубных рядов, связанных с функциональной недостаточностью пародонта, необходимо проводить комплексное лечение у пародонтолога и ортопеда ( рис. 24).
IV. Восстановления гистофункциональных взаимоотношений в тканях пародонта, устранения патологической подвижности и разрушающего действия функции жевания, подключения к компенсаторному процессу неповрежденного или частично поврежденного пародонта других зубов с целью нормализации кровообращения и трофики тканей можно добиться только с помощью ортопедических методов лечения. При деформациях зубных рядов, связанных с функциональной недостаточностью пародонта, необходимо проводить комплексное лечение у пародонтолога и ортопеда ( рис. 24).
Избирательное сошлифовывание. Показанием к применению этого метода является появление преждевременных контактов или наличие контактов только на отдельных зубах при смыкании челюстей в центральной, боковых и передних окклюзиях, а также выявление участков окклюзионной поверхности зубов, которые блокируют движения нижней челюсти в разных направлениях.
Временное шинирование. Применяют в развившейся стадии генерализованного или очагового хронического пародонтита, в период обострения, в течение всего периода комплексного лечения до момента наложения постоянного шинирующего аппарата. Временное шинирование позволяет устранить травматическое воздействие патологической подвижности и функции жевания – один из патогенетических механизмов, поддерживающих гемодинамические нарушения при пародонтите (рис 25,26).


Рис. 25. Состояние фронтальной группы зубов перед шинированием


Рис. 26. Этапы проведения шинирования
 Ортодонтическое лечение. Показаниями к лечению при очаговом и генерализованном пародонтите I и II степени являются вторичные деформации зубных рядов: тремы и диастемы, обусловленные смещением зубов; снижение окклюзионной высоты, осложненное глубоким резцовым перекрытием и дистальным смещением нижней челюсти; зубо-челюстные аномалии: глубокий прикус, прогения, сочетающаяся со снижением окклюзионной высоты, глубокий прикус и прогения, осложненные вторичной деформацией зубных рядов (рис. 27).
Ортодонтическое лечение. Показаниями к лечению при очаговом и генерализованном пародонтите I и II степени являются вторичные деформации зубных рядов: тремы и диастемы, обусловленные смещением зубов; снижение окклюзионной высоты, осложненное глубоким резцовым перекрытием и дистальным смещением нижней челюсти; зубо-челюстные аномалии: глубокий прикус, прогения, сочетающаяся со снижением окклюзионной высоты, глубокий прикус и прогения, осложненные вторичной деформацией зубных рядов (рис. 27).
Применение постоянных шинирующих аппаратов и протезов. Современные принципы ортопедического лечения пародонтитов с применением аппаратов и протезов постоянного пользования (рис. 28, 29 ) заключаются в следующем:
- привести в функциональное соответствие силу жевательных мышц и функциональную выносливость пародонта к нагрузкам;
- провести иммобилизацию группы или всех зубов зубного ряда с целью ликвидации патологической подвижности и приближения подвижности зубов к физиологическим нормам;
- равномерно распределить жевательное давление между зубами при всех циклах жевания, что позволит разгрузить зубы с наиболее пораженным пародонтом и использовать компенсаторные возможности каждого зуба и зубного ряда в целом,
- создать единство в системе зубных рядов, устранить дефекты, восстановить функцию жевания;
- предупредить перегрузку зубов;
- устранить действие на зубы с поражением пародонта I и II степени горизонтального компонента жевательного давления, а при наличии функциональной недостаточности с поражением II и III степени и вертикального компонента.
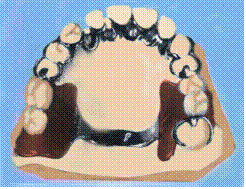
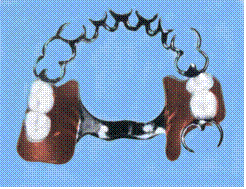
А – на модели Б – вне модели.
Рис. 28 .Каркас бюгельного протеза на верхнюю челюсть.


А – на модели . Б – вне модели.
Рис. 29. Каркас бюгельного протеза на нижнюю челюсть.
Терапевтические основы действия ортопедических методов лечения заболеваний пародонта заключаются в том, что они способствуют ликвидации воспалительных явлений, улучшению кровообращения и трофики тканей за счет устранения патологической подвижности, нормализации окклюзионных соотношений, устранения травмирующего действия жевательного давления.
Литература
1. Аболмасов Н.Г. с соавт. Ортопедическая стоматология. Учебник. Смоленск 2000 г.
2. Бушан М.Г. Клиника и лечение снижающегося прикуса: Дис. ... канд. мед наук. - Кишинев, 1964.
3. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.
4. Хватова В.А. Диагностика и лечение нарушений функциональной окклюзии Руководство. - Н.Новгород: Изд-во НГМА, 1996.
Занятие № 10
Тема занятия: "Деформация зубных рядов в результате частичного отсутствия зубов. Феномен Попова-Годона. Клиника, диагностика. лечение. Клинические разновидности (формы)".
Цель занятия: научить диагностировать клинические разновидности феномена Попова-Годона и проводить дифференциальную диагностику данной патологии. Обосновать методику выбора комплексного лечения деформации зубных рядов в зависимости от формы и подгруппы.
Контрольные вопросы
I. Клиника, патогенез, классификация деформаций зубных рядов и прикуса при частичном отсутствии зубов..
II. Дифференциальная диагностика деформаций зубных рядов.
III. Обоснование тактики ведения больных с данной патологией.
IV. Методы ортопедического лечения деформаций зубных рядов.
Содержание занятия
I. Появление дефектов зубных рядов приводит не только к нарушению морфологического единства зубных рядов, но и к сложной перестройке, возникающей вначале вблизи дефекта, а затем распространяющейся на весь зубной ряд. Внешне эта перестройка проявляется перемещением зубов, что часто приводит к нарушению окклюзионной поверхности зубных рядов, т.е. к вторичным деформациям прикуса, осложняющим клинику частичной потери зубов, затрудняя выбор и проведение ортопедического лечения.
Зубная дуга как часть зубо-челюстной системы представляет единое целое благодаря наличию межзубных контактов и альвеолярному отростку, в котором фиксированы корни зубов. Потеря одного или нескольких зубов нарушает это единство и создает новые условия для функциональной деятельности жевательного аппарата.
Причинами потери зубов чаще всего являются кариес, пародонтит, травмы, оперативное вмешательство, авитаминоз и др. Возникающая при этом клиническая картина зависит от количества утраченных зубов, локализации и протяженности дефекта, вида прикуса, состояния опорного аппарата оставшихся зубов, времени, которое прошло с момента потери зубов и общего состояния больного.
Различают две клинические формы вертикального перемещения зубов при утрате антагонистов (Л. В.Ильина-Маркосян, В. А. Пономарева). При первой форме перемещение зуба сопровождается увеличением альвеолярного отростка (зубоальвеолярное удлинение, без видимого изменения высоты клинической коронки зуба). Эта форма характерна для потери зубов в молодом возрасте.
При второй клинической форме выдвижение зуба происходит с обнажением части корня, что указывает на более позднюю стадию перестройки.
Во второй клинической форме выделяют две подгруппы:
1 подгруппа – видимое увеличение альвеолярного отростка при значительной резорбции пародонта;
2 подгруппа – увеличения альвеолярного отростка не отмечается, выявляется резорбция тканей пародонта на уровне половины и более.
 Впервые перемещения зубов описали Попов и Годон и охарактеризовали его как смещение зубов в различных направлениях после образования дефекта в зубной дуге, приводящее к деформациям окклюзионной кривой. Осложнение, развивающееся после удаления части зубов, может встречаться в любом возрасте.
Впервые перемещения зубов описали Попов и Годон и охарактеризовали его как смещение зубов в различных направлениях после образования дефекта в зубной дуге, приводящее к деформациям окклюзионной кривой. Осложнение, развивающееся после удаления части зубов, может встречаться в любом возрасте.
При дефекте, вызванном потерей основного и бокового антагонистов чаще всего наблюдается изменение положения зубов в вертикальном направлении. Зуб, лишенный антагонистов, как бы входит в дефект зубного ряда; расстояние между его окклюзионной поверхностью и альвеолярным отростком беззубого участка противоположной челюсти уменьшается, либо зубы касаются слизистой оболочки (рис. 30).
Исследования I формы деформации (без обнажения корня) показали,что, несмотря на увеличение альвеолярного отростка, видимого прибавления костного вещества нет, но происходит перегруппировка костных балочек (рис. 31).
 II. В основе наблюдавшихся в клинике вторичных деформаций лежит процесс перестройки тканей зуба и челюсти вследствие потери обычной для них функциональной нагрузки. Это является выражением приспособления зубо-челюстной системы к новым функциональным условиям. Частичную вторичную потерю зубов, осложненную феноменом Попова-Годона, следует дифференцировать:
II. В основе наблюдавшихся в клинике вторичных деформаций лежит процесс перестройки тканей зуба и челюсти вследствие потери обычной для них функциональной нагрузки. Это является выражением приспособления зубо-челюстной системы к новым функциональным условиям. Частичную вторичную потерю зубов, осложненную феноменом Попова-Годона, следует дифференцировать:
- с частичной потерей зубов, осложненной снижением окклюзионной высоты и дистальным смещением нижней челюсти;
- с частичной потерей, осложненной повышенной стираемостью твердых тканей зубов (локализованная форма, снижение окклюзионной высоты);
- с частичной потерей зубов на обеих челюстях, когда не сохранись ни одной пары антагонирующих зубов.
Для отличия феномена Попова-Годона от этих форм частичной потери и осложнений необходимо обследовать соотношение зубных рядов при положении нижней челюсти в состоянии физиологического покоя. Для этого после определения центрального соотношения челюстей диагностические модели фиксируют в артикуляторе и исследуют выраженность окклюзионной кривой как в переднем отделе, так и в области жевательных зубов, величину пространства между зубами, лишенными антагонистов, и альвеолярным от- ростком беззубого участка.
С целью дифференциальной диагностики и лечения рекомендуется применение лечебно-диагностических капп, направленных на восстановление окклюзионной высоты и нормализацию соотношения элементов височно-нижнечелюстного сустава.
Изучение диагностических моделей челюстей является одним из основных методов обследования, цель которого заключается в выявлении характера окклюзионных взаимоотношений.
Анализ диагностических моделей следует проводить до лечения, в процессе и по окончании.
Истинный феномен Попова-Годона следует отличать от ложного. При произвольном смыкании челюстей без учета высоты нижнего отдела лица создается ложное представление, что зубы, лишенные антагонистов, сместились в дефект зубного ряда противоположной челюсти.
В процессе проведения дифференциального диагноза следует помнить о возможном сочетании феномена Попова-Годона с другими заболеваниями зубо-челюстной системы. Так, в результате потери всех жевательных зубов на нижней челюсти одновременно могут развиться следующие осложнения: деформация окклюзионной кривой, снижение окклюзионной высоты и дистальное смещение нижней челюсти.
III. Рациональное протезирование невозможно без устранения окклюзионных нарушений, которые, в свою очередь, могут вызвать нарушения функции височно-нижнечелюстного сустава, жевательных мышц, нарушить движения нижней челюсти и др.
Устранение окклюзионных нарушений преследует профилактические и лечебные цели.
Профилактика заключается в предупреждении:
- функциональной перегрузки пародонта зубов;
- функциональной перегрузки ВНЧС и жевательных мышц;
- нарушения функции жевательных мышц.
Лечебные мероприятия заключаются в:
- нормализации окклюзионных отклонений;
- устранении блокирования движений нижней челюсти;
- устранении функциональной перегрузки пародонта зубов;
- нормализации функции височно-нижнечелюстного сустава;
- создании условий для изготовления рациональной конструкции протеза.
Нормализация окклюзионных взаимоотношений зубных рядов достигается:
- сошлифовыванием бугров переместившихся зубов;
- укорочением зубов, мешающих воссозданию окклюзионной плоскости, при необходимости с их депульпацией;
- восстановлением высоты нижнего отдела лица;
- наложением специальных протезов, вызывающих перестройку гипертрофированных участков альвеолярного отростка (аппаратный или ортодонтический метод);
- наложением специальных протезов, вызывающих перестройку альвеолярного отростка, с предварительной компактостеотомией (кортикомией) (аппаратно-хирургический метод);
- удалением зубов, при необходимости с резекцией (альвеолотомией) части альвеолярного отростка (хирургический метод);
- протезированием.
IV. Выбор метода определяется характером клинической картины, формой и степенью деформации, возрастом и общим состоянием организма.
Метод сошлифовывания твердых тканей. Этот метод применяют при лечении лиц старше 35-40 лет при смещении зубов за окклюзионную плоскость не более чем на половину вертикального размера зуба (зубов).
Показаниями к сошлифовыванию являются вторая форма феномена Попова-Годона и безуспешное применение метода дезокклюзии.
С целью определения степени сошлифовывания изучают диагностические модели или боковые внеротовые рентгеновские снимки, определяют, насколько сместился зуб, от чего зависит количество снимаемых с окклюзионной поверхности тканей. При необходимости производят депульпирование зубов.
После сошлифовывания недепульпированных зубов необходимо пройти курс ремотерапии. Если при сошлифовывании необходимо снять часть дентина, то одновременно рекомендуется изготовить коронку.
Метод дезокклюзии. Метод показан при первой форме феномена Попова - Годона у лиц не старше 35-40 лет . Он основан на создании прерывистого действия повышенного давления на вовлеченные в процесс зубы с помощью несъемного мостовидного протеза или съемного лечебного протеза с опорно-удерживающими кламмерами. Вторичные деформации, развившиеся в интактных зубных рядах, устраняют с помощью временных капп. При моделировании окклюзионной поверхности важно создать такие участки, которые действовали бы в направлении, необходимом для перемещения выдвинувшихся зубов.
При смещении зуба в вертикальной и горизонтальной плоскостях можно также применять ортодонтические аппараты. Лечебный аппарат представляет собой пластиночный или бюгельный протез с накусочной площадкой, антагонирующей со смещенными зубами и разобщающей прикус в остальных участках зубных рядов. При смыкании зубов, лишенных антагонистов, с накусочной площадкой высоту нижнего отдела лица устанавливают в каждом случае индивидуально, исходя из того, что щель между антагонирующими естественными зубами должна составлять не более 2 мм. Действие лечебного аппарата (разобщающей пластинки) продолжается до тех пор, пока естественные зубные ряды не вступят в контакт (рис. 32, 33).

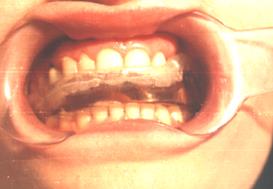
Рис. 32. Зубные ряды в положении
центральной окклюзии.
Рис. 33. Каппы в полости рта
из бесцветной пластмассы.
Первичная дезокклюзия естественных зубных рядов на 2 мм после перестройки зубо-челюстной системы не всегда обеспечивает полное выравнивание окклюзионной поверхности в области зубов, лишенных антагонистов, поэтому лечение проводят в несколько этапов. Ко второму и последующим этапам переходят после того, как аппарат перестает действовать вследствие установления контакта между всеми зубами. При этом форма окклюзионной поверхности еще недостаточно выровнена и не полностью устранено смещение зубов. Второй и последующие этапы лечения заключаются в том, что на накусочную площадку наращивают новый слой быстротвердеющей пластмассы толщиной 1-2 мм. Слой пластмассы должен обеспечить разобщение естественных зубов также не более чем на 2 мм. Окклюзионное соотношение зубов регулируют таким образом до тех пор, пока не будет полностью ликвидировано смещение зубов. После выравнивания окклюзионной поверхности дефект зубного ряда противоположной челюсти замещают протезом, конструкцию которого определяют по показаниям.
Выравнивание окклюзионной поверхности происходит вследствие перестройки костной ткани, а не за счет погружения или "вколачивания" сместившихся зубов. Об этом свидетельствует тот факт, что величина клинической коронки не изменяется, а объем альвеолярного отростка значительно уменьшается. В основе перестройки костной ткани лежит процесс перегруппировки костных балочек губчатого вещества в соответствии с направлением сил жевательного давления, а также их зональное истончение и уменьшение их количества. Атрофия происходит на фоне активного обновления костных структур, т.е. процесс костеобразования не угнетается.
Длительность лечения зависит не только от степени деформации, но и количества сместившихся зубов, состояния пародонта зубов-антагонистов и особенно от возраста пациента.
Аппаратно-хирургический метод. В случаях развития воспалительной реакции в группе сместившихся зубов и отсутствия явлений перестройки в альвеолярном отростке в течение 3-4 нед. от начала лечения показано применение и других методов лечения. К ним в первую очередь следует отнести аппаратно-хирургический. Его можно применять только при первой форме феномена Попова-Годона и при отсутствии противопоказаний к хирургическим вмешательствам. Лечение с помощью данного метода заключается в проведении частичной компактостеотомии и применении лечебного аппарата для дезокклюзии. Частичную компактостеотомию (кортикотомию) проводят под местным обезболиванием.
Хирургический метод. Удаление зубов как метод устранения деформаций применяют при второй форме феномена и значительном изменении окклюзионной плоскости, а также при выраженной подвижности зубов или наличии хронических периапикальных процессов, не поддающихся консервативному лечению.
В случае резкой гипертрофии альвеолярного отростка, когда описанные выше методы не приводят к желаемым результатам или не могут быть применены, показано удаление зубов, а также частичная резекция альвеолярного отростка или бугра верхней челюсти. Уровень резекции зависит от расположения верхнечелюстной (гайморовой) пазухи, поэтому перед операцией необходимо получить боковые рентгеновские снимки пазухи с целью определения возможного объема оперативного вмешательства.
Литература
1. Аболмасов Н.Г. с соавт. Ортопедическая стоматология. Учебник. Смоленск 2000 г.
2. Боровский Е.В., Копейкин В.П., Колосов А.А., Шаргородский А.Г. Стоматология: Руководство к практическим занятиям. - М.: Медицина, 1987.
3. Гросс М.Д., Мэтьюс Дж.Д. Нормализация окклюзии / Пер. с англ. - М.: Медицина, 1986.
4. Копейкин В.Н. Руководство по ортопедической стоматологии. - М.: "Триада Х",1998.
Занятие №11
Тема занятия: «Деформация прикуса при частичном отсутствии зубов. Клинические варианты в зависимости от вида прикуса. Патогенез дистального сдвига нижней челюсти при отсутствии жевательных зубов. Патогенез прогнатического прикуса с симптомами веерообразного расхождения фронтальных зубов верхней челюсти и глубоким резцовым перекрытием. Лицевые симптомы. Синдром Костена».
Цель занятия: научить диагностировать деформации прикуса при: прогнатическом прикусе с симптомом веерообразного расхождения фронтальных зубов и глубоким резцовым перекрытием; дистальном сдвиге нижней челюсти при отсутствии жевательных зубов. Научить тактике комплексного лечения деформаций прикуса при частичном отсутствии зубов.
Контрольные вопросы
I. Функциональные нарушения при деформации прикуса.
II. Клинические проявления отраженного травматического узла.
III. Соотношение элементов ВНЧС при дистальной окклюзии.
IV. Лечебные аппараты, применяемые при лечении больных со снижением высоты нижнего отдела лица, дистальной окклюзией, "веерообразным" расхождением передних зубов.
V. Синдром болевой дисфункции ВНЧС (синдром Костена)
Содержание занятия
I. При частичном отсутствии зубов отмечают нарушения соотношения зубных рядов, деформации прикуса, обусловленные смещениями нижней челюсти назад, вперед, снижением межальвеолярной высоты. Это может быть также связано с множественным кариесом, патологической стираемостью твердых тканей зубов, функциональной перегрузкой пародонта, врачебными ошибками.
Распространенность деформаций прикуса при частичном отсутствии зубов составляет 62%.
II. Для патогенеза деформаций при отсутствии зубов жевательной группы характерно образование отраженного травматического узла. Клинически при этом отмечают лабиальное перемещение фронтальных зубов, появление диастем и трем, возникновение воспалительных процессов в десневом крае, наличие атрофических изменений в костной ткани пародонта. При ортогнатическом виде прикуса, бипрогнатии, чрезмерном развитии верхней челюсти жевательное давление направлено перпендикулярно длинной оси фронтальных зубов. Режуще-бугорковый контакт между резцами нарушен. Зубы, перемещаясь лабиально, обуславливают выраженность прогнатии.
При внешнем осмотре (лицевые признаки) создается впечатление укороченной верхней губы, которая частично покрывает фронтальные зубы. Высота нижнего отдела лица снижена [Курляндский В.Ю., 1977].
При прогеническом прикусе лабиально перемещаются зубы нижней челюсти и возникает тот же патологический процесс (атрофия костной ткани более выражена с оральной стороны).
Ортопедическое лечение направлено на нормализацию соотношения зубных рядов в сагиттальном, вертикальном направлениях, на устранение вторичных деформаций прикуса, нормализацию межальвеолярного расстояния при дефектах зубных рядов, пародонтитах, повышенной стираемости твердых тканей зубов.
Нормализации функциональной окклюзионной нагрузки способствует избирательное пришлифовывание, в дальнейшем проводится ортодонтическое и ортопедическое лечение.
Для исправления положения передних зубов, помимо ортодонтических методов лечения (применение пластинки с вестибулярной дугой на верхнюю челюсть), можно рекомендовать депульпацию зубов и изготовление литых штифтовых вкладок с изменением оси наклона зубов. Этот метод более приемлем для пациентов старше 35 лет - при протрузии.
При уменьшении высоты окклюзии до 3 мм можно рекомендовать изготовление бюгельных протезов (парасагиттальную стабилизацию), а затем изготовление несъемных протезов (цельнолитые коронки - металлопластмассовые или металлокерамические мостовидные протезы) по показаниям - на фронтальную группу зубов.
Функционально-адаптационной перестройки зубо-челюстной системы при глубоком резцовом перекрытии с наибольшим успехом можно достичь при применении окклюзионной шины (пластмассовой каппы) на весь зубной ряд нижней челюсти или временных съемных протезов, на которых восстанавливают высоту окклюзии. При этом пластмассовую шину можно применять и у пациентов с пародонтитом легкой и средней степени тяжести, не опасаясь его обострения. Рекомендуют применять два вида окклюзионных шин - назубную и зубодесневую. Первую из них можно применять при небольших дефектах нижнего зубного ряда (1-2 зуба), вторую - при наличии больших дефектов, при этом отсутствующие естественные зубы возмещают искусственными (пластмассовыми).


А Б
Рис. 34. Зубонаддесневая разобщающая каппа. А - Общий вид зубонадесневой разобщающей каппы. Б - Каппа в полости рта
Таким образом, зубодесневая шина представляет собой временный протез, при помощи которого восстанавливают высоту окклюзии (рис. 34).
Одномоментно высота окклюзии может быть повышена не более чем на 2-2,5 мм во избежание появления дискомфорта и боли в височно-нижнечелюстном суставе и жевательных мышцах.
При необходимости через 1-1,5 мес. на жевательную поверхность шины можно наслоить быстротвердеющую пластмассу и довести высоту окклюзии до такой величины, чтобы в состоянии покоя между поверхностью шины и зубами-антагонистами оставалось свободное межокклюзионное пространство в 2-2,5 мм.
Пациенты должны пользоваться шиной в течение 2-3 мес., пока не произойдет перестройка миотатического рефлекса жевательных мышц и адаптация зубо-челюстной системы к новой высоте окклюзии.
Основными принципами ортопедического лечения пациентов с глубоким прикусом являются достижение множественного и равномерного контакта на протяжении всего зубного ряда, правильный выбор конструкции и определение количества опорных зубов.
У пациентов с глубоким прикусом и прогнатическим соотношением зубных рядов ортопедическое лечение зависит от наличия или отсутствия дистального смещения нижней челюсти.
III. Дистальное смещение нижней челюсти чаще имеет место при прогнатическом прикусе с глубоким резцовым перекрытием, осложненным дефектами и деформациями зубных рядов и повышенной стираемостью твердых тканей зубов. При наличии дистального смещения нижней челюсти проводится подготовка зубо-челюстной системы. Прежде всего необходимо провести томографию ВНЧС , уточнить диагноз дистального смещения нижней челюсти (рис 35). При его наличии на томограмме определяется сужение задней суставной щели между задней стенкой суставной впадины и головкой нижней челюсти.


А


Б
Рис. 35. Компьютерные томограммы ВНЧС А – боковой срез.
Головки мыщелков в положении центральной окклюзии;
Б – боковой срез. Головки мыщелков при максимально открытом рте.
У пациентов с дистальным смещением нижней челюсти очень часто наблюдается уменьшение межальвеолярного расстояния (рис. 36 ). Между альвеолярными отростками в области жевательных зубов верхней и нижней челюстей мало места для конструирования протезов.


Рис. 36. Зубные ряды в положении центральной окклюзии. Дистальное смещение нижней челюсти, до лечения
Рис. 37. Зубные ряды в положении центральной окклюзии. В полости рта окклюзионная каппа из бесцветной пластмассы.
Необходимо осуществить сагиттальный смещение нижней челюсти под контролем томограммы височно-нижнечелюстных суставов, а затем изготавливать ортопедические конструкции ( рис. 37).
Основным критерием при определении величины сагиттального сдвига является положение головки нижней челюсти в суставной впадине. После сагиттального сдвига она должна занимать нормальное положение в суставной ямке у основания суставного бугорка. Недопустим выход головки нижней челюсти на вершину или нижнюю половину заднего ската суставного бугорка. Сагиттальный сдвиг нижней челюсти у взрослых нацией необходимо осуществлять с большой осторожностью и в строго ограниченных пределах (1-2 мм) [Каламкаров Х.А., 1992].
IV. Чаще для сагиттального сдвига нижней челюсти при ее дистальном смещении у пациентов с глубоким прикусом и прогнатическим соотношением зубных рядов применяют окклюзионную шину на зубной ряд нижней челюсти. На жевательную поверхность шины накладывают тонкий слой быстротвердеющей пластмассы и под контролем высоты центральной окклюзии смещают нижнюю челюсть вперед на 1,5-2 мм.
При наличии дефектов зубных рядов с целью сагиттального сдвига нижней челюсти можно применить временный пластиночный протез. После адаптации к нему на его жевательную поверхность наслаивают быстротвердеющую пластмассу под контролем прикуса, а нижнюю челюсть смещают вперед на 1-2 мм.
При использовании пластмассовой шины или временного пластиночного протеза пациенты не испытывают дискомфорта при жевании или каких-либо других неудобств, чего нельзя наблюдать при пользовании пластинкой с наклонной плоскостью. Это объясняется тем, что в контакте с шиной или временным протезом находятся все зубы верхней челюсти. По той же причине не происходит функциональной травматической перегрузки пародонта передних зубов нижней челюсти и обострения пародонтита.
Срок пользования шиной или временным протезом - от 3 до 6 мес.
В процессе сагиттального сдвига нижней челюсти происходят восстановление межокклюзионной высоты, перестройка миотатических рефлексов жевательных мышц и восстановление функции височно-нижнечелюстных суставов.
V. Синонимы синдрома Костена: мышечно-суставная дисфункция; окклюзионно-артикуляционный синдром; черепно-нижнечелюстной дисфункциональный синдром; синдром болевой дисфункции ВНЧС и др.
Симптомы заболевания: боль в области ВНЧС с одной или двух сторон различной интенсивности днем и ночью, иррадиирущая в шею, затылок, висок и темя, реже - в подглазничную область. Иногда боли распространяются по ходу третьей ветви тройничного нерва.
Боль при движениях нижней челюсти, быстрая утомляемость во время жевания. Первично-хрящевой артроз без изменения структуры костных замыкательных пластинок суставных поверхностей. Хруст в одном или обоих суставах.
Изменение чувствительности кожи лица в области сустава. Эти явления связаны с присоединяющимся невритом ушно-височного нерва.
Боль, шум в ушах, чувство давления, понижение слуха.
Боли, жжение, саднение, покалывание в передних 2/3 языка.
Ощущение инородного тела на языке, сухость во рту или обилие слюны. В патологический процесс вовлечены парасимпатические чувствительные волокна тройничного нерва, иннервирующие слизистую оболочку передних 2/3 языка и преддверия полости рта.
Ограничение открывания рта за счет болезненности в области ВНЧС.
Общие симптомы: вялость, слабость, нарушение сна, подавленность.
В лечении синдрома Костена должен преобладать комплексный метод. При этом учитывают этиологию, патогенез, стадию заболевания, фоновую патологию. Обращают внимание больного на необходимость исключения стрессовых ситуаций, парафункций, приема твердой пищи. Рекомендуется проводить массаж спазмированных участков жевательных мышц, использовать физиотерапевтические методы лечения заболеваний ВНЧС.
Несомненно, важная роль в комплексе лечебных мероприятий отведена ортопедическим методам. Метод индивидуального пришлифовывания зубов предполагает коррекцию функциональной окклюзии путем сошлифовывания выявленных суперконтактов на естественных, а иногда и на искусственных зубах [Хватова В.А., 1980 и др.].
Проведению лечения должен предшествовать тщательный анализ статической и динамической функциональной окклюзии в полости рта и в артикуляторе.
Сошлифовывание вершин бугров и дна фиссур недопустимо, так как приведет к снижению высоты нижнего отдела лица. К избирательном пришлифовыванию можно приступать только после диагностики и составления плана проведения коррекции окклюзии. Показано проведение диагностического пришлифовывания на моделях челюстей.
Для восстановления высоты центральной окклюзии, нормализации положения нижней челюсти и перестройки миотатических рефлексов жевательных мышц можно, как было отмечено ранее, использовать пластмассовую каппу. При данной патологии лечение должно проводиться в два этаппа: первый – перестройка миотатического рефлекса; второй – изготовление ортопедических конструкций.
Ортодонтическое лечение проводится длительно. Необходимы регулярные посещения пациентов для его проведения и готовность преодоления трудностей в процессе лечения.
Литература
1. Аболмасов Н.Г. с соавт. Ортопедическая стоматология. Учебник. Смоленск 2000 г.
2. Бушан М.Г. Клиника и лечение снижающегося прикуса: Дис. ... канд. мед наук. - Кишинев, 1964.
3. Каламкаров К.А., Петросов Ю.А. Клиника и принципы лечения заболеваний височно-нижнечелюстного сустава // Стоматология. - 1982. - №2. - С.66-71.
4. Копейкин В.Н. Руководство по ортопедической стоматологии. - М.: "Триада Х", 1998.
5. Копепкпн В.Н. Ортопедическая стоматология: Учебник. - М.: Медицина 1988.
Занятие № 12
Тема занятия : «Аномалии зубочелюстной системы у взрослых. Специальные методы обследования больных с аномалиями. Телерентгенография черепа и ее анализ».
Цель занятия : обучить студентов специальным методам обследования больных с аномалиями зубочелюстной системы.
Контрольные вопросы :
I. Аномалии зубо-челюстной системы у взрослых. Этиология.
II. Классификации зубо-челюстных аномалий. ВОЗ; Персина.
III. Диагностика аномалий. Специальные методы обследования (антропометрические, графические, рентгенографические)
Содержание занятия
I. В клинику ортопедической стоматологии нередко обращаются больные в возрасте старше 18 лет, у которых имеются деформации зубочелюстной системы. Деформации неблагоприятно влияют на функцию жевания, дыхания, дикцию и конфигурацию лица, что травмирует психику больных. Кроме того, деформации зубочелюстной системы могут сочетаться с дефектами зубных рядов. В таких случаях, чтобы обеспечить полноценную функцию жевания и удовлетворить эстетические требования больного, возникает необходимость предварительного ортодонтического лечения, т.е. устранение имеющихся аномалий прикуса.
Чаще в повседневной практике лечение зубочелюстных деформаций не проводят, а устраняют их путем протезирования, иногда в сочетании с ортопедическим вмешательством. При этом конструкцию протеза приспосабливают к имеющемуся прикусу, хотя это не всегда отвечает функциональным и эстетическим требованиям. Показания к ортодонтическому лечению взрослых мало изучены, данные литературы по этому вопросу противоречивы.
Большинство авторов высказывается против ортодонтического лечения взрослых, считая, что после 18-20 лет, вследствие законченного роста челюстей и др. костей лицевого скелета и большой компактности костной ткани, ортодонтические мероприятия оказываются недостаточно эффективными и результаты лечения могут быть ненадежными. Предполагают устранять зубочелюстные деформации у взрослых путем протетических или хирургических мероприятий.
В литературе имеются указания отдельных авторов на возможность и целесообразность ортодонтического лечения взрослых с применением различных аппаратов (В.Ю. Курляндский, В.А. Пономарева, И.И. Ужумецкене, Герлах и др.).
Частота зубочелюстных аномалий у взрослых составляет в среднем 30%. У большинства из них выявлены аномалии зубных рядов (54%), аномалии прикуса составляют 46%.
Вопросы о возможности проведения ортодонтического лечения решаются с учетом возраста пациента, вида зубочелюстно-лицевых нарушений, их выраженности и сочетания с общими нарушениями организма.
У взрослых могут быть устранены аномалии положения зубов, некоторые нарушения формы зубных дуг и смещения нижней челюсти. Наибольший успех у взрослых достигается при применении комплекса лечебных мероприятий, разновидность и объем которых подбирается индивидуально. Они включают:
1) психотерапевтическую подготовку больного;
2) лечебную гимнастику и массаж;
3) ортодонтическое лечение с помощью съемных, несъемных и комбинированных механически действующих и функционально-направляющих ортодонтических конструкций и аппаратов;
4) терапевтическое лечение заболеваний зубов, пародонта, слизистой оболочки полости рта;
5) хирургические вмешательства: удаление по ортодонтическим показаниям отдельных зубов; пластика укороченной уздечки языка, перемещение места прикрепления уздечек губ, компактоостеотомия; пластические и реконструктивные операции на окружающих зубные ряды мягких тканях, а также на челюстях, небе и лицевом скелете, обеспечивающие контакты между зубными рядами или уменьшающие, а иногда и устраняющие функциональные и эстетические нарушения в зубочелюстно-лицевой области;
6) физиотерапевтическое лечение: вибровакуумная терапия, электрофорез лекарственных средств, электростимуляция;
7) ортопедическое лечение, обеспечивающее ретенцию результатов ортодонтического лечения, оптимальную высоту нижнего отдела лица, замещение дефектов зубов и зубных рядов.
II. В ортодонтии диагноз устанавливают на основании опроса больного и осмотра его внешности, полости рта, состояния зубов, зубных рядов и прикуса. В ряде случаев изучают модели челюстей, маски лица, а также применяют специальные методы исследования:
- краниометрические;
- антропометрические;
- графические;
- рентгенологические.
Краниометрические методы исследования основаны на закономерностях строения лицевого и мозгового черепа, пропорциональности соотношения разных отделов головы и отношении их к плоскостям: срединно-сагиттальной, ухо-глазничной (франкфуртской) и фронтальной. Срединно-сагиттальная плоскость проходит между центральными резцами, через шов твердого неба и делит лицо на две половины. Франкфуртская (ухо-глазничная– проходит через нижнюю точку костного края орбиты и верхний край слухового отверстия. Фронтальная плоскость проходит через орбитальные точки перпендикулярно ухо-глазничной плоскости.
По отношению к срединно-сагиттальной и фронтальной плоскостям можно судить об асимметрии лица и аномалиях зубочелюстной системы.
Антропометрические исследования проводят на верхней челюсти, неподвижно соединенной с др. костями черепа. Данные, относящиеся к нижней челюсти, получают при сопоставлении ее с верхней челюстью. Диагностические модели челюстей изучают и измеряют в трех взаимно перпендикулярных направлениях – трансверзальном, сагиттальном и вертикальном.
В трансверзальном направлении определяют ширину зубных рядов методом Пона с поправкой Линдера и Харта и методом Снагиной.
Пон (Франция) установил зависимость между суммой ширины коронок верхних резцов и шириной зубных рядов в области премоляров и моляров. Этот метод позволяет определить индивидуальную норму ширины зубных дуг.
Пон вывел премолярный и молярный индексы:
премолярный индекс = ширина верхних резцов*100 = 80
расстояние между премолярами
молярный индекс = ширина верхних резцов*100 = 64
расстояние между молярами
Для установления ширины зубных рядов между премолярами и молярами пользуются вычислением:
сумма поперечных размеров 4 резцов*100 = расстояние между премолярами
80
сумма поперечных размеров 4 резцов*100 = расстояние между молярами
64
Референтные точки:
на  - середина межбугровой фиссуры;
- середина межбугровой фиссуры;
на  - переднее углубление межбугровой фиссуры;
- переднее углубление межбугровой фиссуры;
на  - контактная точка между премолярами;
- контактная точка между премолярами;
на  - вершина заднего щечного бугра или вершина среднего щечного бугра и пятибугорковых моляров.
- вершина заднего щечного бугра или вершина среднего щечного бугра и пятибугорковых моляров.
Для практических целей Пон составил таблицу расстояний между премолярами и молярами при различной ширине четырех резцов верхней челюсти. Аналогично таблице Пона, Линдер и Харт составили таблицу, применяя др. средние величины (премолярный индекс – 85, молярный – 65).
III. Н.Г. Снагиной (1965) установлена зависимость между шириной зубной дуги и суммой ширины мезио-дистальных диаметров 12 зубов, так как наблюдения показали, что ширина зубного ряда в большей степени зависит от суммы ширины всех зубов.
Процентное отношение, или величину зубной дуги Н.Г. Снагина определяла по формулам:
1) 
2) 
где b1 – ширина зубной дуги в области первых премоляров;
d – мезио-дистальный диаметр зуба;
b2 – ширина зубной дуги в области первых моляров.
По данным автора, сумма мезио-дистальных диаметров 12 зубов может колебаться на верхней челюсти от 97 до 85 мм (средние 92.10 < 93,18 < 94,33 мм), на нижней челюсти от 89 до 77 мм. Максимальная ширина верхней зубной дуги 45.5 мм, нижней – 38 мм; минимальная ширина на верхней челюсти 38 мм, на нижней – 30 мм.
IV. В сагиттальном направлении изучают клинику переднего отрезка верхней зубной дуги по методу Коркхауза. Он установил определенную взаимосвязь суммы поперечных размеров резцов и длины переднего отрезка верхней зубной дуги, которая обозначается расстоянием между лабиальной поверхностью верхних центральных резцов и линией, проходящей через измерительные точки по Пону, в области первых премоляров. Данные измерений по Коркхаузу представлены в таблице. Они могут быть использованы для установления длины переднего отрезка нижней зубной дуги, но уменьшенные на 2-3 мм соответственно толщине верхних резцов. Пользоваться этими размерами без поправки можно только при прямом прикусе.
V. Диаграмма Хаулея Гербера Гербста основана на антропометрической зависимости величины и формы зубной дуги от поперечных размеров фронтальных зубов верхней челюсти. Согласно этой зависимости устанавливается, что губная поверхность группы фронтальных зубов верхней челюсти является отрезком круга, жевательные зубы продолжают его, располагаясь эллиптически.
Для построения диаграммы суммируют ширину трех зубов верхней челюсти – центрального и бокового резцов и клыка, что составляет радиус АВ (рис. 38). Из точки В описывают круг, после чего радиусом АВ из точки А отсекают с одной и другой стороны отрезки дуг АС и АД. Дуга САД представляет собой кривую расположения шести передних зубов.
Для определения расположения жевательных зубов описывают вспомогательный круг. Радиус вспомогательного круга находят следующим образом: из точки Е диаметра АЕ проводят прямые через точки С и Д до пересечения с касательной к окружности в точке А. Сторона полученного равностороннего треугольника EFG является искомым радиусом для построения вспомогательной окружности. На продолжении диаметра АЕ откладывают радиус АО, равный стороне равностороннего треугольника ЕFG, и описывают вспомогательный круг. Из точки М диаметра АМ откладывают радиусом АО точки J и Н. Соединив точку Н с точкой С и точку J с точкой Д, получают кривую НСАДJ, которая является кривой всей зубной дуги. На отрезках НС и ДJ должны располагаться жевательные зубы.

Рис. 38. Диаграмма Хаулея Гербста
Гербст дополнил диаграмму Хаулея, заменив боковые прямые ветви дугами CN и ДР. Центрами для этих дуг являются точки L и К, лежащие на диаметре, перпендикулярном диаметру АМ. Дугу СN описывают радиусом LС, а дугу ДР радиусом КД. Дуга Гербста NCАДР имеет закругленные боковые ветви. Для определения отклонений в расположении зубов и зубной дуги в целом рекомендуется диаграмму накладывать на зубной ряд.
Для определения формы зубного ряда модель накладывают на чертеж так, чтобы ее средняя линия, проходящая по небному шву, совпадала с диаметром АМ, а стороны равностороннего треугольника FEG проходили между клыками и премолярами. Затем тонко заточенным карандашом обводят контур зубного ряда и сравнивают имеющуюся форму с кривой диаграммы.
VI. Для изучения строения черепа и лицевого скелета, расположения челюстей и соотношения мягких тканей с лицевым скелетом применяется телерентгенография (ТРГ). Рентгеновский снимок делают на расстоянии 1,5 м от пациента, время экспозиции 0,1-0,2 сек. На ТРГ получают изображение головы в истинную величину. Делают профильные снимки, как наиболее информативные. Для правильной фиксации головы применяют краниостат. На ТРГ получают изображение челюстно-лицевого скелета и контуров мягких тканей. Для их более четкого изображения на лицо по средней линии наносят пасту бария сульфата.
На ТРГ проводят исследования:
1) краниометрические – изучают строение черепа и положение в нем челюстей; цель этих измерений – изучить отношение челюстей к черепу;
2) гнатометрические – изучают соотношение отдельных частей челюстей; цель измерений – уточнить клинический диагноз;
3) профилометрические – изучают степень влияния кранио- и гнатометрических соотношений на форму профиля лица.
Для анализа ТРГ (по методу Шварца) отмечают след. точки и плоскости (рис. 39):
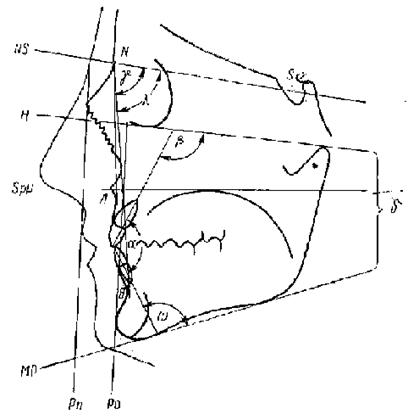
Рис. 39. Основные линии для изучения ТРГ (по Шварцу)
Se (селле турцика) – середину турецкого седла;
N (назион) – костная точка лобно-носового шва;
Nк (назион кожная) – точка пересечения линии SN с контуром кожи;
NSe – плоскость переднего отдела основания черепа;
Pn – носовая вертикальная плоскость (перпендикуляр к Nse из Nк);
Р0 – орбитальная вертикаль;
А – субспинальная точка, расположенная в углублении на передней стенке апикального базиса верхней челюсти;
Н – франкфуртская горизонталь (идет параллельно плоскости NSe): соединяет глазную и ушную точки;
G0 – гонион – наиболее выстоящая точка нижней челюсти у ее угла;
Ме – ментон – наиболее нижняя точка подбородка;
Sn – подносовая складка;
рд –точка подбородка.
При соединении точек G0 и Ме получают плоскость МТ1; МТ2 – касательная к ветви нижней челюсти.
SNA – вершина передней носовой ости (spina nasalis anterior);
SNP – задняя носовая часть (spina nasalis posterior);
SpP – эта плоскость делит череп на краниальную и гнатическую часть;
OcP – окклюзионная плоскость.
При соединении антропометрических точек образуются плоскости и углы, которые подлежат исследованию и измерению.
При пересечении плоскостей NSe и NA образуется угол F (лицевой). В норме - 85°. Угол F характеризует позицию верхней челюсти относительно плоскости переднего отдела основания черепа. Если угол уменьшен, значит верхняя челюсть находится в задней позиции (т.е. ретропозиции); если угол увеличен, то верхняя челюсть находится в передней позиции.
При пересечении Nк с SpP образуется угол J (инклинационный). Его средняя величина 85°. Это угол наклона. Он характеризует наклон верхней челюсти к плоскости переднего отдела основания черепа. Если угол увеличен, значит челюсть наклонена кпереди, если угол уменьшен, значит челюсть наклонена кзади. Варианты позиции и инклинации (наклона) образуют девять типов лица при ортогнатическом прикусе.
Плоскость переднего отдела основания черепа NSe в среднем 60-70 мм. Величина этой плоскости является стабильным ориентиром. По отношению к ней определяют размер плоскости основания нижней челюсти. В норме MT1 равен NSe + 3 мм. Длина верхней челюсти SpP равняется 2/3 длины нижней. Существует зависимость плоскости основания нижней челюсти и вертикальной ветви нижней челюсти (МТ2 : МТ1 = 5 : 7, т.е. длина ветви равна 5/7 длины тела)
Определение истинной и искомой длины челюстей помогает определить патологию, ее величину и выбрать наиболее эффективный метод лечения.
По ТРГ изучают и челюстное профильное поле, оно не должно быть более 15 мм; в нем должны располагаться верхняя губа, нижняя губа и подбородок. Челюстное профильное поле находится между перпендикулярами, опущенными из точек Nк (носовой перпендикуляр Pn) и О (орбитальный перпендикуляр Р0).
Профиль мягких тканей определяется по профильному углу Т. Он образуется носовой линией Рn и линией, соединяющей выступающую точку подбородка с носовой точкой sn. В норме угол Т равен 10°. Профиль лица, имеющий такой угол является полноценным в эстетическом отношении. Увеличение его или уменьшение неблагоприятно сказываются на профиле лица.
Изучение ТРГ дает возможность определить каким должен быть в норме профиль лица в соответствии со строением черепа. Можно точно установить локализацию аномалийного участка гнатической части черепа и поставить правильный диагноз, разработать план лечения.
Литература
1. Александрова Ю.М., Дорошенко С.И., Криштаб С.И. Метод телерентгенографии (методическое письмо). Киев, 1968.
2. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология. М., 1984.
3. Евдокимов А.И., Ильина-Маркосян Л.В. Руководство по ортопедической стоматологии. М., 1974.
4. Копейкин В.Н. Руководство по ортопедической стоматологии. М., 1993.
5. Курляндский В.Ю. Зубочелюстные аномалии у детей. М., 1957.
6. Персин Л.С. Ортодонтия. Диагностика, виды зубочелюстных аномалий: учебник для вузов. – М.: Изд-во «Ортодент-инфо», 1996. – 273 с.: ил.
7. Ужумецкене И.И. Ортодонтическое лечение взрослых перед протезированием. М., 1965.
8. Руководство по ортодонтии /Под ред. Ф.Я. Хорошилкиной. – М.: Медицина, 1999. – 800 с.: ил.
9. Ужумецкене И.И. Методы исследования в ортодонтии. М., 1970.
10. Хорошилкина Ф.Я. Телерентгенография в ортодонтии. М., 1976.
11. Щербаков А.С. Аномалии прикуса у взрослых. М., 1987.
Занятие № 13
Тема занятия : «Аномалии формы, количества и положения зубов. Клинические формы. Этиология. Патогенез. Клиника. Диагностика. Методы ортодонтического, ортопедического и хирургического лечения».
Цель занятия : ознакомить студентов с основными видами аномалий отдельных зубов. Изучить с помощью диагностических моделей, фантомов, аппаратов диагностику и методы лечения аномалий положения, формы и количества отдельных зубов.
Контрольные вопросы :
I. Классификация.
II. Этиология, патогенез, клиника, диагностика, методы лечения.
III. Диастема. Этиология, клинические формы, диагностика, лечение.
Содержание
I. Аномалии формы, количества и положения зубов составляют 39%.
Они вызывают функциональные и эстетические нарушения зубочелюстной системы.
1. Аномалии формы зуба (шиповидные зубы, зубы Гетчинсона, Фурнье).
2. Аномалии структуры твердых тканей зуба (гипоплазия, гиперплазия, флюороз).
3. Аномалии цвета зуба (тетрациклиновые зубы).
4. Аномалии размера зуба (высоты, ширины, толщины):
- макродентия
- микродентия
5. Аномалии количества зубов:
- гиперодонтия (при наличии сверхкомплектных зубов)
- гиподонтия (адентия зубов – полная или частичная)
6. Аномалии прорезывания зубов:
- раннее прорезывание
- задержка прорезывания (ретенция)
7. Аномалии положения зубов (в одном, двух, трех направлениях):
- вестибулярное
- оральное
- мезиальное
- дистальное
- супраположение
- инфраположение
- поворот по оси (тортоаномалия)
- транспозиция
II. Этиология аномалии формы зубов не выяснена. Полагают, что это патология развития зачатков зубов. При наличии зубов аномалийной формы, если они нарушают внешний вид пациента, проводят ортопедическое лечение коронками из фарфора, металлокерамики или пластмассы.
К аномалиям величины зубов относят гигантские зубы (10 и более мм). Причина их возникновения – патология развития зачатков зубов. Может быть сращение корней, слияние зачатков соседних зубов, сращение двух зубов (нормального и сверхкомплектного). При этом может быть слияние коронковой и корневой пульпы или же обнаруживаются изолированные корневая и коронковая пульпа. Гигантскими обычно бывают центральные резцы на верхней челюсти. Если эти зубы нарушают эстетику – их удаляют. Если пациент не предъявляет жалоб на величину коронки зуба, то зуб оставляют. Если зубы-гиганты занимают много места и неправильно располагаются в зубном ряду, то следует расширить зубной ряд ортодонтическим аппаратом или удалить какие-то зубы (чаще премоляры) с последующим перемещением центральных резцов аппаратом механического действия.
Аномалии количества зубов. Причинами адентии могут быть нарушение минерального обмена во внутриутробном периоде и после рождения ребенка из-за болезней в раннем детском возрасте; имеет значение наследственность, нарушение развития эктодермы, остеомиелиты челюстей, ведущие к гибели зубных зачатков.
Чаще встречается адентия верхних боковых резцов и нижних вторых премоляров. При этом между зубами наблюдаются промежутки. При адентии постоянных зубов задерживается рассасывание корней молочных зубов и они долго сохраняются, оставаясь устойчивыми. Удаляют эти зубы лишь по строгим показаниям. При полной и множественной частичной адентии отмечается нарушение внешнего вида и речи.
Диагноз адентии ставят на основании данных клинического обследования, подтвержденных рентгенограммами челюстей.
При полной адентии в любом возрасте показано протезирование. В случае частичной адентии с наличием диастемы, трем лечение сводится к сближению отдельных зубов аппаратами механического действия и последующему протезированию.
Ретенция – задержка прорезывания зубов. Чаще всего наблюдается ретенция постоянных зубов: верхних клыков, вторых премоляров и зубов мудрости. Ретенированные зубы могут вызывать неправильное положение соседних зубов (наклон, образование трем).
Причиной ретенции являются общие заболевания организма, преждевременное удаление молочных зубов, травмы, наследственность, неправильное или глубокое расположение зачатков зубов, механические препятствия (задержавшиеся молочные зубы). Ретенция зубов диагностируется по рентгенограммам.
При горизонтальном расположении ретенированных зубов ортодонтическое лечение не проводится. Такие зубы остаются в челюсти, если они не беспокоят больного. Если они располагаются правильно в челюсти, то рекомендуют массаж данной области (при наличии места для них). Могут быть выведены и установлены в зубной ряд отвесно стоящие ретенированные зубы после удаления оставшихся молочных зубов, хирургического обнажения коронки в сочетании с массажем данной области или ортодонтической аппаратурой (коронки с крючками и резиновой тягой к пластинке с крючками).
К аномалиям числа зубов относится увеличение их количества – гипердентия. Сверхкомплектные зубы чаще наблюдаются в постоянном прикусе (это резцы, клыки, премоляры, моляры). Обычно имеют аномалийную форму и располагаются на верхней челюсти между центральными резцами. Они могут быть ретенированными и обнаруживаются при рентгенологическом исследовании.
Причиной появления сверхкомплектных зубов является расщепление эмбриональной зубной пластинки на большее, чем обычно, количество зубных зачатков. Кроме того, их происхождение связывают с явлениями атавизма и наследственностью.
Если сверхкомплектные зубы нарушают правильность построения зубных рядов, то их удаляют. Если сверхкомплектные зубы не нарушают эстетических норм и формы зубного ряда, то такие зубы оставляют.
К аномалиям структуры твердых тканей зубов относятся гипоплазия, гиперплазия эмали и флюороз.
Гипоплазия эмали является результатом обменного нарушения в организме, проявляется нарушением строения дентина, пульпы и часто сочетается с аномалиями прикуса (открытый прикус, прогения). Различают гипоплазию твердых тканей зубов: системную (формируется на всех зубах одновременно); очаговую (поражено несколько рядом стоящих зубов) и местную (одиночного зуба).
Флюороз – хроническая болезнь, обусловленная избыточным поступлением в организм фтора, например, при его содержании в питьевой воде более 1,5 мг/л. Нарушение минерального обмена проявляется в форме пигментации, крапчатости эмали, мелоподобных пятен, которые при прогрессировании процесса приобретают темно-коричневую окраску.
Гиперплазия эмали встречается редко и клинически проявляется в виде эмалевых капель, располагающихся в области шейки зуба. Эмалевые капли представляют собой участок гиперплазии дентина, покрытой эмалью.
При аномалиях структуры твердых тканей зубов, если значительно выражена патология и нарушается внешний вид больного, рекомендуют протезирование эстетическими коронками.
Аномалии положения зубов – это аномалии 1 класса по Энглю, когда соотношение 6х зубов правильное, а аномалия находится в переднем отделе.
Эти аномалии рассматривают в трех плоскостях:
в сагиттальном направлении – пропозиция и ретропозиция передних зубов;
дисто- и мезиопозиция боковых зубов;
в вертикальном направлении – супра- и инфрапозиция;
в трансверзальном направлении – диастема.
Тортопозиция – поворот зуба вокруг продольной оси.
Транспозиция – обмен местами рядом расположенных зубов.
Лечение неправильного положения зубов зависит от наличия места в зубном ряду. Место для перемещаемых зубов создается:
1) увеличением размера альвеолярного отростка или отдельного участка челюсти путем расширения челюсти;
2) удалением отдельных зубов.
Показания к выбору метода лечения зависят:
1) от возраста больного;
2) вида деформации;
3) от клинических условий.
Пропозиция или смещение передних зубов кнаружи от зубного ряда приводит к удлинению переднего отрезка зубной дуги, появлению трем между зубами, несмыканию губ, функциональным и эстетическим нарушениям. Причина: аномалийное положение зачатков зубов, вредные привычки, затрудненное носовое дыхание, травма, опухоли. С целью устранения протрузии отдельных передних зубов применяют съемные и несъемные ортодонтические аппараты. Съемные аппараты – пластинки с вестибулярной ретрузионной дугой, крючками в области первых премоляров и резиновыми кольцами. Из несъемных аппаратов чаще применяют аппарат Энгля (скользящую дугу Энгля), аппарат Эйнсворта.
После исправления вестибулярного положения зубов требуется длительная ретенция.
Ретропозиция передних зубов – наклон зубов кнутри от зубного ряда. Чаще наблюдается ретропозиция центральных и боковых постоянных резцов верхней челюсти. При этом зубная дуга приобретает трапециевидную форму, что приводит к укорочению ее переднего отрезка, тесному расположению резцов, заболеваниям пародонта, западению губы, нарушению дикции.
Этиология: неправильное положение зачатков зубов верхней челюсти, задержавшиеся молочные зубы, вспомогательные заболевания челюстей, их травма, расширение твердого неба.
Методы лечения зависят от расположения верхних и нижних передних зубов, степени стертости зубов, глубины резцового перекрытия, наличия места в зубном ряду.
При незначительном обратном резцовом перекрытии, при открытом или прямом прикусе для устранения ретропозиции передних зубов применяют съемные пластиночные аппараты с протрагирующими пружинами, винтами и секторальным распилом. По показаниям прикус разобщают с помощью окклюзионных накладок на боковые зубы. Из несъемных аппаратов используют аппарат Энгля, Эджуайз-технику.
В случае глубокого резцового перекрытия используют аппарат Брюкля, каппы Шварца, Бынина, а также направляющую коронку Катца с вестибулярной наклонной плоскостью. Если больной не соглашается на ортодонтическое лечение, то устраняют аномалию с помощью ортопедического лечения.
При достижении достаточного перекрытия после лечения ретенционные аппараты не применяются (ретенцию создают зубы-антагонисты). При отсутствии перекрытия изготавливают базисную пластинку с плотным прилеганием пластмассы к небной поверхности перемещаемых зубов.
Мезиопозиция боковых зубов – наклон или корпусное смещение зубов по зубной дуге кпереди. При этом наблюдается тесное расположение передних зубов, наслоение их друг на друга, поворот вокруг продольной оси. Вытеснение отдельных зубов из зубной дуги обусловливает заболевание пародонта, эстетические нарушения.
С целью лечения аномалии используют разные методы: удаление отдельных зубов (чаще первых премоляров, реже отдельных передних зубов), расширение зубных рядов, латеральное перемещение резцов и дистальное – боковых. Для этого применяют съемные пластинки с пружинами, кламмерами, винтами. Можно применить несъемный аппарат Поздняковой, Энгля
Дистопозиция боковых зубов –дистальный наклон или корпусное смещение по зубной дуге. Перемещение зубов мезиально проводят применением съемных пластиночных аппаратов с накусочной площадкой на переднем участке, пружинами, кламмерами и давлением на зубы, подлежащие перемещению.
Перемещают мезиально- или дистально находящиеся зубы в случае, когда это диктуется функциональными и эстетическими соображениями, или необходимостью создать место для протеза.
Супра- и инфрапозицию зубов, т.е. их аномалийное расположение в вертикальном направлении, определяют по отношению к окклюзионной плоскости.
Супрапозиция зубов верхней челюсти, инфрапозиция зубов нижней челюсти – одна из разновидностей такой аномалии. Зубы, не достигающие окклюзионной плоскости на верхней челюсти, находятся в супрапозиции (чаще резцы и клыки), на нижней – в инфрапозиции, что приводит к открытому прикусу. После создания места в зубном ряду на зубах, подлежащих перемещению, укрепляют коронку или кольцо с крючком, штангой и обеспечивают зубоальвеолярное удлинение с помощью съемного пластиночного аппарата с пружиной и резиновой тяги, или несъемных аппаратов – Энгля, Эджуайз-техники.
Инфрапозиция зубов верхней челюсти, суперпозиция нижней челюсти – передние зубы верхней и нижней челюсти пересекают окклюзионную плоскость, глубина резцового перекрытия превышает норму (глубокое перекрытие). С целью зубоальвеолярного укорочения применяют аппараты, усиливающие давление в вертикальном направлении на неправильно расположенный зуб: пластинка с пружинами или металлической лентой, опирающейся на режущий край перемещаемого зуба; крючки, перекрывающие режущий край, припаянные к кольцу на перемещаемом зубе; эффективна также пластинка с накусочной площадкой (для противоположной челюсти).
Тортопозиция – поворот зубов вокруг продольной оси. Чаще это наблюдается у резцов и клыков. Поворот зубов может быть от нескольких градусов до 180°. Причина: недостаток места в зубном ряду, неправильное положение зачатка зуба, сверхкомплектные зубы.
Для установления повернутого по оси зуба в правильное положение используют съемные или несъемные ортодонтические аппараты, создающие противодействующие силы. В съемных пластиночных аппаратах с этой целью устанавливают вестибулярную ретракционную дугу и лингвальную протракционную пружину. При наличии плотного контакта перемещаемого зуба с антагонистами предусматривается разобщение прикуса с помощью накусочной площадки. На перемещаемом зубе фиксируют кольцо с крючками, припаянными соответственно с вестибулярной и оральной сторон. Зуб поворачивают с помощью резиновой тяги. Из несъемных аппаратов чаще применяют аппарат Энгля в сочетании с кольцом на перемещаемый зуб. При этом используют резиновую тягу.
Под воздействием ортодонтических аппаратов происходит натяжение волокон периодонта и межзубных связок, стремящихся к сокращению и возвращению зуба в прежнюю позицию. Поэтому закрепление результатов лечения достигается продолжительной ретенцией перемещенного зуба (до 2 лет). Преждевременное снятие ретенционного аппарата может быть причиной рецидива аномалии.
Проведение компактоостеотомии в области перемещаемого зуба перед ортодонтическим лечение обеспечивает перемещение зуба в течение 2-3 месяцев.
Транспозиция зубов – обмен местами рядом расположенных зубов (например, расположение клыка на месте первого премоляра). Причина: атипичное положение зачатков, травма. Лечение проводят в зависимости от функциональных и эстетических нарушений, а также от возможности достижения положительных результатов. Планировать лечение следует после обследования больного и изучения рентгенограмм неправильно расположенных зубов. Выбор способа лечения (удаление или перемещение отдельных зубов) зависит от топографии и степени смещения зуба и наклона его корней. Зубы, расположенные вне зубного ряда и повернутые по оси, чаще всего удаляют. При дистальной транспозиции клыка и наличии пространства в зубной дуге впереди первого премоляра можно переместить премоляр мезиально, а клык – установить между премолярами. Такой способ лечения эффективен при мезиальном наклоне корня первого премоляра в возрасте до 40 лет. Для лечения применяют съемные пластинки с пружинами и несъемные аппараты Энгля, Бегг-технику.
Ортопедическое лечение заключается в изменении анатомической формы коронок зубов путем протезирования.
III. Диастема – промежуток между центральными резцами, образовавшийся в результате латерального смещения обоих резцов или одного из них, или осевого поворота. Различают диастему симметричную и асимметричную. По этиологии выделяют диастему истинную (вследствие низкого прикрепления уздечки верхней губы и широкой межзубной перегородки) и ложную (вследствие адентии или ретенции боковых резцов, или их осевого поворота, а также при наличии сверхкомплектных зубов или опухолей между центральными резцами – киста, эпулид). В возникновении диастемы играет роль несоответствие размеров зубов к зубной дуге, чрезмерные размеры верхней челюсти или ее фронтального участка.
В зависимости от осевого наклона центральных резцов различают три клинические разновидности диастемы.
1) Параллельное расположение центральных резцов (латеральное отклонение коронок центральных резцов при правильном расположении верхушек их корней). Этот вид диастемы возникает под влиянием механических факторов. Диастему устраняют с помощью съемных или несъемных аппаратов с механически действующими приспособлениями для двустороннего или одностороннего медиального наклона резцов. Из съемных аппаратов используют разные пластинки: с рукообразными пружинами (по Калвелису), с фасонной вестибулярной дугой (с центральной петлей), проходящей между боковыми и центральными резцами. Из несъемных конструкций применяют аппарат Коркхауза – кольца или коронки для центральных резцов с вертикальными штангами, припаянными ближе к их медиальной поверхности, и резиновой тяги.
2) Второй вид диастемы связан с корпусным и латеральным смещением резцов (возникает в результате низкого прикрепления уздечки верхней губы). Она часто передается по наследству и называется истинной диастемой.
3) Латеральное отклонение коронок центральных резцов и медиальное смещение их корней. Диастема имеет вид треугольника вершиной кверху.
Медиальный наклон коронок центральных резцов и латеральное отклонение их корней. Диастема в виде треугольника вершиной книзу.
Лечение диастемы следует начинать после рентгенографии области центральных резцов с целью выявления ретенированных и сверхкомплектных зубов, и опухолей.
В зависимости от клинического вида диастемы в аппарате Коркхауза меняется расположение резинового кольца: при латеральном отклонении коронок кольцо надевают на нижние концы штанг, и наоборот. При асимметричной диастеме перемещают только один зуб. Для этого изготавливают одну коронку с вертикальной штангой на перемещаемый зуб и две спаянные коронки или каппы с крючком на два зуба с противоположной стороны. Между ними создают резиновую тягу.
К вспомогательным оперативным вмешательствам при лечении диастемы относят удаление сверхкомплектных зубов, расположенных между центральными резцами, перемещение уздечки верхней губы, нарушение костной перегородки между лунками центральных резцов.
Резко выраженная диастема может быть устранена после компактоостеотомии в области зубов, подлежащих перемещению, и последующего применения ортодонтических аппаратов. такой сочетанный метод лечения показан при наличии широкой диастемы. При наличии промежутка между центральными резцами более 7 мм в сочетании с множественной адентией или потерей зубов показано ортопедическое лечение.
В тех случаях, когда после устранения диастемы боковые резцы устанавливаются вплотную к центральным – рецидивов аномалии не наблюдается. При адентии боковых резцов или ранней их потере, после исправления положения центральных резцов, отсутствующие боковые резцы замещают искусственными.
Литература
1. Гаврилов Е.И., Щербаков А.С. Ортопедическая стоматология. М., 1984.
2. Копейкин В.Н. Руководство по ортопедической стоматологии. М., 1993.
3. Персин Л.С. Ортодонтия. Диагностика, виды зубочелюстных аномалий: учебник для вузов. – М.: Изд-во «Ортодент-инфо», 1996. – 273 с.: ил.
4. Руководство по ортодонтии /Под ред. Ф.Я. Хорошилкиной. – М.: Медицина, 1999. – 800 с.: ил. (С. 376 – 400).
5. Ужумецкене И.И. Ортопедическое лечение взрослых перед протезированием. М., 1965.
6. Щербаков А.С. Аномалии прикуса у взрослых. М., 1987.
Занятие № 14
Тема занятия: «Аномалии зубных рядов у взрослых».
Цель занятия: ознакомить студентов с аномалиями зубных рядов, изучить с помощью диагностических моделей, фантомов, аппаратов диагностику и методы лечения аномалий зубных рядов в сочетании с патологией твердых тканей зубов и их частичном отсутствии.
Контрольные вопросы:
I. Этиология. Патогенез аномалии зубных рядов.
II. Диагностика. Клинические формы.
III. Профилактика и методы лечения.
IV. Аномалии зубных рядов в сочетании с патологией твердых тканей зубов и их частичном отсутствии.
Содержание занятия
I. Аномалии зубных рядов по отношению к трем взаимно перпендикулярным плоскостям:
а) в трансверзальном направлении – сужение и расширение зубных дуг;
б) в сагиттальном – удлинение и укорочение зубных дуг;
в) в вертикальном - зубоальвеолярное укорочение и удлинение в отдельных сегментах зубных дуг.
Сужение зубных дуг (эндопозиция группы боковых зубов) – часто встречающаяся аномалия. Она характеризуется изменением формы зубных дуг в результате уменьшения расстояния между срединной плоскостью и латерально расположенными от нее зубами.
Раннее разрушение зубов вследствие кариозного процесса и их потеря способствуют перемещению боковых зубов в мезиальном направлении, т.е. в сторону более узкой части зубной дуги. Различают сужение: зубной дуги, альвеолярной, базальной и сочетанные формы.

Рис. 40. Деформации формы зубных рядов.
Деформация формы зубных рядов может быть разнообразной (рис. 40):
а) уплощённая
б) вытянутая
в) седловидная
г) треугольная
д) трапециевидная
е) асимметричная
Сужение может быть односторонним или двусторонним, симметричным или асимметричным, на одной или обеих челюстях; без нарушения смыкания зубных рядов или с нарушением.
Различают сужение зубной дуги: с протрузией передних зубов (без трем); с протрузией и скученным расположением передних зубов; с протрузией передних зубов и тремами.
Чаще наблюдают тесное расположение передних зубов, повороты отдельных зубов по оси, вытеснение одного или нескольких зубов из зубного ряда в вестибулярном или оральном направлении, ретенцию отдельных зубов.
Уточняют ширину зубной дуги в области премоляров и моляров (по Пону, Снагиной). Сравнение полученных данных с индивидуальной нормой позволяет определить выраженность сужения и выбрать метод лечения. При этом учитывают:
1) соотношение боковых зубов (нейтральное, дистальное, мезиальное);
2) сужение дуги (зубной, альвеолярной, базальной);
3) положение боковых зубов, т.е. является ли тесное положение передних зубов следствием недоразвития базиса челюстей или других причин;
4) возможность устранения аномалии ортодонтическими методами, а также необходимость применения вспомогательных методов лечения, в том числе хирургических.
Лечение заключается в расширении зубных дуг, установлении зубов в правильное положение, а также в определении ортодонтических показаний к удалению отдельных зубов или проведению других хирургических операций (компактоостеотомия, пластика укороченной уздечки языка).
Расширение зубной дуги достигают с помощью съемных либо несъемных ортодонтических аппаратов с винтами или пружинами. Чаще применяют пластинку с винтом для равномерного расширения зубного ряда, винт устанавливают в области премоляров (место наибольшего сужения верхнего зубного ряда).
Для одновременного расширения и укорочения зубного ряда применяют пластинку с вестибулярной дугой и расширяющим винтом. Одностороннего расширения верхнего зубного ряда достигают с помощью пластинок с фасонными секторальными распилами. В области боковых зубов, подлежащих вестибулярному перемещению, разобщают прикус с помощью окклюзионных накладок на боковые зубы. Винт раскручивают на ¼ оборота 1 раз в неделю (рис. 41).
 Вместо винта для расширения верхнего зубного ряда можно применить пружину Коффина – одинарную или двойную. Активируют пружины путем разгибания.
Вместо винта для расширения верхнего зубного ряда можно применить пружину Коффина – одинарную или двойную. Активируют пружины путем разгибания.
Конструкция расширяющей пластинки для нижней челюсти, применяемой при значительном сужении зубного ряда и язычном наклоне боковых зубов имеет особенности: ее нижние края должны быть утолщены (это обеспечивает сохранение прочности после припасовки).
Для расширения зубных рядов применяют и механически действующие несъемные ортодонтические аппараты (расширяющий аппарат Энгля, Эджуайз-техника (рис. 42)).

Рис. 42. Применение Эджуайз-техники при различных формах деформации зубного ряда.
Сужение или расширение части зубной дуги (одной или обеих) приводит к образованию перекрестного прикуса, а укорочение или удлинение одной из зубных дуг (или обеих) – к образованию сагиттальной щели между резцами и часто к развитию сагиттальных аномалий прикуса. Зубоальвеолярное удлинение или укорочение в отдельных сегментах зубных дуг обуславливает развитие глубокого или открытого прикуса. Каждая из разновидностей аномалий зубных дуг может сочетаться с разными видами прикуса, что нужно учитывать при лечении.
Кроме аномалий зубных дуг в одном направлении – трансверзальном, сагиттальном или вертикальном, наблюдаются разновидности аномалий, для лечения которых требуется одновременно расширение и удлинение зубного ряда. Этого достигают с помощью пластинок с винтами и секторальными распилами. В зависимости от направления распилов достигают направленного изменения формы верхнего зубного ряда.
Для исправления формы зубной дуги применяют аппарат Энгля. В настоящее время созданы и применяются высокоэффективные универсальные системы в разных странах. Так, Эджуайз-техника состоит из опорных, фиксирующих и действующих элементов: опорными элементами являются металлические кольца, фиксирующими – горизонтальные трубки и замковые приспособления (бракетсы), которые укрепляют на металлических кольцах, надеваемых на опорные и перемещаемые зубы. Трубки и замки фиксируют с помощью клеевых композитных материалов на эмали коронок зубов. Действующим элементом несъемного аппарата является четырехгранная дуга, имеющая пружинящие изгибы различной формы, или прямая дуга в Эджуайз-системе. Дополнительно используют стандартные или индивидуально изгибаемые пружины и тягу с помощью эластичных колец или проволочной лигатуры. Бракетсы должны быть укреплены в центре зуба.
В настоящее время предложено много методик лечения, предусматривающих применение элементов Эджуайз-техники. Они отличаются размером и формой бракетсов, направлением шлитца и угла его наклона относительно основания замкового приспособления, наличием дополнительной опорной площадки для укрепления на эмали зуба.
Четырехгранные дуги могут быть разной длины. Полная дуга располагается на всех зубах – от одного опорного моляра до одноименного моляра на противоположной стороне зубной дуги. Частичные дуги – это отрезки проволоки, наложенные между двумя зубами или большим их количеством. Активирование осуществляется разгибанием дуги и пружинящих петель. Укорочение или удлинение дуги, ее расширение или сужение, а также изменение ее расположения по вертикали позволяет изменить положение зубов и их групп, а также форму зубного ряда в трех взаимно перпендикулярных направлениях. С целью сближения зубов или отдаления их друг от друга используют стандартные спиральные пружины, надеваемые на дугу, а также тягу с помощью резиновых или пластмассовых колец (одиночных или множественных), накладываемых на бракетсы нескольких или всех зубов. Коррекцию прикуса осуществляют с помощью одно- и межчелюстной тяги.
Литература
1. Е.И. Гаврилов, Л.С. Щербаков. Ортопедическая стоматология. М., 1984.
2. В.Н. Копейкин. Руководство по ортопедической стоматологии. М., 1993.
3. Персин Л.С. Ортодонтия. Диагностика, виды зубочелюстных аномалий: учебник для вузов. – М.: Изд-во «Ортодент-инфо», 1996. – 273 с.: ил.
4. Руководство по ортодонтии /Под ред. Ф.Я. Хорошилкиной. – М.: Медицина, 1999. – 800 с.: ил. (С. 404 – 425).
5. Ужумецкене И.И. Ортопедическое лечение взрослых перед протезированием. М., 1965.
6. Щербаков А.С. Аномалии прикуса у взрослых. М., 1987.
Занятие № 15
Тема занятия: «Аномалии прикуса –дистальная окклюзия».
Цель занятия: освоить клинические принципы диагностики и лечения дистальной окклюзии у взрослых.
Контрольные вопросы
I. Этиология дистальной окклюзии.
II. Патогенез дистальной окклюзии.
III. Клиника. Диагностика.
IV. Клинические формы
V. Методы комплексного лечения.
Содержание занятия
1. Дистальная окклюзия может развиваться под воздействием различных этиологических факторов . Она может возникнуть в результате генетически обусловленного несоответствия размеров и положения зубов и челюстей. Функциональные расстройства , возникающие в результате усиления напряжения щечных и подбородочных мышц. Ослабления и изменения тонуса круговой мышцы рта. Искривление носовой перегородки , гипертрофия нижних носовых раковин, увеличение небно-глоточных миндалин, а также другие хронические заболевания верхних дыхательных путей являются механическим препятствием для носового дыхания. В результате ротового дыхания и не смыкания губ , исчезает в ней отрицательное давление . Изменяется положение языка, он опускается, не прилегает к небу. Такое нарушение приводит к сужению верхнего зубного ряда и закрепляет дистальное положение нижней челюсти. Вследствие нарушения функции дыхания, не соответствия размеров зубных дуг в сагиттальном направлении нижняя губа попадает в щель между верхними и нижними передними зубами. Под ее давлением верхние резцы отклоняются вестибулярно, нижние –орально, что усугубляет нарушение смыкания губ и их форму.
II. Дистальная окклюзия – самая распространенная аномалия прикуса. Чаще всего это связано с задним положением нижней челюсти. Следует различать заднее положение нижней челюсти относительно основания черепа , относительно базиса верхней челюсти, а также заднее ее положение в височно-нижнечелюстном суставе. В меньшей степени на развитие аномалии влияет величина челюстей.
Аномалийное соотношение зубных рядов при дистальной окклюзии может быть обусловлено выступанием переднего участка верхней челюсти, вестибулярным наклоном осей верхних передних зубов и отвесным положением нижних, передним сдвигом верхнего зубного ряда относительно основания челюсти.
IV. Установить диагноз «дистальная окклюзия» у взрослых больных с интактными зубными рядами не представляет больших трудностей. У большинства из них выражены лицевые признаки аномалии: выступание среднего отдела лица и верхней губы, западение подбородка, короткая верхняя губа, из-под которой видны передние зубы и альвеолярный отросток, напряжение мягких тканей, окружающих ротовую щель.
Основными зубными признаками аномалии являются отсутствие режущебугоркового контакта передних зубов и смыкания боковых зубов по II классу Энгля. По положению передних зубов судят о форме дистальной окклюзии. Для I формы характерны протрузионное положение передних верхних зубов, сужение верхнего зубного ряда, отвесное или нормальное положение передних зубов нижней челюсти. Для дистальной окклюзии II формы характерно отвесное или ретрузионное положение передних зубов верхней челюсти. Нижние резцы и клыки занимают отвесное или нормальное положение. Если в ретрузии находятся передние зубы обеих челюстей, то можно говорить, что нижняя челюсть занимает правильное положение. У этих больных выявляют минимальное сагиттальное межрезцовое расстояние и глубокий прикус.
Трудности при диагностике аномалий у взрослых возникают в тех случаях, когда она сочетается с частичным отсутствием зубов, особенно боковых, даже на одной челюсти. Величина сагиттального межрезцового расстояния и отсутствие режуще-бугоркового контакта уже не могут служить достоверным признаком аномалии, так как отсутствие боковых зубов может быть причиной дистального смещения нижней челюсти.
Положение передних зубов у взрослых пациентов при отсутствии боковых зубов следует оценивать осторожно. Протрузионное положение верхних зубов с диастемой и тремами может быть следствием не аномалии, а системного заболевания пародонта или функциональной перегрузки. В диагностике аномалии имеют значение и фасетки стирания зубов, по которым можно судить об окклюзии, существующей до потери зубов.
Кроме признаков аномалии, характеризующихся изменением положения зубов, формы зубных рядов и их смыкания, существуют характерные особенности развития челюстей и лицевого скелета, которые опытный врач может обнаружить при клиническом обследовании пациента и изучением диагностических моделей. При осмотре альвеолярных отростков можно обнаружить их протрузию, измерить величину апикального базиса, сделать предположение о недоразвитии нижней челюсти или о чрезмерном развитии верхней челюсти.
Однако точно установить диагноз аномалии у взрослых пациентов при частичном отсутствии зубов, выяснить ее патогенез невозможно без рентгеноцефалометрического анализа лицевого скелета. Индивидуальный анализ ТРГ имеет первостепенное значение для установления механизмов развития аномалии, ее формы, возможности ортодонтического лечения.
При изучении ТРГ врач обнаруживает характерные признаки аномалии: увеличение сагиттального межрезцового расстояния; увеличение межапикального угла; увеличение угла наклона окклюзионной плоскости к основанию черепа. Непостоянными признаками дистальной окклюзии являются переднее положение верхней челюсти, ее чрезмерное развитие; заднее положение нижней челюсти, ее недоразвитие.
Закончив анализ ТРГ можно ответить на следующие вопросы: 1) в каких пределах зубочелюстной системы распространяется аномалия, т.е. имеется зубоальвеолярная или скелетная форма аномалии; 2) каков механизм развития дистальной окклюзии; 3) каково развитие лицевого скелета. В соответствии с ответами, составляют план лечения аномалии.
В возникновении дистального смещения нижней челюсти имеет значение сочетание двух факторов: нарушения окклюзионных взаимоотношений и темпорального типа жевания. Диагностика дистального смещения нижней челюсти основывается на данных анамнеза, результатах изучения окклюзионных взаимоотношений в полости рта и диагностических моделей, а также результатах телерентгенографии и рентгенографии височно-нижнечелюстных суставов. Следует выяснить, является ли дистальное положение нижней челюсти симптомом дистальной окклюзии или оно вторично и связано с нарушениями окклюзии либо отсутствием боковых зубов. Дистальное смещение нижней челюсти при дистальной окклюзии может возникнуть как следствие приобретенной патологии зубочелюстной системы.
Из анамнеза можно установить жалобы пациентов на утомляемость жевательных мышц, чувство необычного положения нижней челюсти, боли в височно-нижнечелюстных суставах.. Эти симптомы, выявленные у взрослых, характерны для приобретенного смещения нижней челюсти. При дистальном перемещении нижней челюсти отмечаются уменьшение высоты нижней части лица и межальвеолярной высоты, увеличение свободного межокклюзионного пространства.
Дистальное положение нижней челюсти можно установить во время определения свободного межокклюзионного расстояния путем сравнения результатов анализа ТРГ, полученных в центральной окклюзии и при нахождении нижней челюсти в покое. Признаком дистального смещения ниж. челюсти является ее переднее перемещение в состоянии покоя.
Клиническое обследование, изучение диагностических моделей и рентгеноцефалометрический анализ лицевого скелета позволяют различать разные формы аномалии соответственно их патогенезу. Разделение разновидностей аномалии по этому принципу помогает планировать и проводить патогенетическую терапию и решать вопрос о возможности ортодонтического лечения.
IV. Следует различать зубоальвеолярную и скелетную формы дистальной окклюзии. Возникновение первой формы обусловлено нарушением формы и величины зубных рядов. Зубные ряды могут иметь различную форму:
1) протрузия передних верхних зубов сочетается с сужением верхнего зубного ряда при нормальном зубном ряде нижней челюсти;
2) правильная форма верхнего зубного ряда при уплощенной в переднем отделе нижней зубной дуге;
3) равномерное сужение зубных дуг с передним положением верхнего зубного ряда или задним положением нижнего зубного ряда относительно апикального базиса.
Скелетная форма дистальной окклюзии, связанная с передним положением верхней челюсти, характеризуется следующими признаками. Чаще всего эта форма аномалии отмечается при соотношении передних зубов согласно II подкласса II класса Энгля. Смыкание боковых зубов соответствует II классу.
При рентгеноцефалометрическом анализе лицевого скелета выявляют: 1) увеличение сагиттального межрезцового состояния; 2) увеличение межапикального угла; 3) увеличение угла наклона окклюзионной плоскости относительно основания черепа; 4) нормальные размеры челюстей; 5) правильное или дистальное положение нижней челюсти.
Дистальная окклюзия, возникающая вследствие дистального положения нижней челюсти, может иметь две разновидности. В одних случаях он обусловлен дистальным положением нижней челюсти при нормально развитой и расположенной верхней челюсти. В других случаях дистальная окклюзия может возникнуть вследствие вынужденного смещения нижней челюсти дистально. Высота нижней трети лица чаще уменьшена. Зубные признаки аномалии характеризуются потерей режуще-бугоркового контакта между передними зубами, наличием большого сагиттального межрезцового расстояния и смыкания боковых зубов по II классу Энгля. На рентгенограммах височно-нижнечелюстных суставов определяется расширение суставной щели в переднем отделе и сужение ее в заднем. Рентгеноцефалометрический анализ лицевого скелета позволяет определить заранее положение нижней челюсти относительно основания черепа, увеличение сагиттального межрезцового расстояния, увеличения межапикального угла, нормальную величину и положение верхней челюсти. Дистальная окклюзия, обусловленная чрезмерным развитием верхней челюсти, - верхнечелюстная макрогнатия. Высота нижней части лица у большей части больных не изменена. На диагностических моделях можно обнаружить увеличение зубного ряда верхней челюсти за счет трем или макродентии. Увеличение тела верхней челюсти сочетается с диастемой и тремами, определяется увеличение апикального базиса. При рентгеноцефалометрическом анализе лицевого скелета выявляют: 1) чрезмерное развитие верхней челюсти в абсолютных цифрах и в соотношении с нижней челюстью; 2) правильное положение челюстей относительно основания черепа; 3) значительное увеличение межапикального угла; 4) увеличение сагиттального межрезцового расстояния.
Дистальная окклюзия, обусловленная недоразвитием нижней челюсти – нижнечелюстная микрогнатия. Высота нижней части лица у большинства пациентов уменьшена вследствие недоразвития ветви нижней челюсти и альвеолярных отростков в области моляров. На диагностических моделях определяются уменьшение длины нижнего зубного ряда, скученное положение передних зубов. На рентгенограммах височно-нижнечелюстных суставов не обнаруживают отклонения от нормы. При рентгеноцефалометрическом анализе лицевого скелета выявляют: 1) увеличение сагиттального межрезцового расстояния; 2) недоразвитие нижней челюсти; 3) укорочение ветви нижней челюсти; 4) уменьшение межчелюстного угла.
У взрослых редко наблюдаются “чистые” формы аномалии. Длительно существующая патология, отсутствие части зубов осложняют клиническую картину и вызывают системную перестройку. Аномалия создает фон, на котором другие патологические факторы оказывают повреждающее воздействие. Так, дистальная окклюзия I формы, сочетающийся с глубоким резцовым перекрытием обуславливает развитие заболеваний слизистой оболочки твердого неба и десны в области передних нижних зубов, наблюдаются отпечатки зубов на твердом небе, отек и гиперемия резцового сосочка, гипертрофический гингивит в области передних зубов; вызывает функциональную перегрузку пародонта – первичная травматическая окклюзия. При I форме происходит вертикальное стирание небной поверхности передних зубов верхней челюсти. При отсутствии боковых зубов по характеру стираемости твердых тканей передних зубов можно судить о положении нижней челюсти до потери зубов. Отсутствие фасеток стирания на передних верхних зубах свидетельствует о том, что до потери зубов не было режуще-бугоркового контакта. У больных со II формой, отмечается вертикальная стираемость небной поверхности верхних передних зубов и вестибулярной поверхности нижних.
Основные функциональные нарушения при дистальной окклюзии обусловлены патологической окклюзией, для которой характерны отсутствие множественного смыкания зубов и бугорковый контакт моляров и премоляров.
Характер изменений в зубочелюстной системе у больных с дистальной окклюзией, у которых отсутствует часть зубов, зависит от величины и топографии дефектов зубных рядов, состояния пародонта оставшихся зубов и степени выраженности самой аномалии.
У некоторых пациентов с дистальной окклюзией и значительным отсутствием зубов высота нижней трети лица остается неизменной. По-видимому, в этом случае все изменения зубочелюстной системы происходят медленно и вакантная гипертрофия альвеолярных отростков компенсируют уменьшение высоты нижней трети лица. Вследствие этого у больных происходит перемещение оставшихся зубов, увеличивается глубина перекрытия резцов и уменьшается межальвеолярная высота при относительно неизменной высоте лица. Эти изменения осложняют клиническую картину и затрудняют лечение.
V. Лечение дистальной окклюзии у взрослых осуществляют ортодонтическим, протетическим, хирургическим и комбинированными методами. При этом задачами лечения являются: 1) создание режуще-бугоркового контакта, между передними зубами; 2) исправление нарушений окклюзии; 3) устранение причин травмирования слизистой оболочки твердого неба; 4) устранение функциональной перегрузки пародонта зубов; 5) нормализация функции жевательных мышц и височно-нижнечелюстных суставов; 6) восстановление непрерывности зубного ряда; 7) улучшение внешнего вида больного.
Ортодонтическое лечение взрослых больных с дистальной окклюзией проводят в соответствии с принципами терапии этой аномалии и ее формой. Однако существуют определенные возрастные особенности. Лечение взрослых больных осуществляют в несколько этапов. Первый – нормализация положения отдельных зубов и формы зубных рядов; второй – перестройка вертикальных взаимоотношений; третий – изменение положения нижней челюсти в сагиттальном направлении.
При дистальной окклюзии I формы, характеризующейся протрузией передних зубов, наличием диастемы и трем, сужением зубных рядов, лечение начинают с исправления формы верхнего зубного ряда. Для устранения протрузии с наличием диастемы и трем применяют съемные аппараты с вестибулярной дугой. Сужение зубной дуги, сочетающегося с протрузией передних зубов, устраняют с помощью расширяющих аппаратов. С этой целью необходимо применять большие силы. Если протрузия зубов сочетается с протрузией альвеолярного отростка, то взрослым до 30 лет целесообразно накладывать внеротовые аппараты на ночь. Значительно уменьшают продолжительность лечения сочетание ортодонтического лечения кортикотомией. Ортодонтический аппарат накладывают на челюсть на 7-й день после операции.
После изменения формы зубных рядов и устранения протрузии уменьшается несоответствие передних зубов в сагиттальном направлении. уменьшается сагиттальное межрезцовое расстояние. Следующим этапом ортодонтического лечения является нормализация сагиттального соотношения челюстей. Изменять следует только дистальное положение нижней челюсти. Мезиальное перемещение челюсти проводят под контролем рентгенографии височно-нижнечелюстного сустава. У взрослых больных морфологическая перестройка височно-нижнечелюстного сустава не происходит, поэтому фиксацию нижней челюсти в вынужденном положении после снятия аппарата проводят протетическим протезирование. Перемещение челюсти осуществляют с помощью пластинки с наклонной плоскостью, а при отсутствии зубов, наклонную плоскость можно моделировать на съемном пластиночном протезе. Продолжительность лечения 6-12 месяцев.
Протетическое лечение больных с дистальной окклюзией заключается в выравнивании окклюзионной поверхности зубных рядов путем сошлифовывания твердых тканей зубов и протезировании протезами различных конструкций. Сошлифовывание преследует цель уменьшить перегрузку передних зубов при глубоком резцовом перекрытии, особенно при откусывании пищи, обеспечивает плавную скользящую окклюзию. Протетическое лечение этой группы больных при уменьшенной высоте лица и интактных зубных рядах заключается в увеличении межальвеолярной высоты путем протезирования съемными протезами с окклюзионными накладками. Чаще протезируют нижнюю челюсть. Изменения межальвеолярной высоты необходимо проводить под рентгеновским контролем височно-нижнечелюстных суставов.
Одним из показаний к применению съемных протезов с литым базисом является наличие глубокого резцового перекрытия. Минимальная толщина базиса протеза (0,3-0,5), высокая прочность и возможность введения в него шинирующих элементов позволяет применять эту конструкцию на верхней челюсти при недостатке места вследствие супраокклюзии передних нижних зубов, при сужении зубных рядов, функциональной перегрузке пародонта.
При дефектах коронок резцов и клыков устранить их аномалийное положение и глубокое резцовое перекрытие можно путем протезирования литыми комбинированными коронками.
Протезирование включенных дефектов переднего отдела верхней челюсти проводят после сошлифовывания передних нижних зубов. Предпочтение отдают цельнолитым мостовидным протезом и съемным протезом.
Таким образом, протезирование как метод лечения дистальной окклюзии не устраняет аномалию, но позволяет уменьшить патологическое влияние на зубочелюстную систему и сохранить оставшиеся зубы.
Комбинированное лечение
Методика комбинированного лечения определяется возрастом больного, тяжестью аномалии, величиной и топографией дефектов зубного ряда. Ортодонтическое лечение имеет некоторые особенности. Так, у больных с двусторонними концевыми или значительными включенными дефектами зубного ряда верхней челюсти в возрасте 16-30 лет можно сделать попытку устранить протрузию передних зубов с помощью внеротового аппарата. В более старшем возрасте от этого приходится отказываться, поэтому у таких больных исправляют форму нижнего зубного ряда, изменяют вертикальные взаимоотношения передних зубов, и осуществляют мезиальное перемещение нижней челюсти, если оно показано. В последующем проводят протезирование верхней челюсти съемным протезом, на котором создают контактную площадку для нижних передних зубов.
Поскольку ортодонтичекое лечение взрослых длительное, то для замещения утраченных зубов, восстановления в какой-то мере функции жевания и улучшения внешнего вида больного на съемном ортодонтическом аппарате можно ставить искусственные зубы.
Другая особенность в лечении больных с дистальной окклюзией, у которых отсутствует часть зубов, обусловлена вертикальным перемещением зубов, лишенных антагонистов, что приводит к блокированию нижней челюсти и еще более значительному нарушению окклюзионных взаимоотношений. В связи с этим в комплексное лечение больных входит устранение деформации окклюзионной поверхности, возникшей вследствие перемещения зубов. В ряде случаев необходимо сначала устранить вертикальное перемещение зубов, а затем проводить ортодонтическое исправление аномалии, так как выдвинувшиеся зубы являются препятствием для мезиального перемещения нижней челюсти. При лечении больных с дистальной окклюзией, которые жалуются на эстетические недостатки вследствие аномалийного положения зубов, решают вопрос об удалении верхних резцов, а иногда и клыков с резекцией части альвеолярного отростка и проведения непосредственного и последующего отдаленного протезирования.
Преимуществом хирургического метода является возможность достижения быстрого эстетического эффекта. Применение хирургического метода не исключает проведение последующей ортодонтической коррекции. В настоящее время этот метод лечения остается методом выбора.
Литература
1. Персин Л.С. Ортодонтия . Диагностика, виды зубочелюстных аномалий. – М.Издательство «Ортодент-инфо», 1999.
2. Персин Л.С. Ортодонтия. Лечение зубочелюстных аномалий: Учебник для вузов. – М.: ООО «Ортодент-инфо», 1999. – 297 с.: ил.
3. Щербаков А.С. Аномалии прикуса у взрослых.
4. Хорошилкина Ф.Я. Руководство по ортодонтии.Издательство «Медицина», 1982.
5. Хорошилкина Ф.Я., Персин Л.С. Ортодонтия. Комплексное лечение зубочелюстно-лицевых аномалий. М., «ООО»Ортодент-инфо»,2001..
Занятие № 16
Тема занятия: «Мезиальная окклюзия».
Цель занятия: освоить клинические принципы диагностики и лечения мезиальной окклюзии у взрослых..
Контрольные вопросы
I. Этиология мезиальной окклюзии.
II. Патогенез мезиальной окклюзии.
III. Клиника. Диагностика.
IV. Клинические формы.
V. Методы комплексного лечения.
Содержание занятия
I. Причинами мезиальной окклюзии являются врожденная особенность строения костей лицевого скелета, в частности нижней челюсти ; частичная или множественная адентия в области верхней челюсти, наличие сверхкомплектных зубов в области нижнего зубного ряда , множественная ретенция верхних зубов или их ранняя потеря, нарушения кальциевого обмена в результате рахита или других болезней, макроглоссия, гипертрофия небных глоточных миндалин, вредные привычки сосания верхней губы, языка, пальцев, неравномерная смена молочных зубов на верхней и нижней челюстях , нарушение физиологического равновесия жевательных мышц , ротовое дыхание , неправильное глотание , неправильная артикуляция языка, гипер функция гипофиза и акромегалия , при которой увеличивается лицо, особенно его нижняя часть , в том числе нижняя челюсть , язык.
II. Патогенез возникновения аномалии. На первом месте стоят нарушения в развитии челюстей увеличение всех параметров нижней челюсти и зубного ряда. При этом верхняя челюсть может быть нормальной, недоразвитой или занимать дистальное положение. Кроме того, мезиальная окклюзия появляется в результате недоразвития верхней челюсти при нормальной нижней вследствие мезиального смещения нижней челюсти.
III. У взрослых пациентов диагноз “мезиальная окклюзия” без определения формы аномалии можно установить на основании зубных признаков. Смыкание передних зубов характеризуется обратным соотношением в сагиттальной плоскости. Глубина обратного перекрытия резцов колеблется в широких пределах. Смыкание боковых зубов соответствует III классу по Энглю.
Лицевые признаки аномалии определяются ее формой и степенью тяжести. Вогнутость профиля лица, выступание подбородка и его массивность, западение верхней губы, увеличенная высота лица и развернутый угол нижней челюсти свидетельствует о прогеническом прикусе, связанном с чрезмерным развитием нижней челюсти.
IV. Ф.Я. Хорошилкина (1980) выделяет зубоальвеолярную и гнатическую формы аномалий.
Большинство отечественных и зарубежных авторов различают истинную и ложную прогении.
Под истинной – понимают чрезмерное развитие нижней челюсти. Под ложной – мезиальное смещение нижней челюсти.
Выделение у взрослых мезиальной окклюзии условно, так как за длительный период существования аномалии происходят изменения во всей зубочелюстной системе. Так, при мезиальной окклюзии, обусловленной передним смещением нижней челюсти, верхняя челюсть уплощена и отмечается отвесное или ретрузионное положение передних зубов. Это связано с блокированием нижней челюсти верхней. При истинной прогении большая нижняя челюсть вызывает сужение верхней челюсти и образование лингвального перекрестного прикуса.
Рентгеноцефалометрическая характеристика
У большинства больных с мезиальной окклюзией чрезмерно вогнутый тип лица.
Положение верхней челюсти различное. В сагиттальной плоскости относительно основания черепа она может занимать нормальное, переднее и заднее положение. Угол наклона верхней челюсти к плоскости передней части основания черепа в N. Нижняя челюсть относительно основания черепа чаще всего занимает правильное положение .
Увеличение угла нижней челюсти обуславливает смещение основания нижней челюсти в сагиттальном направлении нижняя часть лица удлиняется.
При анализе гнатической части у большинства больных обнаруживается увеличение межчелюстного угла, значительное увеличение тела челюсти, укорочение ветви челюсти.
У взрослых пациентов рентгеноцефалометрическая картина становится более сложной, когда к аномалии присоединяется приобретенная патология зубочелюстной системы. В этом случае необходимо дифференцировать изменения зубочелюстной системы, связанные с аномалией, от вторичных изменений, обусловленных частичной потерей зубов, повышенной стираемостью зубов и травматической окклюзией.
Вследствие уменьшения межальвеолярной высоты, которая фиксируется зубами антагонистами, уменьшается передняя высота лица. В результате этого увеличивается глубина обратного перекрытия резцов, нижняя челюсть смещается вперед. Кроме того, при травматической окклюзии и других заболеваниях пародонта, изменяется положение передних зубов. Увеличение сагиттального межрезцового расстояния приводит к разобщению передних зубов и повышению нагрузки на моляры и премоляры. Функциональная перегрузка проявляется повышенной стираемостью твердых тканей зубов. Однако высота лица не изменяется: происходит компенсация недостатка тканей зубов за счет вертикального роста альвеолярных отростков.
При сочетании мезиальной окклюзии с отсутствием части зубов возникает деформация окклюзионной поверхности зубных рядов. В результате травматической окклюзии происходит наклон зубов, удерживающих межальвеолярную высоту. У больных этой группы уменьшается высота нижней части лица.
Дифференциальная диагностика разновидностей мезиальной окклюзии представляет определенные трудности.
Решающую роль в установлении диагноза играет изучение результатов рентгеноцефалометрии, т.к. диф. диагностика основана на определении величины челюстей и их положения в лицевом скелете.
Нижнечелюстная макрогнатия обусловлена чрезмерным развитием нижней челюсти. Чаще она является генетически обусловленной. Верхние передние зубы занимают протрузионное положение, а нижние наклоняются орально – компенсаторная перестройка зубных рядов, направленная на улучшение окклюзии.
У большинства больных высота лица увеличена, т.к. тело нижней челюсти увеличивается не только в продольном направлении, но и вертикальном. Мезиальная окклюзия может быть обусловлена недоразвитием верхней челюсти и дистальным положением ее при нормальных размерах. Соотношение боковых зубов у больных этой группы чаще правильное. Передние зубы в обратном смыкании, но контакт сохранен. Верхний зубной ряд имеет трапециевидную форму, длина передней части уменьшена, отмечается ретрузионное положение резцов и клыков.
Мезиальная окклюзия, связанная с мезиальным перемещением нижней челюсти встречается реже, чем у детей. Это связано с тем, что при перемещении нижней челюсти изменяется направление взаимного влияния челюстей друг на друга, появляется возможность к чрезмерному развитию нижней челюсти и недоразвитию переднего отдела верхней челюсти.
Для этой формы характерно: переднее положение нижней челюсти относительно основания черепа, переднее положение головки нижней челюсти в нижнечелюстной ямке, возможность смыкания передних зубов.
V. Лечение мезиальной окклюзии. Нижнечелюстная макрогнатия, связанная с чрезмерным развитием нижней челюсти или увеличением нижнечелюстного угла, подлежит хирургическому лечению.
При планировании ортодонтического лечения мезиальной окклюзии следует рассмотреть следующие факторы: 1) величину сагиттального межрезцового расстояния; 2) положение передних зубов относительно основания челюстей; 3) размеры апикального базиса верхней и нижней челюстей; 4) положение верхней челюсти относительно основания черепа; 5) положение нижней челюсти в сагиттальной плоскости; 6) состояние пародонта зубов; 7) сопутствующие заболевания (потеря зубов, повышенная стираемость).
Ретрузионное положение верхних зубов и протрузионное положение нижних позволяет путем их перемещения ликвидировать сагиттальное межрезцовое расстояние в пределах 10 мм. Если устранять несоответствие зубных рядов путем перемещения нижней челюсти дистально, без изменения положения передних зубов, то смещение головок нижней челюсти в височно-нижнечелюстном суставе в сагиттальном направлении по протяженности допустимо в пределах 2-3 мм.
Глубина резцового перекрытия определяет выбор лечебного аппарата и возможность ортодонтического лечения. У больных, у которых увеличена высота лица и невозможно изменить вертикальное положение передних зубов даже протетическим способом, следует отказаться от ортодонтического лечения. При дистальном положении верхней челюсти относительно основания черепа требуется вмешательство на верхней челюсти. Ретракция верхней челюсти у взрослых невозможна. Изменение положения нижней челюсти и уменьшение ее зубного ряда приведут к изменению профиля лица, но внешний вид больного не улучшится. У больных этой группы устранить сагиттальное несоответствие можно путем изменения положения передних верхних зубов или с помощью протезирования.
При увеличении размеров языка (макроглоссия) требуется вмешательство хирурга. Если операция на языке невозможна, то ортодонтическое лечение или хирургическое вмешательство на нижней челюсти бессмысленно.
Лечение мезиальной окклюзии, вызванной мезиальным смещением нижней челюсти. Лечение этой формы аномалии у взрослых проводят в определенной последовательности.
Первый этап – нормализация функций языка и глотания. Второй этап – устранение деформации зубных рядов и преждевременных окклюзионных контактов. Наличие преждевременных окклюзионных контактов может способствовать смещению нижней челюсти или препятствовать ортодонтическому лечению. Коррекцию окклюзии проводят методом избирательного пришлифовывания зубов.
У взрослых мезиальная окклюзия, обусловленная мезиальным смещением нижней челюсти, сочетается с недоразвитием переднего участка верхней челюсти. При этой деформации можно использовать аппарат Брюкля, если есть достаточное количество опорных зубов. Действие аппарата направлено на обеспечение вестибулярного отклонения передних верхних зубов, перемещения нижней челюсти кзади и орального наклона нижних передних зубов. При этом происходит уменьшение глубины резцового перекрытия.
Лечение верхнечелюстной микрогнатии у взрослых предусматривает общее расширение верхней челюсти. Для более успешного ортодонтического лечения терапию проводят в сочетании с компактостеотомией. Показаниями к протетическому лечению мезиальной окклюзии у взрослых является: 1) нижнечелюстная макрогнатия при отказе больного от хирургического исправления аномалии или при наличии противопоказаний к оперативному вмешательству; 2) верхнечелюстная микрогнатия в тех случаях, когда невозможно проведение ортодонтического лечения (отсутствие большого количества зубов, плохое состояние здоровья больного, заболевание пародонта).
Задачами протетического лечения прикуса являются: 1) улучшение внешнего вида больного; 2) нормализация окклюзионных взаимоотношений; 3) устранение функциональной перегрузки пародонта зубов; 4) восстановление непрерывности зубного ряда.
План протетического лечения определяется величиной сагиттального несоответствия зубных рядов, величиной и топографией дефектов зубных рядов, состоянием пародонта оставшихся зубов, величиной межальвеолярного расстояния. Необходимо учитывать сопутствующие заболевания.
Устранить мезиальную окклюзию челюстей с помощью протезирования невозможно. Можно изменить характер смыкания передних зубов. Протетическое лечение включает в себя коррекцию окклюзии путем сошлифовывания твердых тканей зубов и протезирование. Протезирование проводят и при целостных зубных рядах для улучшения внешнего вида и нормализации откусывания пищи. Протезирование проводят съемными или несъемными протезами. Рекомендуют применять на верхнюю челюсть протез с дублирующим зубным рядом.
Для создания контакта между передними зубами можно применять несъемные протезы в виде цельнолитых комбинированных и металлокерамических коронок.
У больных с целостными зубными рядами, у которых уменьшена высота нижней трети лица в результате повышенной стираемости зубов, необходимо повысить межальвеолярную высоту. Существуют два способа: несъемное и съемное протезирование. Передние зубы на верхней челюсти покрывают металлокерамическими коронками, а боковые – цельнолитыми комбинированными или коронками с литой жевательной поверхностью. Увеличение высоты прикуса контролируют рентгенологически. Второй способ состоит в протезировании верхней челюсти съемным протезом с окклюзионными накладками на боковые зубы и дублированием передних зубов. Возможность применения такого протеза определяют при изучении модели в параллелометре.
К особенностям протезирования при мезиальной окклюзии следует отнести сужение показаний к применению мостовидных протезов при замещении включенных дефектов в области боковых зубов. Это связано с отсутствием контакта между передними зубами и нахождением боковых зубов в состоянии травматической окклюзии. При отсутствии всех резцов на верхней челюсти проводят протезирование съемным дуговым протезом. С помощью съемного протеза легче получить эстетический эффект и создать контакт искусственных зубов с нижними зубами. Кроме того, путем моделировки искусственной десны можно изменить форму и положение верхней губы.
Протезирование после исправления мезиального положения нижней челюсти связано с необходимостью увеличить клинические коронки боковых зубов. Перемещение нижней челюсти приводит к увеличению межальвеолярной высоты. Несколько уменьшить ее можно за счет сошлифовывания нижних передних зубов. Увеличение клинических коронок боковых зубов до создания их контакта можно осуществить путем протезирования съемными протезами с окклюзионными накладками или с помощью искусственных коронок с литой жевательной поверхностью.
Литература
1. Персин Л.С. Ортодонтия Диагностика, виды зубочелюстных аномалий.- М.Издательство «Ортодент- инфо», 1999.
2. Персин Л.С. Ортодонтия. Лечение зубочелюстных аномалий: Учебник для вузов. – М.: ООО «Ортодент-инфо», 1999. – 297 с.: ил.
3. Хорошилкина Ф.Я. Руководство по ортодонтии. .- М.Медицина ,1999.
4. Щербаков А.С. Аномалии прикуса у взрослых.
Занятие № 17
Тема занятия: “Аномалии прикуса у взрослых. Глубокий прикус”
Цель занятия: освоить клинические принципы диагностики и лечения глубокого прикуса у взрослых.
Контрольные вопросы
I. Этиология. Патогенез глубокого прикуса.
II. Клинические формы. Диагностика.
III. Методы лечения.
Содержание занятия
I. Глубокий прикус является вертикальной аномалией зубочелюстной системы. Основными признаками патологии считают чрезмерное перекрытие нижних передних зубов одноименными верхними и отсутствие режуще-бугоркового контакта.
В патогенезе этой аномалии лежит зубоальвеолярное удлинение передних зубов с гипертрофией альвеолярных отростков и зубоальвеолярное укорочение в области боковых зубов.
Наиболее частая причина глубокого резцового перекрытия – кариозное и некариозное поражение твердых тканей боковых зубов, в том числе неравномерная их стираемость. Вредные привычки сосания и прикусывания пальцев вызывают отклонение передних зубов . Нарушение контактов между передними зубами обусловливает зубоальвеолярное удлинение в этой области . Изменению расположения передних зубов способствуют нарушения функций дыхания ,глотания, речи. К нарушению роста альвеолярных отростков по вертикали приводят протрузия или ретрузия передних зубов на одной челюсти либо изменение их расположения на обеих челюстях , смещения нижней челюсти, укорочения ветвей нижней челюсти, уменьшение величины ее углов.
II. Глубокий прикус – самостоятельная аномалия прикуса. Для диагностики глубокого прикуса целесообразно выделять: глубокое резцовое перекрытие, глубокий прикус; глубокий травмирующий прикус (Е.И. Гаврилов). Глубокий прикус может сочетаться с другой аномалией прикуса.
Ф.Я. Хорошилкина на основании изучения боковых ТРГ лица выделяет 2 формы: зубоальвеолярная форма глубокого прикуса и гнатическая форма глубокого прикуса.
При зубоальвеолярной форме наблюдается: переднее расположение верхнего зубного ряда с протрузией альвеолярного отростка.
Гнатическая форма наблюдается при переднем расположении верхней челюсти и уменьшении нижнечелюстных углов.
Блокирующее резцовое перекрытие – Dekbis – это патологический вид прикуса, передающийся по наследству, при котором передние верхние зубы полностью перекрывают нижние в положении центральной окклюзии.
На основании клинического обследования, результатов ТРГ А.С. Щербаков предложил классификацию:
1. Глубокий первичный прикус.
2. Глубокий прикус в сочетании с прогнатией.
3. Вторичный (приобретенный) глубокий прикус.
Клиника: У взрослых определяется формой аномалии, степенью тяжести окклюзионных нарушений, состоянием пародонта зубов, сопутствующими заболеваниями. Окклюзионные нарушения характеризуются отсутствием контакта между передними зубами. Это приводит к повреждению слизистой оболочки твердого неба. Травматическая окклюзия передних зубов проявляется гингивитами, атрофией костной ткани, подвижностью зуба. Чрезмерное резцовое перекрытие вызывает блокирование движений нижней челюсти, что служит причиной развития артропатии. Наличие двусторонних концевых дефектов зубных рядов может обусловливать дистальное смещение нижней челюсти. При этом моляры, ограничивающие дефекты дистально, наклоняются, что приводит к уменьшению межальвеолярной высоты. Однако уменьшение высоты нижнего отдела лица не происходит вследствие гипертрофии альвеолярных отростков.
Зубоальвеолярный глубокий прикус характеризуется отвесным положением передних зубов и чрезмерным резцовым перекрытием. Зубные ряды уплощены в переднем отделе и укорочены. В вертикальном направлении отмечаются супраокклюзия передних зубов. Высота лица не изменена. При рентгеноцефалометрическом анализе лицевого скелета положение верхней и нижней челюстей относительно основания черепа в сагиттальной плоскости не отличается от такового при ортогнатическом прикусе.
Глубокий скелетный прикус характеризуется отвесным положением передних зубов и их чрезмерным резцовым перекрытием при смыкании боковых зубов по 1 классу Энгля. При внешнем осмотре – уменьшение нижней трети лица.
Результаты рентгеноцефалометрического анализа свидетельствуют, что при этой форме глубокого прикуса верхняя и нижняя челюсти в сагиттальной плоскости занимают правильное положение.
В вертикальной плоскости верхняя и нижняя челюсти занимают горизонтальное положение.
При профилометрии не выявляют каких-либо отклонений от нормы, за исключением увеличения глубины подбородочной складки.
Глубокий вторичный прикус развивается как следствие заболеваний зубочелюстной системы. К ним относятся: частичная потеря зубов, их патологическая стираемость, системное поражение пародонта зубов. Следует различать две группы больных с глубоким вторичным прикусом: 1) с уменьшением высоты нижней трети лица; 2) без изменения высоты нижней трети лица и положения нижней челюсти. Первая встречается при дистальном смещении нижней челюсти, генерализованной некомпенсированной патологической стираемости, системных заболеваниях пародонта.
Вторая форма при компенсированной генерализованной патологической стираемости.
Глубокий вторичный прикус может сочетаться с артропатиями, парастезиями слизистой оболочки полости рта и языка.
Дифференциальная диагностика разновидностей глубокого вторичного прикуса основывается на изучении данных анамнеза, результатов клинического обследования, изучения диагностических моделей и R-графии ВНЧС.
III. Лечение: Возможность ортодонтического лечения только при зубоальвеолярном глубоком прикусе. В задачи лечения входит: устранение повреждения слизистой твердого неба, создание режуще-бугоркового контакта, исправление нарушений окклюзии. Ортодонтическое лечение направлено на изменение положения передних зубов верхней и нижней челюстей и создание режуще-бугоркового контакта. При этом изменяется глубина перекрытия.
Для сокращения сроков лечения следует использовать аппаратурно-хирургический метод лечения (компактоостеотомия).
Ретенционный период после ортодонтического лечения должен быть длительным.
К ортодонтическим методам относят перестройку миототического рефлекса по Рубинову. Для перестройки рефлексов разобщения прикуса рекомендуется применять пластинки с разобщающей площадкой в области передних зубов.
Этот метод не может являться самостоятельным, а служит для подготовки жевательных мышц и ВНЧС к протезированию.
Протетическое лечение заключается в выравнивании окклюзионной поверхности зубных рядов путем сошлифовывания твердых тканей зубов и протезировании зубных рядов.
Основные задачи лечения: устранение повреждений слизистой твердого неба, уменьшение функциональной перегрузки зубов, создание скользящей окклюзии, восстановление высоты нижней трети лица, создание опоры для передних зубов. Наиболее эффективно протетическое лечение при скелетных формах глубокого прикуса.
Наличие большого свободного межокклюзионного расстояния и уменьшение высоты нижней трети лица позволяют устранить повреждения слизистой неба путем протезирования с увеличением межальвеолярной высоты.
Лечение глубокого вторичного прикуса может быть протетическим и комбинированным.
Глубокий прикус, обусловленный отсутствием боковых зубов, характеризуется дистальным смещением нижней челюсти и уменьшением межальвеолярного расстояния. В одних случаях проводят протезирование с одномоментным перемещением нижней челюсти и восстановлением межальвеолярной высоты, в других – вначале с помощью лечебной накусочной пластинки перемещают нижнюю челюсть, а затем осуществляют протезирование. Изменение положения нижней челюсти проводят под контролем R-графии ВНЧС. Выбор конструкции протеза определяется величиной и топографией дефекта зубных рядов, состоянием пародонта оставшихся зубов. Чаще всего используют дуговые, съемные пластиночные протезы и протезы с литыми базисами.
Литература
1. Персин Л.С. Ортодонтия. Лечение зубочелюстных аномалий: Учебник для вузов. – М.: ООО «Ортодент-инфо», 1999. – 297 с.: ил.
2. Щербаков А.С. Аномалии прикуса у взрослых.
3. Хорошилкина Ф.Я. Руководство по ортодонтии. .- М.Медицина, 1999
Занятие № 18
Тема занятия: “Аномалии прикуса у взрослых. Открытый прикус”
Цель занятия: освоить клинические принципы диагностики и лечения открытого прикуса у взрослых.
Контрольные вопросы
I. Этиология. Патогенез открытого прикуса.
II. Клинические формы. Диагностика.
III. Методы лечения.
Содержание занятия
I. Открытый прикус как самостоятельная аномалия встречается у 2,2% взрослых. Он может быть одним из симптомов дистальной или мезиальной окклюзии, а так же вследствие неправильного сращения переломов верхней или нижней челюсти. Открытый прикус локализуется в переднем или в боковых отделах зубных рядов.
Основной причиной открытого прикуса является генетическая патология, а так же вредные привычки, инфантильное глотание, макроглоссия, и нарушение смены фронтальной группы зубов.
Различают травматический открытый прикус , для развития которого большое значение имеют вредные привычки у детей, прокладывание языка , затрудненное носовое дыхание, вынуждающее ребенка держать рот открытым, привычка ротового дыхания , неправильное глотание с прокладыванием языка между зубными рядами. При инфантильном типе глотания, когда ребенок отталкивается кончиком языка от сомкнутых губ и втягивает губы в полость рта развивается открытый прикус. Увеличенные небно-глоточные миндалины способствуют смещению языка в перед его неправильному расположению и развитию открытого прикуса. Укороченная уздечка языка затрудняет его движения , что приводит к неправильному положению его кончика, чаще межрезцовому.
Кроме травматического , различают открытый прикус , обусловленный нарушением роста челюстей при неблагоприятной наследственности, болезнях матери в период беременности , нарушениях кальциевого обмена в следствие рахита , инфекционных, эндокринных болезней, приводящих к деформации костей, в том числе челюстных.
Большое значение придают изменению формы верхней и нижней челюстей под воздействием мышц, в том числе собственно жевательных. Зубоальвеолярная и базальная дуги верхней челюсти под их воздействием сдавливаются в боковых участках и вытягиваются в переднем. Изменение базальной части верхней челюсти приводят к изменению формы костного неба, дна носовой полости, что в свою очередь затрудняет носовое дыхание. Изменяется форма нижней челюсти: впереди нижнечелюстных углов образуется углубления , укорачивается ветвь нижней челюсти, увеличиваются нижнечелюстные углы за счет тяги мышц опускающих нижнюю челюсть, удлиняется нижняя часть лица.
В основе патогенеза открытого прикуса лежит зубоальвеолярное укорочение в области фронтальной группы зубов; зубоальвеолярное удлинение в области моляров или сочетание этой патологии.
II. Клинические формы открытого прикуса:
1. Гнатическая (рахитическая форма открытого прикуса).
2. Зубоальвеолярная.
По тяжести аномалии различают следующие клинические формы:
1 степень тяжести - отсутствие контакта в вертикальной плоскости между верхними и нижними резцами.
2 степень тяжести - отсутствие контакта в вертикальной плоскости между верхними и нижними резцами и клыками.
3 степень тяжести – контакт сохранён только на молярах.
При осмотре обнаруживают удлинение лица, короткую верхнюю губу, развернутый угол нижней челюсти.
Открытый прикус может развиваться в разных возрастных периодах. Степень выраженности аномалии определяют по величине вертикальной щели. I степень- до 5 мм, I I – от5 мм до 9 мм, I I I- больше 9 мм.Следует учитывать локализацию зубоальвеолярного укорочения и выделять 3 разновидности открытого прикуса : 1- характеризуется зубоальвеолярным укорочением в области верхних зубов, 2-в области нижних зубов. 3- в области верхних и нижних. Открытый прикус нередко сопровождается зубоальвеолярным удлинением в боковых участках верхней челюсти, увеличением нижнечелюстных углов.
Следует отметить, что при открытом прикусе не происходит перестройки пародонта зубов, удерживающих межальвеолярную высоту, несмотря на то, что они находятся в состоянии функциональной перегрузки. С возрастом межальвеолярная высота не уменьшается. Частичная потеря зубов не вызывает существенной перестройки зубных рядов и альвеолярных отростков. Это обусловлено низкими клиническими коронками боковых зубов, гипертрофией альвеолярных отростков в дистальных отделах челюстей и недоразвитием и по высоте в переднем отделе. Различают зубоальвеолярный и гнатический открытый прикус. Для первой формы характерно поражение на уровне альвеолярного отростка. Скелетная форма (гнатическая) связана с изменением лицевого скелета.
При изучении ТРГ открытого прикуса обнаружено: высота лица значительно увеличена за счет увеличения высоты нижней части; высота ветви нижней челюсти увеличена; угол нижней челюсти значительно увеличен. Отмечается тенденция к недоразвитию апикального базиса верхней челюсти. В сагиттальном направлении положение челюстей относительно основания черепа не изменено, в вертикальном отмечается увеличение угла наклона нижней челюсти. На формирование открытого прикуса влияют положения челюстей в лицевом скелете и развитие альвеолярных отростков в вертикальном направлении.
III. Терапия открытого прикуса у взрослых – сложная задача. выбор метода лечения определяется формой аномалии и степенью ее тяжести.
Ортодонтическое лечение показано только при зубоальвеолярной форме и при разобщении зубов не более 3-5 мм.
Принципы ортодонтического лечения открытого прикуса у детей нельзя применять при лечении взрослых. У них не удается добиться перестройки альвеолярного отростка даже с использованием компактостеотомии в области зубов, удерживающих межальвеолярную высоту. Усилие ортодонта направлены на вытяжение разобщенных зубов при помощи межчелюстного вытяжения.
Лечение открытого прикуса, особенно у подростков и взрослых должно быть комплексным, включающим по показаниям хирургические мероприятия, обучение у логопеда правильной артикуляции языка с окружающими тканями, применение лечебной гимнастики для нормализации функций дыхания, глотания; использование внутриротовых ортодонтических аппаратов с упором для языка , приспособлениями для зубоальвеолярного удлинения в области открытого прикуса, применение вертикальной внеротовой стяги для вертикального перемещения зубов .
К ортопедическим методам относят уменьшение межальвеолярной высоты за счет сошлифовывания зубов, удерживающих ее и протезирование с увеличением высоты клинических коронок зубов, находящихся вне окклюзии.
Литература
1. Персин Л.С. Ортодонтия. Лечение зубочелюстных аномалий: Учебник для вузов. – М.: ООО «Ортодент-инфо», 1999. – 297 с.: ил.
2. Щербаков А.С. Аномалии прикуса у взрослых.
3. Хорошилкина Ф.Я. Руководство по ортодонтии. –М.:Медицина,1999.
Занятие № 19
Тема занятия: “Перекрестный прикус”.
Цель занятия: освоить клинические принципы диагностики и ортодонтические методы лечения перекрестного прикуса у взрослых.
Контрольные вопросы
I. Этиология. Патогенез перекрестного прикуса.
II. Клинические формы. Диагностика.
III. Методы комплексного лечения.
Содержание занятия
I. Перекрестный прикус может быть самостоятельной аномалией или симптомом прогенического прикуса. Кроме того, он может сочетаться с открытым и прогнатическим. Увеличение частоты аномалии у взрослых связано с окклюзионными нарушениями вследствие частичной потери зубов и деформации зубных рядов. Окклюзионная дисгармония является причиной смещения нижней челюсти и нарушения координации жевательных мышц правой и левой стороны. Зубные признаки перекрестного прикуса проявляются нарушениями смыкания зубов в трансверзальном направлении и хорошо определяются на диагностических моделях. Диагностика этой аномалии не вызывает значительных затруднений, основная задача состоит в установлении патогенеза перекрестного прикуса и глубины поражения зубочелюстной системы.
Развитие перекрестного прикуса могут обусловливать следующие причины :наследственность, вредные привычки, атипичное расположение зачатков зубов и их ретенция , задержка смены молочных зубов постоянными, нарушение последовательности прорезывания зубов, нестершиеся бугры молочных зубов, неравномерные контакты зубных рядов, раннее разрушения и потеря молочных моляров, нарушение носового дыхания, бруксизм не координированная деятельность жевательных мышц, гемиатрофия лица, травма, анкилоз височно-нижнечелюстного сустава ,односторонний чрезмерный рост тела челюсти или его задержка.
II. Клиника аномалии разнообразна. Ее клинические формы систематизированы И.И. Ужумецкене, которая выделила три формы:
1. буккальный перекрестный прикус:
а) без смещения нижней челюсти в сторону;
б) со смещением нижней челюсти в сторону;
2. лингвальный перекрестный прикус;
3. сочетанный (буккально-лингвальный).
Буккальный обусловлен сужением верхнего зубного ряда, расширением нижнего.
Лингвальный – расширением верхнего зубного ряда и сужением нижнего.
Перекрестный прикус может быть обусловлен нарушениями формы зубного ряда и их соотношения в трансверзальном направлении, смещением нижней челюсти в сторону вследствие нарушения окклюзионных взаимоотношений или мышечной деформации. В отличии от детей у взрослых перекрестный прикус со смещением нижней челюсти характеризуется асимметрией лица.
При установлении неправильного трансверзального смыкания зубов следует определить, есть ли смещение нижней челюсти. Асимметрия лица и несовпадение средних линий между центральными резцами верхней и нижней челюсти не является достоверным признаком смещения нижней челюсти. Асимметрия лица может быть обусловлена нарушениями в развитии скелета, а несовпадение средних линий – смещением зубов в сагиттальном направлении в результате частичной потери зубов.
Для дифференциальной диагностики разновидностей перекрестного прикуса применяют клинические пробы разработанные Ильиной-Маркосян. Они основаны на том, что в положении покоя нижней челюсти или при широком открывании рта при наличии смещения нижней челюсти в суставе асимметрия исчезает. На R-граммах ВНЧС при смещении нижней челюсти определяется различное положение суставных головок в височно-нижнечелюстных ямках. Смещение нижней челюсти у взрослых следует дифференцировать от синдрома Тиммона. Синдром обусловлен деформацией окклюзионной поверхности вследствие частичной потери зубов или разрушения их коронок. Деформация приводит к преждевременному окклюзионному контакту, в ответ на который следует рефлекторное смещение нижней челюсти в удобное положение.
В дифференциальной диагностике аномалии и синдрома имеет значение анамнез.
Сформировавшийся в детстве перекрестный прикус вызывает перестройку зубочелюстной системы и лицевого скелета. У взрослых со смещением челюсти не происходит изменений лицевого скелета, следствием этого синдрома являются заболевания ВНЧС, деформация окклюзионной поверхности и травматическая окклюзия.
У взрослых вторичные изменения зубных рядов определяются характером смыкания боковых зубов и степенью тяжести перекрестного прикуса.
Если боковые зубы находятся в обратном перекрытии, но сохраняют контакт – отсутствуют условия для перестройки зубных рядов. Отсутствие контакта приводит к зубоальвеолярному перемещению зубов, находящихся в зоне перекрестного прикуса, это в свою очередь осложняет клиническую картину. Травматическая окклюзия при тяжелых формах перекрестного прикуса выражена во всех отделах зубного ряда. Вертикальное перемещение боковых зубов вызывает блокирование движений нижней челюсти. Травматическая окклюзия проявляется маргинальным пародонтитом или повышенной стираемостью твердых тканей зубов. Все эти изменения могут обусловить уменьшение межальвеолярной высоты и высоты нижней трети лица.
III. Ортодонтическое лечение у взрослых возможно. Оно показано, когда аномалия обусловлена несоответствием зубных рядов в трансверзальном направлении или боковым смещением нижней челюсти.
Усилия ортодонта направлены на исправление формы зубных рядов и перестройку вертикального соотношения боковых зубов, занимающих неправильное положение.
Лечение проводят в два этапа. Сначала восстанавливают форму зубных рядов с помощью расширяющих ортодонтических аппаратов, затем осуществляют коррекцию окклюзии путем пришлифовывания твердых тканей зубов.
Исправление формы зубных рядов при их сужении добиваются с помощью съемных и несъемных ортодонтических аппаратов (пластинки с винтами, лингвальные дуги, дуга Энгля). Для ускорения лечения проводят компактостеотомию.
Положительным результатом лечения у взрослых можно считать создание хотя и обратного, но максимального контакта.
При смещении нижней челюсти в сторону рекомендуется использование ортодонтических небных пластинок с наклонной плоскостью в боковом отделе, позволяющей поставить нижнюю челюсть в состояние центральной окклюзии.
Ортопедическое лечение показано при скелетных формах перекрестного прикуса. При целостных зубных рядах и перекрестном прикусе, проводят протезирование боковых зубов искусственными коронками (цельнолитые). При отсутствии зубов – цельнолитыми мостовидными протезами. Путем соответствующей моделировки коронок и промежуточной части протеза увеличивают окклюзионный контакт.
При перекрестном прикусе, обусловленном смещением нижней челюсти и отсутствием зубов, лечение проводят одновременно. При протезировании во время определения центрального соотношения челюсти находят правильное положение челюсти. Его контролируют при помощи R-граммы ВНЧС и фиксируют положение челюсти соответственным конструированием протеза. Для удержания нижней челюсти в нужном положении на стороне смещения искусственные зубы и коронки моделируют с выраженными буграми, которые препятствуют смещению челюсти. Чаще изменение положения нижней челюсти перед протезированием проводят на ортодонтической пластине с боковой наклонной плоскостью (ортодонтическая подготовка перед протезированием).
Литература
1. Персин Л.С. Ортодонтия. Лечение зубочелюстных аномалий: Учебник для вузов. – М.: ООО «Ортодент-инфо», 1999. – 297 с.: ил.
2. Руководство по ортодонтии /Под ред. Ф.Я. Хорошилкиной. – М.: Медицина, 1999. – 800 с.: ил.
3. Щербаков А.С. Аномалии прикуса у взрослых.
Дата добавления: 2018-11-24; просмотров: 479; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
