K21. Гастроэзофагеальная рефлюксная болезнь.
ГЭРБ - хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, приводящим к поражению нижнего отдела пищевода.
Истинная частота ГЭРБ у детей и взрослых не уточнена. Разброс данных о распространенности ГЭРБ у детей с заболеваниями гастродуоденальной зоны в нашей стране значительный - от 8,7 до 49,0%. Соотношение ГЭРБ у лиц мужского и женского пола любого возраста составляет 2-3 : 1.
Этиология и патогенез
ГЭРБ - многофакторное заболевание, непосредственной причиной которого является ГЭР. Выделяют два вида ГЭР:
• кислотный рефлюкс - снижение рН в пищеводе до уровня 4,0 и менее вследствие попадания в его полость кислого желудочного содержимого;
• щелочной рефлюкс - повышение рН в пищеводе до уровня более 7,5 при попадании в его полость дуоденального содержимого (желчи и панкреатического сока).
Среди множества факторов, обусловливающих возникновение ГЭР, ведущим является нарушение запирательного механизма кардии, возникающее вследствие незрелости нижнего пищеводного сфинктера. Однако у больных ГЭРБ чаще имеет место абсолютная недостаточность кардии, которая может возникать вследствие оперативных вмешательств на кардии и пищеводе, при пороках развития пищевода, морфофункциональной незрелости вегетативной нервной системы, респираторных расстройствах, пищевой аллергии и т.д.
|
|
|
Предрасполагающие и провоцирующие факторы развития ГЭРБ представлены в табл. 2-3.
Таблица 2-3. Факторы риска развития ГЭРБ

Основное условие предупреждения ГЭРБ - нормальное функционирование нижнего пищеводного сфинктера (рис. 2-4).

Рис. 2-4. «Весы» при ГЭРБ: агрессивные и защитные факторы
Механизмы формирования дисфункции нижнего пищеводного сфинктера следующие.
• Первичное снижение давления сфинктера.
• Увеличение количества и продолжительности эпизодов преходящего расслабления сфинктера, к которому могут приводить его транзиторная релаксация, постоянная релаксация, временное повышение внутрибрюшного давления.
• Полная или частичная деструкция сфинктера (при развитии грыжи пищеводного отверстия диафрагмы).
Патогенез ГЭРБ по аналогии с патогенезом ЯБ («весами» Шея) можно представить в виде весов, где перевешивают агрессивные факторы (см. рис. 2-4).
Классификация
Общепринятой классификации ГЭРБ как заболевания не существует, рабочая классификация представлена в табл. 2-4.
Таблица 2-4. Классификация ГЭРБ

Клиническая картина
При ГЭРБ принято выделять эзофагеальные и экстраэзофагеальные симптомы.
|
|
|
К эзофагеальным симптомам относятся:
• изжога;
• регургитация;
• симптом мокрого пятна;
• отрыжка воздухом, кислым, горьким;
• периодическая боль за грудиной, боль или неприятные ощущения при глотании (одинофагия);
• расстройство акта глотания (дисфагия). Экстраэзофагеальные симптомы включают жалобы, свидетельствующие о вовлечении в процесс дыхательной, сердечно-сосудистой и других систем, лор-органов.
Распространенность ГЭР при бронхиальной астме у детей колеблется от 9 до 80%, имеются связи ГЭР с другими заболеваниями бронхолегочной системы: хронической пневмонией, рецидивирующим и хроническим бронхитом, затяжным бронхитом, муковисцидозом.
К ГЭР-ассоциированным кардиоваскулярным проявлениям относят аритмии вследствие инициации эзофагокардиального рефлекса.
Оториноларингологические симптомы: покашливание, «застревание» пищи в горле или чувство комка, першения в горле, охриплость голоса, боли в ухе.
Стоматологические симптомы: эрозии эмали зубов, кариес зубов.

Диагностика
Золотым стандартом диагностики считается внутрипищеводная рН-метрия (суточное рН-мониторирование) (табл. 2-5).
|
|
|
Таблица 2-5. Методы диагностики ГЭРБ

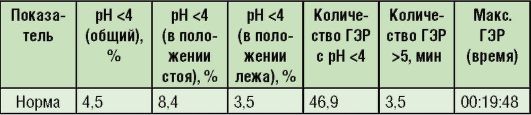
При оценке полученных результатов используют нормативные показатели, разработанные T.R. DeMeester (1993), для детей старше 12 лет и взрослых (табл. 2-6).
Таблица 2-6. Нормальные показатели 24-часового рН-мониторирования
При УЗИ определяют диаметр пищевода у детей, в норме равный 7-10 мм. Диаметр нижней трети пищевода более 11 мм (во время глотка - 13 мм) может указывать на выраженную недостаточность кардии. При двойном допплеровском контроле можно зафиксировать обратное движение жидкости из желудка в пищевод. Эндоскопическое исследование позволяет оценить состояние слизистой оболочки, наличие осложнений ГЭРБ: эрозивного эзофагита (рис. 2-5, а), пептической стриктуры пищевода (рис. 2-5, б), кандидоза пищевода (рис. 2-5, в).

А б в
Рис. 2-5. Эндоскопическая картина при ГЭРБ:
а - эрозивный эзофагит; б - пептическая стриктура пищевода; в - кандидоз пищевода
Прицельную биопсию слизистой оболочки пищевода с последующим гистологическим исследованием материала проводят при расхождении между рентгенологическими и эндоскопическими данными, атипичном течении эрозивно-язвенного эзофагита, при подозрении на метапластический процесс в пищеводе.
|
|
|
Патоморфология
Вариантами гистологического заключения являются разные степени воспаления слизистой оболочки пищевода, реже определяют воспалительно-дистрофические изменения, значительно реже - метапластические изменения и казуистически редко - признаки злокачественного перерождения. У детей чаще обнаруживают гиперплазию эпителия в виде утолщения слоя базальных клеток и удлинения сосочков, инфильтрацию лимфоцитами и плазматическими клетками, полнокровие сосудов подслизистого слоя.
Дифференциальная диагностика
При дисфагии важно исключить доброкачественные и злокачественные опухоли пищевода и непептические стриктуры пищевода (химические, лекарственные, при болезни Крона, инфекционных эзофагитах).
При желудочно-кишечном кровотечении ГЭРБ дифференцируют от синдрома Маллори-Вейсса, кровотечения из варикозно расширенных вен пищевода, кровотечений, осложняющих течение ЯБ. Для этого выполняют клинический анализ крови (содержание эритроцитов, гемоглобина, гематокрита), анализ кала на скрытую кровь, определяют уровень железа в сыворотке крови.
При болевом синдроме в грудной клетке дифференциальную диагностику проводят со стенокардией. С этой целью выполняют кардиологические исследования.
При бронхоспазмах исключают бронхиальную астму, хронический бронхит. Таким пациентам проводят исследование функции внешнего дыхания, рентгенографию и т.д.
Лечение
Лечебные мероприятия при ГЭРБ базируются на трех основных принципах:
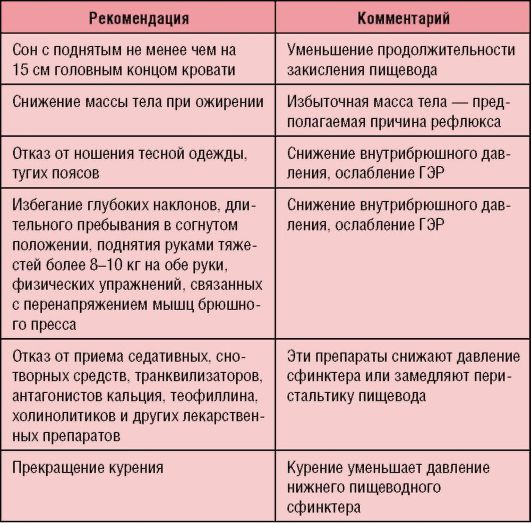
• немедикаментозных методах (нормализации образа жизни, режима дня и питания) (табл. 2-7);
• консервативной терапии;
• хирургической коррекции.

Таблица 2-7. Изменение стиля жизни при ГЭРБ
В настоящее время используют три основные стратегии лечения ГЭРБ:
• монотерапию - применение одного антирефлюксного препарата;
• комплексную, поэтапно усиливающуюся (step-up) терапию;
• терапию с поэтапным уменьшением (step-down) активности.

Из антирефлюксных препаратов (прокинетиков) применяют метоклопрамид (церукал*, перинорм*), домперидон (мотилиум*, мотилак*). Более предпочтителен домперидон, который назначают в дозе 0,25 мг/кг, детям с массой тела до 30 кг - 5 мг, более 30 кг - в виде суспензии или таблеток по 10 мг 2-3 раза в сутки за 15-20 мин до еды и при необходимости дополнительно перед сном. Курс лечения - 2-3 нед.
Церукал* в таблетках назначают реже, коротким курсом, детям старше 6 лет по 5 мг 1-3 раза в день, старше 14 лет - по 5-10 мг 3-4 раза в день, таблетку проглатывают целиком за 30 мин до еды и запивают небольшим количеством воды. Максимальная разовая доза (РД) составляет 20 мг, суточная доза - 60 мг.
Назначают гелеобразные, невсасывающиеся антацидные препараты: алгелдрат + магния гидроксид (маалокс*, алмагель*), алюминия фосфат (фосфалюгель*) в виде суспензии по 15 мл 3-4 раза в день через 1 ч после еды и на ночь, детям до 4 лет - 1/2 пакетика, старше 4 лет - 1 пакетик. Маалокс* выпускается также в форме жевательных таблеток, во флаконах по 250 мл. Курс лечения - 2-3 нед.

У детей старшего возраста можно применять блокаторы Н2-рецепторов в таблетках и капсулах: ранитидин - препарат II поколения, фамотидин - препарат III поколения (гастросидин*, квамател*, фамосан*) внутрь по 1-2 мг/кг в сутки: у детей массой тела более 10 кг дозу делят на 2 приема, менее 10 кг - на 3 приема.
Препараты назначают на 3-4 нед с постепенной отменой, недопустимы однократный прием или резкая отмена ввиду опасности синдрома рикошета или синдрома отмены - свойства Н2-блокаторов при резком прекращении их приема вызывать увеличение кислотности и, как следствие, обострение заболевания. Для профилактики обострения заболевания используют половину СД препарата.
ИПН - блокаторы +/К+-АТФазы. Омепразол (лосек*, омез*) - препарат I поколения - назначают с 12 лет по 1 капсуле (20 мг) 1 раз в день натощак. Пациентам с тяжелым течением рефлюкс-эзофагита дозу увеличивают до 40 мг один раз в день. ИПН являются смесью R- (от лат. rota dexterioz - «правое колесо, по часовой стрелке») и S- (от лат. sinister - «левый, или против часовой стрелки») изомеров. Рабепразол (париет*) - препарат II поколения - назначают с 12 лет по 20 мг один раз в день утром. Первые два поколения ИПН являются R-изомерами. Эзомепразол - препарат III поколения - является S-изомером омепразола, обладает более высокой биодоступностью по сравнению с другими ИПН. Эзомепразол (нексиум*) назначают по 40 мг 1 раз в день.
Курс лечения ИПН - 4-6 нед, при необходимости - до 12 нед. Капсулы проглатывают целиком, не разжевывая. Если после первого курса излечения эзофагита не наступает или симптомы остаются, рекомендуют дополнительный 4-недельный курс лечения по 20 мг 1 раз в сутки. Синдром рикошета при отмене ИПН не наблюдается.
Принимая во внимание значимость нервной системы в генезе ГЭРБ, патогенетически оправданно назначение комплексной терапии, в том числе вазоактивных препаратов (кавинтона*, винпоцетина*, циннаризина и др.), ноотропов (пантогама*, ноотропила* и др.), препаратов комплексного действия (фенибута*, глицина), седативных препаратов растительного происхождения (ново-пассита*, персена*, пустырника, валерианы).
Рекомендуют физиотерапию: электрофорез с церукалом* на область эпигастрия, с бромом - на воротниковую зону, электросон.
При неэффективности терапии ГЭРБ и ее осложнений проводят антирефлюксное хирургическое вмешательство.
Профилактика
Немедикаментозные методы профилактики ГЭРБ направлены на изменение образа жизни пациента в целях устранения факторов риска, приводящих к дисфункции нижнего сфинктера пищевода, а также на соблюдение диетотерапии.
Длительность диспансерного наблюдения за пациентами с ГЭРБ при отсутствии рецидивов должна составлять не менее 3 лет в III группе учета. В фазу ремиссии заболевания назначают фитотерапию или минеральные воды, санаторно-курортное лечение.
Следует учитывать, что ГЭРБ редко представлена в моноварианте и чаще всего сочетается с другими органическими заболеваниями гастродуоденальной зоны, поэтому важно проводить лечение и профилактику основного и/или сопутствующего заболевания.
Прогноз
В большинстве случаев у пациентов с ГЭРБ оказываются эффективными комбинированные немедикаментозные и медикаментозные методы лечения. Однако часто после прекращения приема лекарственных препаратов наблюдаются рецидивы и требуется длительная поддерживающая терапия. Именно поэтому перед ее началом необходимо оценить риск развития осложнений ГЭРБ.
Дата добавления: 2020-12-12; просмотров: 181; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
