Диабетическая ангиопатия нижних конечностей: клиника, диагностика, лечение
Кузин
Развивается у лиц, страдающих сахарным диабетом, и характеризуется поражением как мелких (микроангиопатия), так и крупных сосудов (макроангиопатия). При микроангиопатии наиболее существенным изменениям подвергаются сосуды микроциркуляторного русла — артериолы, капилляры и венулы. Наблюдается пролиферация эндотелия, утолщение базальных мембран, отложение мукополисахаридов в стенках, что в конечном итоге приводит к сужению и облитерации просвета. В результате этих изменений ухудшается микроциркуляция и наступает гипоксия тканей. Проявлениями микроангиопатии наиболее часто являются диабетическая ретинопатия и нефропатия.
При макроангиопатии в стенках магистральных артерий обнаруживаются изменения, характерные для атеросклероза. На фоне сахарного диабета создаются благоприятные условия для развития атеросклероза, который поражает более молодой контингент больных и быстро прогрессирует. Типичным для диабета является артериосклероз Менкеберга — кальциноз средней оболочки артерии.
При диабете высока частота мультисегментарных поражений артериального русла. Отличительной особенностью является поражение артерий среднего и малого калибра (подколенной, берцовых, артерий стопы).
Диабетическая ангиопатия нижних конечностей. В течении ангиопатий имеются некоторые специфические особенности: 1) раннее присоединение симптомов нейропатии с потерей поверхностной и глубокой чувствительности и полиневрита различной степени выраженности (от чувства жжения и онемения отдельных участков или всей стопы до выраженного болевого синдрома); 2) появление трофических язв и даже гангрены пальцев стоп при сохраненной пульсации периферических артерий. Инфицирование стоп может возникнуть после незначительной травмы, трещин, некроза кожи и проявиться целлюлитом дорсальной поверхности стопы, глубоким абсцессом плантарного пространства, остеомиелитом костей дистального отдела стопы или гангреной всей стопы; 3) сочетание ангиопатий нижних конечностей с ретино- и нефропатией.
|
|
|
Клиническая картина диабетических ангиопатий складывается из сочетания симптомов полинейропатии, микроангиопатии и атеросклероза магистральных артерий. Среди последних чаще поражаются подколенная артерия и ее ветви. В отличие от облитерирующего атеросклероза диабетическая макроангиопатия нижних конечностей характеризуется более тяжелым и прогрессирующим течением, нередко заканчивающимся развитием гангрены. В связи с высокой подверженностью больных сахарным диабетом инфекционным заболеваниям гангрена стопы часто бывает влажной.
|
|
|
Основными условиями успешного лечения диабетических ангиопатий являются оптимальная компенсация сахарного диабета и нормализация нарушенного метаболизма углеводов, жиров, белков, минерального обмена. Это достигается назначением индивидуальной диеты с ограничением легкоусвояемых углеводов и животных жиров, анаболических гормонов, препаратов калия, гипогликемических средств (предпочтительно применение диабетона), а также адекватной терапии инсулином и его аналогами. Одним из обязательных компонентов комплексной терапии должен быть тот или иной ангиопротектор (добезилат, пармидин и др.).
Наличие язвенно-некротических изменений не является противопоказанием к назначению консервативной терапии, которая нередко ведет к мумификации ограниченных некротических участков и их самоотторжению. В подобных случаях надо отдавать предпочтение внутриартериальной инфу-зии лекарственных препаратов. Больным с выраженной ишемией нижних конечностей целесообразно проводить также гравитационный плазмаферез, который способствует уменьшению ишемических болей, более быстрому отторжению гнойно-некротических участков и заживлению ран.
Ишемическая болезнь сердца и ее осложнения: диагностика, хирургическое лечение.
|
|
|
Ишемическая болезнь сердца (ИБС )- острое или хроническое поражение миокарда, обусловленное уменьшением или прекращением доставки кислорода к сердечной мышце, возникающее в результате патологических процессов в системе коронарных артерий.
Это ситуация может быть следствием :
· атеросклероза коронарных артерий
· спазм неизменённых ( или малоизменённых) коронарных артерий
· повышения активности свёртывающей системы крови( или снижения активности противосвёртывающей системы)
В патогенезе ишемической болезни сердца основную роль играет нарушение баланса между потребностью миокарда в кислороде и доставкой его к мышце сердца.
Атеросклеротическое поражение венечных артерий может быть ограниченным или диффузным. Обтурация их просвета приводит к очаговой ишемии миокарда, которая может быть обратимой или необратимой (инфаркт миокарда). Важнейшим симптомом ишемии являются загрудинные боли, стенокардия.
Осложнения.
· стабильная стенокардия напряжения
· нестабильная стенокардия
· инфаркт миокарда
· постинфарктный кардиосклероз
· нарушения ритма и проводимости
· сердечная недостаточность
|
|
|
Диагностика
Диагноз устанавливается на основании:
1.жалоб : боли за грудиной давящего ,сжимающего ,колющего, пекущего характера; с иррадиацией в левую руку, левое плечо, нижнюю челюсть слева, зубы, в область шеи слева, в межлопаточную область, в эпигастральную область. В крайне редких случаях иррадиация в правые отделы; боли связаны с физ. нагрузкой или возникают в покое; купируются нитроглицерином или же проходят после прекращения воздействия провоцирующего фактора(холод, ходьба против ветра, стресс, физ. нагрузка и т.д...); длятся не более 2-7 мин., или же до 30 и более минут).Одышка ; кашель;отёки .Так же возможны жалобы на снижение работоспособности, слабость, сонливость.
2.анамнеза заболевания
3.Инструментальных методов исследования:
Экг-позволяет диагностировать заболевание, оценить его тяжесть, выявить локализацию и обширность недостаточности кровообращения миокарда и постинфарктного кардиосклероза , а также обнаружить нарушения ритма и проводимости сердца. Одним из ранних признаков хронической ИБС является изменение формы сегмента ST с чётко видимым крутым переходом его в зубец T. При горизонтальном смещении сегмента ST от изоэлектрической линиии на 1 мм и более можно уверенно говорить об ИБС. Так же могут наблюдаться различные изменения зубца T. Важную информацию дает электрокардиограмма, полученная в покое и при дозированной физической нагрузке на велоэргометре.
Большое значение имеет цветное ультразвуковое допплерографическое и эхокардиографическое исследование. Оно позволяет определить изменения сократительной способности миокарда. По характеру движений стенок желудочков сердца можно выявить очаг и распространенность ишемии миокарда по зонам гипокинезии, акинезии или дискинезии в зоне, снабжаемой суженной ветвью венечной артерии. Замедление скорости движения стенок желудочка при сокращении миокарда называют гипокинезией, отсутствие движения стенки желудочка — акинезией. При аневризме сердца в момент сокращения непораженного миокарда рубцово-измененный участок выпячивается (дискинезия). Эхокардиографическое исследование позволяет определить систолический, конечно-диастолический и остаточный объемы левого желудочка, фракции выброса, минутный объем и сердечный индекс и другие показатели гемодинамики. Наиболее точную информацию о состоянии коронарного кровообращения дает магнитно-резонасная томография. Для уточнения степени и локализации сужения венечных артерий, состояния периферического и коллатерального кровообращения в сердечной мышце производят коронарографию. Это важно для определения локализации и протяженности сужения перед и во время операции.
Показания к коронарографии следующие:
· Стенокардия напряжения выше III ФК при отсутствии эффекта от лекарственной терапии.
· Стенокардия напряжения I-II ФК после ИМ.
· Стенокардия напряжения с блокадой ножек пучка Гиса в сочетании с признаками ишемии по данным сцинтиграфии миокарда.
· Тяжёлые желудочковые аритмии.
· Стабильная стенокардия у больных , которым предстоит операция на сосудах ( аорте, бедренных, сонных артериях).
· Реваскуляризация миокарда ( балонная дилатация, аортокоронарное шунтирование).
· Уточнение диагноза по клиническим или профессиональным ( например у лётчиков) соображениям. Коронарографию выполняют пациента ,которым планируется операция на сердце, старше 40 лет, пациентам с гиперлипидемией, сахарным диабетом, наследственной предрасположенностью к ИБС.
Так же возможно использовать радионуклидные исследования ,которые позволяют уточнить обширность очага поражения миокарда по степени накопления нуклида в миокарде.
Лечение
Хирургическое лечение показано больным ИБС в следующих случаях:
· Невозможно выполнить ангиопластику венечных артерий или в случаях, когда ангиопластика закончилась неудачей.
· При остром коронарном синдроме, не поддающемся медикаментозной терапии, с признаками значительной ишемии миокарда и нарушением центральной гемодинамики.
· При стабильной стенокардии больным ИБС, у которых операция значительно улучшает качество жизни, продлевает выживаемость, -стеноз ствола левой венечной артерии более 50%, наличие функционально значимых (более 70%) стенозов одной и более венечных aртерий и невозможность выполнить АП.
· При наличии функционально значимых (более 70%)стенозов одной и более венечных артерий при операциях на открытом сердце.
Неотложное показание к реваскуляризации миокарда-нестабильная «Предынфарктная ангина», не поддающаяся консервативному лечению, а так же резко выраженный стеноз левой венечной артерии, стеноз проксимального участка передней межжелудочковой ветви левой венечной артерии, т.к. их закупорка сопровождается обширным инфарктом миокарда. При стабильной стенокардии, поддающейся медикаментозному лечению операцию проводят в плановом порядке. Результат операции-восстановление коронарного кровообращения у 80-90% больных. После операции исчезают явления стенокардии, резко снижается опасность возникновения инфаркта миокарда.
Основной способ хирургического лечения атеросклеротических поражений вечных артерий-аортокоронарное шунтирование (bypass байпас) (рис.1). Операция заключается в создании одного или нескольких анастомозов между восходящей аортой и венечной артерией и ее ветвями дистальнее места стеноза или окклюзии. В качестве шунта используют участок большой подкожной вены (v.sаphena magna).
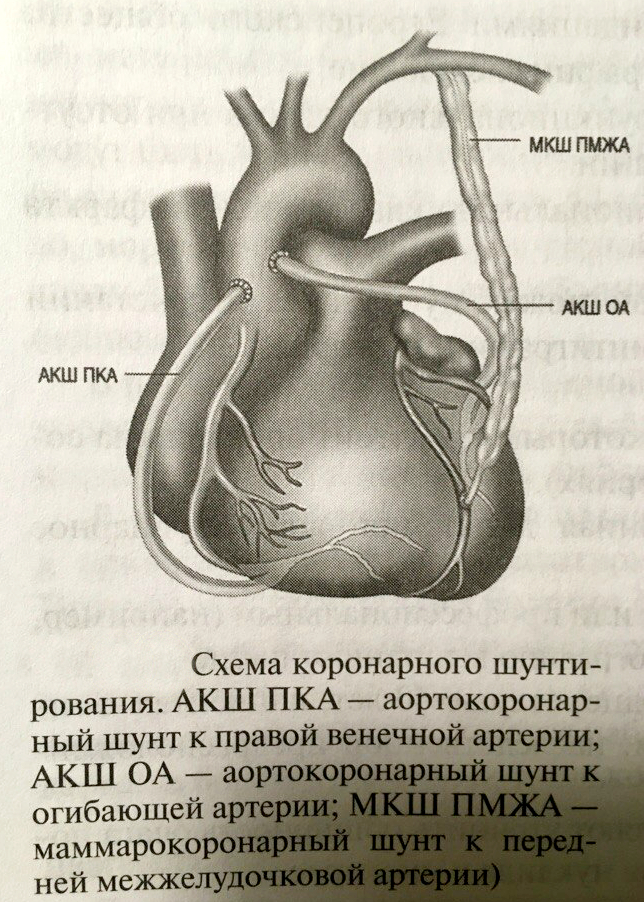 рис.1
рис.1
В 1964 г. В.И. Колесов впервые сделал анастомоз между внутренней грудной и венечной артерией ниже ее сужения (маммарокоронарный анастомоз, рис.2). В настоящее время использование внутренней грудной артерии для васкуляризации миокарда является обязательным.
 рис.2
рис.2
При отсутствии венозных трансплантатов для аортокоронарного шунтирования применяют артериальные трансплантаты из левой лучевой артерии, правой внутренней грудной артерии, надчpевной артерии. По ряду показателей реваскуляризация с применением артерии превосходит аортокоронарное шунтирование с применением сегмента вены. Предпосылки для успешной реваскуляризации миокарда:
· стеноз венечных артерий (50% и более) при хорошей проходимости их периферических отделов;
· остаточный диаметр (не менее 1 мм) периферического участка венечных артерий
· сохранение сократительной способности миокарда (« живой » миокард) дистальнее стеноза артерий.
Операцию выполняют в условиях искусственного кровообращения и мармако-холодовой кардиоллегии. В последние годы все большее распространение получают операции на работающем сердце( « Off-Pump »). При подобных операциях используют стабилизаторы миокарда для обеспечения неподвижного операционного поля. В последние годы с развитием эндоваскулярной рентгенохирургии для лечения сужений венечных сосудов стали применять их дилатацию с помощью специальных зондов с баллонами, которые вводят в просвет артерии. Наполняя баллон контрастным веществом, добиваются растяжения суженного сегмента просвета артерии и восстановления ее проходимости. Достигнутый при дилатации успех можно закрепить установкой стента-металлического каркаса ,который после раздувания баллона не дает венечной артерии вновь сузиться.
Выбор метода операции зависит от характера поражения венечных артерий и состояния пациента по классу NYHA. Делаются попытки разрушения атеросклеротической бляшки лучом лазера. При развитии у больного инфаркта миокаpда вследствие тромбоза суженной венечной артерии выполняют экстренную коронарографию и ангиопластику тромбированного участка артерии. Таким птём м добиваются реканализации закрытой венечной артерии. Впоследствии выполняют aортокоронарное шунтирование в плановом порядке.
109. Облитерирующие заболевания артерий нижних конечностей. Классификация заболеваний, клиника, дифференциальная диагностика, лечение. Профилактика.
Савельев
Облитерирующие заболевания артерий(ОЗА):
1.Облитерирующий атеросклероз – хроническое заболевание, в основе которого лежат системные дегенеративные изменения сосудистой стенки с образованием атером в субинтимальном слое с последующей их эволюцией.
Факторы риска: АГ, СД, курение, нарушение липидного обмена, высокое содержание фибриногена, повышение содержания гомоцистеина в плазме, гиподинамия, нерациональное питание.
Для клинической практики наиболее значим атеросклероз коронарных артерий, сонных артерий, брюшной аорты и артерий нижних конечностей.
2. Облитерирующий тромбангиит – системное иммунопатологическое воспалительное заболевание артерий и вен, преимущественно мелкого и среднего калибров, с вторичными элементами аутоиммунной агрессии.
Факторы риска: курение, перенесенные инфекции, травмы, отморожения.
Протекает волнообразно. Характерно:
-поражение сосудистого русла развивается по воспалительному сценарию
- в патологический процесс, начиная с ранних этапов развития заболевания, вовлекаются сосуды дистального русла, включая микроциркуляторное звено
- поражению артериального русла всегда сопутствуют тождественные воспалительные изменения в поверхностных и глубоких венах конечностей.
- поражение сосудистого русла конечности чаще всего имеет восходящий характер, т.е с течением времени распространяется от дистальных отделов артерий и вен на проксимальные сегменты
- в периоды стихания острой фазы васкулита в дистальном сосудистом русле происходит развитие коллатеральной сосудистой сети, возрастает количество артерио-венозных анастамозов.
3. Неспецифический аортоартериит – системное заболевание аутоиммунного генеза, ведущее чаще всего к стенозированию аорты и магистральных ветвей. Характеризуется поражением не только брюшной, но и грудной аорты и её дуги. Нередким ведущим синдромом бывает стеноз почечных артерий. Характерно развитие аневризм. Преобладают женщины – гормональное влияние.
Классификация
Локализация поражения:
• аорто-подвздошный сегмент — синдром Лериша (облитерирующий атеросклероз, неспецифический аортоартериит);
• бедренно-подколенный сегмент (облитерирующий атеросклероз);
• подколенно-берцовый сегмент (облитерирующий атеросклероз, облитерирующий тромбангиит);
• многоэтажное поражение (облитерирующий атеросклероз);
• мультифокальное поражение — артерии конечностей, головного мозга, внутренних органов (облитерирующий атеросклероз, неспецифический аортоартериит).
Характер поражения:
• стеноз;
• окклюзия.
Стадии хронической артериальной недостаточности нижних конечностей (по Фонтейну—Покровскому):
• первая — дистанция перемежающейся хромоты непостоянная, более 1000 м;
• вторая — дистанция лимитирующей перемежающейся хромоты:
- А - о т 200 до 1000 м;
- Б –от 25до200м;
• третья — больной может пройти несколько шагов, боли в покое;
• четвёртая — трофические нарушения (язвы, некрозы, гангрена).
Третью и четвёртую стадии принято объединять под общим названием «критическая ишемия».
Клиническая картина
Облитерирующие заболевания брюшной аорты и артерий нижних конечностей проявляются синдромом хронической артериальной недостаточности, складывающимся из ряда симптомов. На ранних стадиях характерны жалобы на повышенную чувствительность к низким температурам, чувство онемения, парестезии и усталости поражённой конечности. Патогномоничен для этого синдрома симптом перемежающейся хромоты. Он заключается в появлении во время ходьбы достаточно резких болей, ощущаемых в определённой группе мышц нижних конечностей и заставляющих больного прекратить движение. Это связано с недостаточным притоком артериальной крови для удовлетворения метаболических потребностей мышц при нагрузке. После небольшого отдыха боль прекращается, и больной вновь может пройти определённое расстояние. Дистанция, проходимая до начала боли в конечности, поразительно повторяется.
Правда следует отметить, что примерно половина пациентов с гемодинамическими изменениями, достаточными для развития перемежающейся хромоты, самостоятельно не жалуются на этот симптом.
Когда кровоток становится недостаточен для удовлетворения метаболических потребностей тканей конечности в отсутствие движений, появляется боль в покое. Она обычно ощущается в пальцах и стопе. Часто боль появляется ночью. В горизонтальном положении происходит потеря компонента гидростатического давления, вызванного силой тяжести столба крови между сердцем и зоной сужения сосуда. Связанное с этим снижение регионарного АД может вызывать уменьшение кровотока через стенозированный участок сосуда до критического порога, после чего возникает болевой синдром. Он приводит к пробуждению пациента. Боль в покое — грозный симптом, предвестник развития гангрены конечности.
Трофические расстройства дистальных отделов конечности проявляются развитием язв. Язвы считают ишемическими, если они возникают на фоне окклюзионно-стенотического поражения артерий и не поддаются лечению в течение 6 нед. Их чаше обнаруживают на подошвенной поверхности стопы или между пальцами, пальцы также могут подвергаться некрозу целиком. Это происходит в результате травмы кожи, даже незначительной. На ишемизированной конечности малейшее повреждение не поддаётся местному лечению и часто прогрессирует. Последняя стадия артериальной недостаточности проявляется некрозами кожи и гангреной. Присоединение вторичной инфекции может привести к развитию влажной гангрены и стать источником сепсиса.
Окклюзия бифуркации аорты и подвздошных артерий (синдром Лериша) характеризуется следующими проявлениями:
• «высокой» перемежающейся хромотой (боль при ходьбе возникает как в икроножных мышцах, так и в области ягодиц и задней поверхности бёдер);
• симптомами артериальной недостаточности мышц тазового дна (недержание газов);
• развитием импотенции;
• симметричным снижением либо отсутствием пульсации бедренных артерий.
Окклюзию бедренных и подколенных артерий встречают наиболее часто. При изолированном поражении поверхностной бедренной артерии клиническая картина скудная, так как сохранение кровотока по глубокой артерии бедра через анастомозы с подколенной артерией достаточно компенсирует кровообращение в дистальных отделах конечности. При сочетании данного поражения с окклюзией аорты или подвздошных артерий клиническая картина более выражена — от болей в икроножных мышцах при ходьбе на короткие дистанции до появления некротических очагов.
При сборе анамнеза важно выяснить характер течения заболевания (длительное монотонное течение либо чередование периодов ремиссии и обострения).
При осмотре поражённой конечности выявляют мышечную гипотрофию, бледность кожных покровов, атрофическое истончение кожи, выпадение волос на голени, гипертрофию и слоистость ногтевых пластинок, гиперкератоз. При пальпации конечности обращают внимание на снижение кожной температуры, наличие или отсутствие пульсации бедренной и подколенной артерий, а также артерий стопы. Для выявления стеноза необходимо произвести аускультацию брюшной аорты и общей бедренной артерии. Наличие систолического шума свидетельствует о стенотическом поражении соответствующего сосуда. Помимо исследования всех конечностей как нижних, так и верхних (а не только поражённых), следует выяснить наличие нарушений кровотока в других сосудистых регионах. В частности, при обследовании больных облитерирующим атеросклерозом необходима аускультация сонных артерий
Дата добавления: 2018-04-04; просмотров: 812; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
