Сроки развития системной токсичности местных анестетиков
- <60 сек - внутрисосудистое введение местного анестетика
- 1-5 мин – частичное внутрисосудистое введение местного анестетика
- 15 мин - введение потенциально токсической дозы местного анестетика для периферической регионарной анестезии (максимальной разовой дозы)
| Пациенты, получившие потенциально токсическую дозу местного анестетика, должны находится под наблюдением не менее 30 минут для оценки признаков развития системной токсичности |
Способы профилактики токсического действия местных анестетиков
- Использование ультразвуковой навигации регионарной анестезии, снижающей вероятность внутривенного введения анестетика.
- Введение анестетика маленькими дозами по 3-5 мл и остановкой на 1530 сек с этапной оценкой наличия признаков системной токсичности.
- Обязательное выполнение аспирационных проб на всех этапах манипуляции.
- Обязательное соблюдение диапазона рекомендуемых доз местного анестетика.
- При необходимости введения максимальной дозы местного анестетика в обильно васкуляризированные области рекомендуется использовать препараты с низким кардиотоксическим эффектом (лидокаин, ропивакаин).
- Использование специальных игл для регионарной анестезии, обеспечивающих введение местного анестетика по методике «неподвижной иглы».
Интенсивная терапия системной токсичности местными анестетиками
При развитии первых признаков системной токсичности необходимо прекратить введение местных анестетиков. Терапия системной токсичности местными анестетиками зависит от ее интенсивности. Последовательность действий начинается с общепринятых рекомендаций по интенсивной терапии критических состояний. Обеспечивают проходимость верхних дыхательных путей, подачу 100 % кислорода и адекватную вентиляцию легких, поскольку судорожный порог снижается на фоне метаболического ацидоза и увеличенного рСО2; кроме того, ацидоз усиливает кардиотоксический эффект местных анестетиков.
|
|
|
Быстрое купирование судорог помогает предотвратить развитие ацидоза и гипоксии, которые могут усугубить кардиотоксичность анестетика. При развитии гипотензии – расширение объема инфузионной терапии, при неэффективности – предпочтительна инфузия адреналина для достижения целевого уровня артериального давления. В случае остановки сердечной деятельности - сердечно-легочная реанимация, которая при остановке кровообращения, вызванной системной токсичностью местного анестетика имеет свои особенности.
Следует помнить, что при остановке сердечной деятельности, вызванной токсическими проявлениями бупивакаина, реанимационные мероприятия необходимо проводить не менее 60 мин. Для увеличения эффективности реанимационных мероприятий следует использовать жировую эмульсию.
|
|
|
Существуют два основных механизма «липидного спасения»:
1. «Липидное вымывание» – местный анестетик плазмы крови связывается с липидом, в результате чего концентрация свободного местного анестетика в плазме снижается, а часть анестетика, фиксированного к цитоплазматической мембране по градиенту концентраций, отсоединяется от мембраны миокардиоцита и уходит в плазму крови, где связывается молекулами липида.
2. Липид как энергетический субстрат для митохондрий сердца. Жировая эмульсия устраняет вызванное токсическим действием МА торможение транспорта жирных кислот в митохондриях, способствуя восстановлению синтеза АТФ.
В настоящее время нет доказанных преимуществ одних жировых эмульсий перед другими. Но, вместе с тем, липидная эмульсия, содержащая по 50% средне и длинноцепочечных триглицеридов, экстрагировала местные анестетики из человеческой сыворотки в большей степени, чем эмульсия, содержащая исключительно длинноцепочечные триглицериды.
Местный анестетик может долго выходить из тканевых депо, описаны рецидивы токсических реакций, поэтому необходимо наблюдение в течение как минимум 12 часов.
|
|
|
Интенсивная терапия системной токсичности местными анестетиками у беременных, педиатрических пациентов проводится так же, как и у взрослых пациентов.
Алгоритм действий и дозировки рекомендуемых препаратов приведены в протоколе интенсивной терапии системной токсичности местными анестетиками.
Методы регионарной анестезии
Регионарная анестезия - вид местной анестезии, при котором происходит прерывание импульсации проксимально от области операции.
Она бывает: проводниковая (стволовая, нервных сплетений, паравертебральная), внутрикостная, внутривенная "под жгутом", эпидуральная и спинальная анестезия.
Проводниковой анестезией называют регионарную анестезию, достигаемую подведением раствора местного анестетика к нервному стволу проксимально от операционной области, которую он иннервирует. Анестетик вводится строго периневрально. В основе проводниковой анестезии лежит блокада проведения импульса по нервному стволу с помощью концентрированных растворов анестетиков. Техника анестезии требует хорошего знания топографии нервных стволов и сосудов. Иглу к нерву подводят без шприца до появления чувства у пациента парестезии (ощущения прострела, “удара тока” вдоль зоны иннервации соответствующего нерва), что свидетельствует о прикосновении к стволу нерва. В настоящее время широкое распространение получили методы идентификации правильного стояния конца иглы с помощью электростимуляции или ультразвукового датчика. Данные методики проводятся в условиях медикаментозной седации и позволяют максимально точно ввести раствор местного анестетика в необходимой концентрации и дозировке. Обезболивание наступает через 5-10 мин после введения раствора. Одна инъекция обезболивающего раствора позволяет обеспечить обезболивание обширной зоны операции. Недостатками метода является трудность определения локализации (вариабельность) нервных стволов, возможность их травмы и опасность осложнений, связанных с попаданием местных анестетиков в сосудистое русло через поврежденные артерию или вену с последующей интоксикацией. Поэтому перед введением раствора анестетика обязательно выполнение аспирационной пробы.
|
|
|
Воспроизвести видео
В общей хирургии и травматологии используются следующие основные методы проводниковой анестезии: анестезия пальцевых нервов по Лукашевичу-Оберсту; локтевого нерва; срединного нерва; лучевого нерва; бедренного нерва; седалищного нерва; запирательного нерва; межреберная.
Анестезия нервных сплетений производится путем введения анестетика в область сплетений, иннервирующих конечность, например, плечевого сплетения при операции на дистальных отделах верхней конечности или шейного сплетения при операции на плечевом поясе и проксимальном отделе верхней конечности.
Блок Бира (ВВРА), или анестезия внутривенная "под жгутом".
Внутривенная регионарная анестезия (блок Бира) является практичным видом анестезии и требует наличия стандартного набора недорогого оборудования, небольшой подготовки, минимальных технических навыков и менее, чем 10 минут времени от момента инъекции до наступления эффекта. Данная методика может быть использована для операций как на верхней, так и на нижней конечности у пациентов различного возраста (кроме детского) и физического состояния.
Внутривенная регионарная анестезия (ВВРА) была впервые описана Августом Биром в 1908 году. Ее методика была вновь популяризирована Holmes в 1963 году. Суть метода заключается во введении местного анестетика в сосудистое русло изолированной конечности, что приводит к его распространению и блокаде нервных структур последней.
Прикладная анатомия
Как известно, периферические нервные окончания окружены сетью ковеносных сосудов. Введение местного анестетика в периферическое венозное сосудистое русло ведет к его диффузии в окружающие ткани, которая и приводит к анестезии нервных окончаний. Следует помнить, что концентрация местного анестетика должна быть достаточно высокой, с этой целью сосуды конечности перед его введением должны быть обескровлены.
Зона анестезии при ВВРА ограничена уровнем наложенного жгута, анестезия развивается дистальнее места его наложения.
Показания
ВВРА идеально подходит при вмешательствах на дистальных отделах верхней или нижней конечностей (например, ниже локтя или колена), таких как вправление локтевой или лучевой костей. Следует учитывать, что этот вид анестезии подходит только для непродолжительных хирургических манипуляций, выполняемых за 60 и менее минут. Продолжительность операции ограничена прекращением кровотока из-за наложения турникета и требует его ослабления через определенные промежутки времени.
Противопоказания
- Тяжелое течение болезни Рейно.
- Серповидноклеточная анемия (ВВРА относительно противопоказана, за исключением случаев, когда перед надуванием манжеты выполняют тщательное обескровливание конечности).
- Раздавленная рана конечности (ВВРА может провоцировать дополнительное повреждение тканей вторичной гипоксией).
- Детский возраст.
Оснащение:
- периферические внутривенные катетеры 20-22 G;
- соединительная трубка;
- эластичный бинт;
- пневматический жгут (с двумя манжетами);
- шприцы объемом 20 мл;
- шарики, салфетки.
Препараты
Для проведения ВВРА должны использоваться препараты, обладающие низкой системной токсичностью (прилокаин, лидокаин). Не рекомендовано использование для этой анестезии бупивакаина вследствие его выраженного кардиотоксического действия. В отечественных условиях основным доступным препаратом для проведения ВВРА остается лидокаин. Следует заметить, что нецелесообразно использование лидокаина в низких концентрациях и в больших объемах (0,5% – 40-50 мл), гораздо рациональнее выглядит его применение в концентрации 2% в объеме 10-15 мл, что снижает время и силы, затраченные на его введение, а также ускоряет развитие анестезии. Для обезболивания нижней конечности требуются большие объемы раствора (60 мл 0,5% или 20-25 мл 2% лидокаина).
Техника
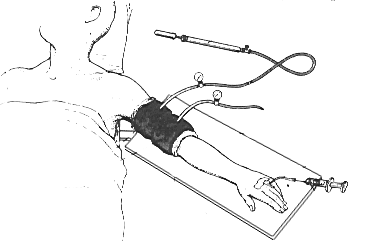
- Катетеризируют вену на дистальной части конечности (кисть, стопа), катетер надежно закрепляют и к нему присоединяют удлинительную трубку. В здоровую верхнюю конечность устанавливают второй катетер, он используется для введения препаратов и проведения инфузии, если в этом будет необходимость.
- Пневматический жгут накладывается на проксимальную часть конечности (плечо, бедро, верхняя часть голени). Место наложения жгута предварительно оборачивается повязкой. Очень желательно использование жгута с двумя манжетами, что позволяет уменьшить выраженность турникетных болей:

- Герметичность жгута должна быть проверена, а сам жгут тщательно зафиксирован во избежание непреднамеренной диффузии местного анестетика в кровоток, что ведет к прекращению анестезии и развитию системной токсической реакции.
- Оперируемая конечность поднимается вверх и удерживается в таком положении не менее минуты для того, чтобы кровь покинула крупные вены.
- Не опуская конечности, на нее накладывается эластичный бинт, от кончиков пальцев до дистальной манжеты. Очень важно правильное наложение бинта.
- После того, как эластический бинт наложен, давление в проксимальной манжете повышается на 100 мм рт. ст. выше систолического, эластический бинт снимается, конечность тщательно осматривается на предмет отсутствия кровотока (бледность, холодность, отсутствие пульса на лучевой артерии) и опускается. Через катетер медленно вводится раствор анестетика.
Течение анестезии
Обычно анестезия развивается в течение 5 минут. Весьма желательна легкая седация пациента. Турникетные боли обычно возникают по прошествии 30-45 минут, их можно уменьшить раздуванием дистальной манжеты и спусканием проксимальной (обратите внимание на последовательность!). Обычно это решает проблему на 15-30 минут. Очень важна в этом аспекте маркировка клапанов манжет, не позволяющая их перепутать. Следует помнить, что опасность токсического воздействия местного анестетика наиболее велика, если с момента его введения прошло менее 45 минут.
Окончание анестезии производят следующим образом. Вначале манжета распускается на 10 секунд, потом снова раздувается не менее, чем на одну минуту, а затем снимается окончательно. Снятие жгута сопровождается быстрым прекращением анестезии, поэтому следует позаботиться об упреждающей аналгезии.
Осложнения
Системная токсическая реакция, как правило, вследствие неадекватного наложения или технической неисправности жгута. Лечится по общим правилам. Если операция закончилась в течение 20-30 минут после введения анестетика, то снимать жгут следует особенно осторожно, в несколько шагов, с двухминутными интервалами.
Гематома образуется в месте стояния катетера. Профилактика состоит в использовании катетеров малого диаметра и деликатном выполнении пункции периферической вены.
Венозное полнокровие происходит при сохранении артериального кровотока в отсутствие венозного оттока от конечности. Профилактика состоит в тщательной проверке качества наложения жгута.
Дата добавления: 2018-11-24; просмотров: 471; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
