Желтушный синдром у детей, диагностика и дифференциальный диагноз на амбулаторном этапе. Основные принципы лечения.
Детские болезни»
Муковисцидоз. Этиопатогенез, клиника и ранняя диагностика. Принципы лечения, прогноз и диспансерное наблюдение.
Муковисцидоз (OMIM 219700) — МВ (mucus — слизь, viscidus — вязкий) — частое наследственное моногенное заболевание, обусловленное мутацией гена CFTR (cystic fibrosis transmembrane regulator - трансмембранный регулятор проводимости ионов Na и Cl), c аутосомно-рецессивным типом наследования, характеризующееся системным поражением экзокринных желез и полиорганной манифестацией. Для МВ типичны тяжелое течение и плохой прогноз. Характерной чертой МВ является повышение вязкости секрета слизеобразующих желез. Поражение неслизеобразующих желез играет меньшую роль и выражается в значительном увеличении секреции ими ионов натрия и хлора.
Патогенез 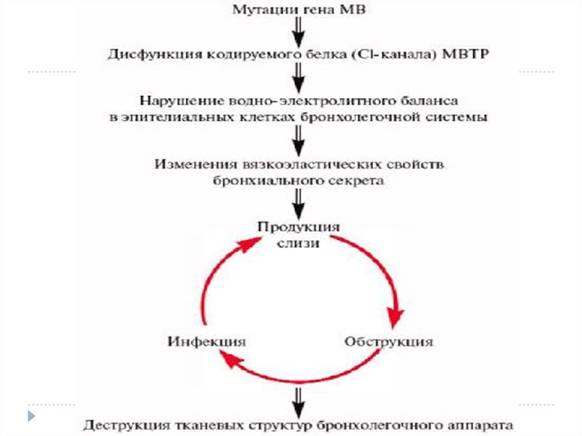
Выделяют три основные клинические формы муковисцидоза.
1. Смешанная форма с поражением ЖКТ и бронхолёгочной системы (78-80%).
2. Преимущественное поражение лёгких (15-20%).
3. Преимущественное поражение ЖКТ (5%).
В период новорождённости у детей может развиваться кишечная непроходимость (мекониевый илеус), сопровождающаяся рвотой, вздутием живота, неотхождением мекония, нарастающим токсикозом и эксикозом. Однако чаще муковисцидоз манифестирует в грудном возрасте в связи с переводом ребёнка на смешанное вскармливание. Появляются обильный зловонный замазкообразный жирный стул (изменения связаны с нарушением внешнесекреторной деятельности поджелудочной железы), увеличение печени, прогрессирует дистрофия, возможно выпадение прямой кишки. Характерен внешний вид детей: сухая серовато-землистая кожа, худые конечности с деформацией концевых фаланг пальцев в виде «барабанных палочек», расширенная, нередко деформированная грудная клетка, большой вздутый живот. Затем в клинической картине начинают преобладать бронхолёгочные изменения, определяющие прогноз более чем у 90% больных муковисцидозом. Больных беспокоят упорный навязчивый кашель, бронхорея, одышка. Чрезмерная вязкость мокроты способствует присоединению вторичной инфекции и развитию прогрессирующего хронического бронхолёгочного процесса с диффузным пневмофиброзом, бронхоэктазами, кистами, ателектазами, зонами ограниченного пневмосклероза. Постепенно нарастает лёгочно-сердечная недостаточность.
Муковисцидоз может осложниться развитием пневмоторакса, пиопневмоторакса, кровохарканья, лёгочного кровотечения.
Ранняя диагностика
Общие признаки: отставание в физическом развитии, рецидивирующие хронические заболевания органов дыхания, полипы носа, упорно текущий хронический гайморит, хронический бронхит, рецидивирующий панкреатит, дыхательная недостаточность. Хронические колиты, холециститы у родственников.
ИРТ, повторный ИРТ, потовый тест и ДНК-диагностику, причем только первые три являются обязательными.
Диспансерное наблюдение.
Пациентов с МВ необходимо наблюдать в специализированных центрах, сеть которых создаѐтся в нашей стране. Больных с периодичностью 1 раз в 3 мес. подвергают детальному обследованию, включающему антропометрию, определение функции внешнего дыхания, общие клинические анализы крови и мочи, копрограмму, анализ мокроты на микрофлору и чувствительность к антибиотикам. По результатам обследования корригируют лечебно-реабилитационный режим. Не реже 1 раза в год необходимо проводить рентгенографию грудной клетки, определение костного возраста, биохимический и иммунологический анализы крови, ЭхоКГ и УЗИ органов брюшной полости. В последние годы больных активно наблюдают и лечат в дневных стационарах и назначают антибактериальную терапию на дому.
Лечения
Цели терапии больного МВ:
Поддержание образа жизни пациента, максимально приближенного к жизни здоровых детей
Контроль над респираторными инфекциями
Обеспечение адекватного питания
Обязательные составляющие лечения больных МВ:
Ферментотерапия препаратами поджелудочной железы
Муколитическая терапия
Лечебная физкультура (физиотерапия, кинезитерапия)
Антимикробная терапия
Противовоспалительная терапия
Диетотерапия
Витаминотерапия
Лечение осложнений МВ
Желтушный синдром у детей, диагностика и дифференциальный диагноз на амбулаторном этапе. Основные принципы лечения.
Желтуха у детей – неонатальный синдром, для которого характерно окрашивание кожных покровов и белков глаз в желтоватый цвет. В подавляющем большинстве заболевание вызывается скоплением пигмента билирубина в крови и тканях ребенка (исключение – каротиновая желтуха).
Диагностика и дифференциальный диагноз
Диагностирование желтухи у новорожденных проводится врачами для того, чтобы поставить верный диагноз. Педиатры и инфекционисты ориентируются по:
· общему осмотру (обнаружению желтушной окраски);
· жалобах на изменение окраса опорожнений ребенка;
· общему и биохимическому анализу крови (повышение билирубина);
· УХИ гепатобилиарной зоны;
· биопсии печени (требуется в отдельных случаях).
| Лекарственный гемолиз (↑общего билирубина за счет непрямой фракции; уровень гемоглобина умеренно снижается к концу 1-го месяца). | Желтуха от материнского молока: (в молоке матери высокое содержание прегнан-3-альфа, 20-бета-диола и свободных жирных к-т). | Синдром Криглера-Наджара (высокий уровень общего билирубина за счет непрямой фракции; в желчи отсутствует или снижен конъюгированный билирубин за счет отсутствия ГУТ). | Синдром Жильбера(↑общий билирубин за счет непрямой фракции) | Желтуха, обусловленная незрелостью печени (Позднее начало конъюгации, ↑общий билирубин за счет непрямой фракции) | Полицитемия (уровень гемоглобина ≥220 г/л; уровень гематокрита ≥0,7; уровень непрямого билирубина 205-350 и более). |
Лечения
Фототерапия
Дети, которые рождаются с достаточно высоким уровнем билирубина, нуждаются в лечении. Большой популярностью пользуются фото- и светолечение. Малышей голыми (за исключением половых органов) укладывают под специальную лампу. Глаза предохраняют от повреждений повязкой. Благодаря действию лампы билирубин превращается в вещество, которое выводится с калом и мочой.
Препараты
Для нейтрализации токсинов и улучшения выведения билирубина при критичной отметке уровня пигмента в крови врачи советуют принимать мочегонные, желчегонные и гепатопротекторные препараты:
· урсофальк;
· хофитол;
· магнезия;
· эссенциале форте;
· фенобарбитал.
Дата добавления: 2018-08-06; просмотров: 414; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
