Выводы по первому вопросу лекции
Клиническая смерть – короткий период времени (не более 5 мин.) после остановки дыхания и кровообращения, в который еще возможно восстановление жизненно важных функций организма.
Основные признаки клинической смерти:
- потеря сознания, отсутствие реакции на звуковые, болевые и тактильные раздражители (через 10–15 сек.);
- кратковременные судороги, переходящие в атонию (полное расслабление мышц, вялость);
- дыхание прекращается (определяется по отсутствию движений грудной клетки и живота); трата времени на определение отсутствия дыхания другими методами исследования нецелесообразна;
- пульс на сонных и бедренных артериях не определяется (через 30–40 сек.); в терминальных состояниях пульс следует определять на крупных артериальных сосудах;
- кожные покровы бледные с землистым оттенком (землисто-серый цвет кожи указывает на остановку кровообращения в капиллярах кожи);
- зрачки широкие (во всю радужку), не реагируют на свет (в конце 1 мин.), роговичный рефлекс отсутствует, т. е. при прикосновении к роговице глаза каким-либо нетравмирующим предметом (например, листком бумаги, уголком ткани) отсутствует защитная реакция – смыкание век.
Реанимационные мероприятия, начатые в это время, могут привести к полному восстановлению функций организма, включая сознание.
При стойкой и необратимой утрате функций организма говорят о наступлении биологической смерти.
К явным признакам биологической смерти, которые появляются не сразу, относятся:
- частичное высыхание кожных покровов и слизистых оболочек; в первую очередь высыхает роговица глаза (появляются пятна Лярше – участки роговицы, неприкрытые веком, мутнеют); высыхает красная кайма губ, мошонка у мужчин, половые губы у женщин; участки кожи, лишенные эпидермиса, приобретают пергаментную плотность;
- наличие симптома «кошачий глаз» (признак Белоглазова) – при сдавлении глазного яблока с боков зрачок деформируется, приобретает веретенообразную форму, напоминает кошачий глаз (см. рис. 1);
- охлаждение тела ниже 20°С;
- появление трупных пятен; трупные пятна образуются в результате посмертного перераспределения крови в трупе в нижележащие части тела, а сосуды утрачивают свой тонус, они появляются через 2–3 часа после смерти.
Вопрос 2. Непрямой массаж сердца, искусственное дыхание и способы их проведения
Задачи реанимации:
1) борьба с гипоксией (по возможности, устранить причину, приведшую к кислородному голоданию мозга);
2) стимуляция угасающих функций организма, что осуществляется путем выполнения следующих мероприятий:
искусственной вентиляции легких (ИВЛ);
искусственного поддержания работы сердца (наружный или закрытый, непрямой массаж сердца (НМС);
проведения интенсивной терапии, направленной на восстановление самостоятельного кровообращения и дыхания, нормализацию функций ЦНС, печени, почек, обмена веществ.
Основные принципы и действия при реанимации
Эффективность реанимации определяется соблюдением ее основных принципов: своевременности, последовательности, непрерывности.
Своевременность. Оживление человека нужно проводить немедленно (в случаях, когда реанимация начинается на 1-й мин. клинической смерти полностью оживленные составляют 96 %, на 2-й мин. – 60 %, на 4–5-й мин. – 1 %). Вопросы по устранению имеющихся нарушений и по предупреждению ухудшения состояния решаются параллельно.
Последовательность. Определяют следующую очередность мероприятий:
- освобождение и поддержание проходимости дыхательных
путей;
- искусственная вентиляция легких;
- наружный массаж сердца;
- остановка кровотечения;
- борьба с шоком;
- придание пострадавшему щадящего положения, наиболее благоприятного для нормального дыхания и кровообращения.
Знание последовательности при реанимации позволяет провести ее четко и быстро, без суеты и нервозности.
Непрерывность диктуется тем, что жизненные процессы поддерживаются на нижнем пределе, и перерыв в их проведении может иметь для больного неблагоприятные последствия.
Продолжительность реанимации определяется восстановлением утраченных функций дыхания и сердечной деятельности, прибытием медицинского транспорта и началом оказания специализированной помощи или появлением признаков биологической смерти, которая определяется врачом.
При клинической смерти все мероприятия по оживлению проводятся с учетом конкретного случая, при этом в целях результативности проводимой реанимации следует строго придерживаться определенного плана:
1) подать сигнал тревоги (позвать на помощь);
2) если прошло менее минуты с момента развития клинической смерти, то попытаться рефлекторно восстановить сердечную деятельность ударом тыльной поверхности ладони, сжатой в кулак, в нижнюю треть грудины (прекардиальный удар);
3) уложить пострадавшего на твердую ровную поверхность, обеспечить доступ со всех сторон; положение на спине наиболее благоприятно для пассивных дыхательных экскурсий;
4) расстегнуть одежду, отпустить ремень, разрезать тесемки, завязки и все, что мешает нормальному кровообращению и дыханию; для удобства наблюдения за дыханием и сердечной деятельностью лицо, шея и грудь больного должны быть на виду (см. рис. 5);
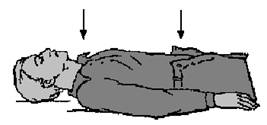
Рис. 5. Положение пострадавшего на жесткой основе (пол, грунт и другие) на спине
5) восстановить проходимость дыхательных путей:
а) рот и ротоглотку очистить введением пальца, обмотанного марлей или платком; для этого голову и плечи больного повернуть в сторону (см. рис. 10); при подозрении на перелом позвоночника в шейном отделе голову поворачивать нельзя из-за опасности повреждения спинного мозга;
 Рис. 6. Метод очистки полости рта, глотки от инородных тел
Рис. 6. Метод очистки полости рта, глотки от инородных тел
|
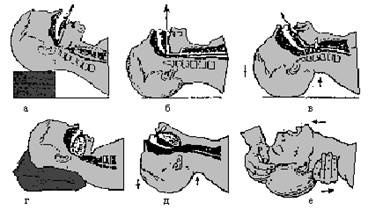
б) с целью профилактики западения языка голову пострадавшего максимально разогнуть таким образом, чтобы образовался тупой угол между шеей и подбородком; в таком положении выпрямляется ход, сообщающий рот, носоглотку с трахеей, что имеет значение для искусственной вентиляции, а также натягиваются ткани между гортанью и нижней челюстью и корень языка отходит от задней стенки глотки; рот открывается; при этом спасающий одну руку кладет на лоб пострадавшего, а вторую подводит ему под шею, возле затылка, и запрокидывает голову; для удобства под шею и плечи подводят валик (см. рис. 11). В 80 % случаев этого бывает достаточно, чтобы восстановить дыхание;
|
Рис. 6. Восстановление проходимости дыхательных путей:
а–в – принципиальные основы обеспечения проходимости;
положение оси ротоглотки, трахеи;
г – механизм закупорки трахеи (западение языка, надгортанника),
д–е – разгибание головы – восстановление проходимости
дыхательных путей
в) в случаях, когда при максимально откинутой голове дыхание остается затрудненным, нужно увеличить натяжение тканей выдвижением нижней челюсти; для этого пальцами обеих рук выдвинуть вперед ветви нижней челюсти так, чтобы нижние резцы находились впереди верхних.
Приемы выдвижения нижней челюсти (см. рис. 7):
- оказывающий помощь стоит у изголовья больного, обеими руками захватывает нижнюю челюсть так, чтобы большие пальцы лежали по бокам от ее средней линии, остальные удерживали углы нижней челюсти;
- большие пальцы находятся на лбу, указательный и средний – впереди ушных раковин, безымянный и мизинец упираются в сосцевидный отросток височной кости;
- одна рука фиксирует голову за лоб, большой палец второй руки вводят в рот так, чтобы рука захватила нижнюю челюсть и выдвигают челюсть вперед; если имеется воздуховод, то его следует ввести в глотку для предотвращения западения языка.
6) если, несмотря на восстановление проходимости дыхательных путей, самостоятельное дыхание отсутствует или явно не эффективно, необходимо немедленно приступить к искусственной вентиляции легких.
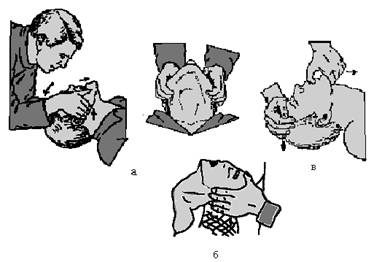
Рис. 7. Приемы выдвижения нижней челюсти
а – движение челюсти;
б – запрокидывание головы;
в – способы захвата челюсти.
Одновременно показано растирание кожных покровов, которое проводится путем растирания тела жесткой тканью (перчаткой, платком), смоченной спиртом, и согревания с помощью грелок; также дают нюхать нашатырный спирт. При проведении реанимационных мероприятий двумя спасателями рекомендуют поднять ноги пострадавшего под прямым углом к туловищу с целью обеспечения притока крови к грудной клетке и головному мозгу.
Методика непрямого массажа сердца
Для восстановления сердечной деятельности используют непрямой массаж сердца. Сердце располагается в грудной полости между двумя костными образованиями: телами позвонков сзади и грудиной спереди. При сжатии грудной клетки в горизонтальном положении тела на глубину 3–4 см сердце сдавливается и кровь выталкивается в аорту и легочную артерию. При расправлении грудной клетки происходит прилив венозной крови к сердцу.
Оказывающий помощь занимает позицию сбоку (слева) от больного, нащупывает в подложечной области конец грудины. От конца грудины на два поперечных пальца (2–3 см) отступает вверх по средней линии и накладывает ладонь левой кисти наиболее широкой ее частью. Вторую ладонь кладет крестообразно сверху (перпендикулярно тыльной поверхности левой кисти). Не сгибая рук, производит умеренное надавливание на грудину по направлению к позвоночнику на глубину 3–4 см и через небольшую паузу отпускает, не отрывая рук от поверхности грудной клетки (сдавление не должно быть сильным из-за опасности перелома ребер).
Необходимо повторять эти движения с частотой не менее 60 раз в 1 мин. (1 сдавление в 1 сек.), поскольку более резкие воздействия не обеспечивают достаточного кровообращения. Сжимать грудную клетку следует энергично под дозированным давлением, чтобы вызвать пульсовую волну в сонной артерии (см. рис. 10).
Наибольшая эффективность массажа обеспечивается лишь в сочетании его с искусственной вентиляцией легких. Предлагаются следующие оптимальные сочетания ИВЛ и наружного массажа сердца в зависимости от числа лиц, оказывающих помощь. Если помощь оказывает один человек, то соотношение производимых манипуляций должно быть 2:30. На каждые 2 быстрых вдувания воздуха в легкие должно приходиться 30 массажных сдавлений грудины.
При проведении массажа у взрослых необходимо применять не только силу рук, но и надавливать всем корпусом тела. У детей старше 5 лет наружный массаж сердца производят одной рукой, у грудных детей и новорожденных – кончиками указательного и среднего пальцев. Частота сдавлений 100–110 раз в 1 мин.
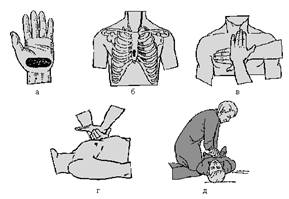
Рис. 10. Наружный массаж сердца:
а – рабочая часть кисти при НМС – ее основание;
б – положение основания кисти на грудине;
в – положение кистей рук на груди;
г – положение кистей на грудине (вид сбоку);
д – положение реаниматора при проведении НМС
Об эффективности массажа судят по изменению окраски кожных покровов лица, появлению пульса на сонной артерии, спонтанному движению гортани, сужению зрачков, восстановлению тонуса век.
Прекращать наружный массаж сердца можно через каждые 2 мин. лишь на 3–5 сек., чтобы убедиться в восстановлении сердечной деятельности. Если после прекращения массажа пульс не определяется, а зрачки снова расширяются, то массаж должен быть продолжен.
Наибольшая эффективность массажа обеспечивается лишь в сочетании его с искусственной вентиляцией легких. Предлагаются следующие оптимальные сочетания ИВЛ и наружного массажа сердца в зависимости от числа лиц, оказывающих помощь. Если помощь оказывает один человек, то соотношение производимых манипуляций должно быть 2:30. На каждые 2 быстрых вдувания воздуха в легкие должно приходиться 30 массажных сдавлений грудины. Оказывающий помощь занимает по отношению к больному наиболее удобную позицию, которая позволяет выполнить и тот, и другой приемы оживления, не меняя своего положения. Под плечи больного следует положить валик из свернутой одежды, чтобы голова была запрокинута, а дыхательные пути открыты.
Если помощь оказывают два человека, то соотношение приемов должно быть таким же. Один человек проводит наружный массаж сердца, другой – искусственную вентиляцию легких. На два вдувания воздуха в легкие должно приходиться 30 сдавлений грудины. Массаж проводят в момент расправления грудной клетки пострадавшего.
Если сердечная деятельность восстановилась, пульс стал отчетливым, лицо пострадавшего порозовело, то массаж сердца прекращают, а искусственную вентиляцию легких продолжают в том же режиме до восстановления самостоятельного дыхания.
При появлении у пострадавшего полноценного дыхания следует установить за ним наблюдение (до восстановления сознания). Следует помнить, что при отсутствии сознания возможны повторные расстройства дыхания вследствие западения языка и нижней челюсти. В связи с этим основной задачей является обеспечение устойчивого физиологического положения пострадавшего, что осуществляется путем перевода его в положение на бок.
Выводы по второму вопросу
1. Основные правила проведения непрямого массажа сердца заключаются в следующем: оказывающий помощь занимает позицию сбоку (слева) от больного, нащупывает в подложечной области конец грудины. От конца грудины на два поперечных пальца (2–3 см) отступает вверх по средней линии и накладывает ладонь левой кисти наиболее широкой ее частью. Вторую ладонь кладет крестообразно сверху (перпендикулярно тыльной поверхности левой кисти). Не сгибая рук, производит умеренное надавливание на грудину по направлению к позвоночнику на глубину 3–4 см и через небольшую паузу отпускает, не отрывая рук от поверхности грудной клетки (сдавление не должно быть сильным из-за опасности перелома ребер).
2. Наибольшая эффективность массажа обеспечивается лишь в сочетании его с искусственной вентиляцией легких. Предлагаются следующие оптимальные сочетания ИВЛ и наружного массажа сердца в зависимости от числа лиц, оказывающих помощь. Если помощь оказывает один человек, то соотношение производимых манипуляций должно быть 2:30. На каждые 2 быстрых вдувания воздуха в легкие должно приходиться 30 массажных сдавлений грудины.
Дата добавления: 2018-05-09; просмотров: 335; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
