Поражение почек при сахарном диабете, гипертензии, системных заболеваниях, васкулитах и миеломе
ДИАБЕТИЧЕСКАЯ НЕФРОПАТИЯ(ДН) [1]
ДН – специфическое поражение сосудов почек при СД, сопровождающееся формированием узелкового или диффузного гломерулосклероза, терминальная стадия которого характеризуется развитием ХПН.
ДН относят к микроангиопатиям, рассматривают как позднее осложнение СД и основную причину смерти больных СД-1(при СД-2 – второе место).
ЭТИОПАТОГЕНЕЗ
Два фактора: метаболический(гипергликеми, гиперлипидемия) и гемодинамический(системная и клубочковая гипертензия).
Инициация – гипергликемическое нефротоксическое действие:
-неферментное гликозилирование белков почечн.мембран с структурно-функциональными нарушениями
-прямое токсич.воздействие глюкозы на паренхиму почек с активацией протеинкиназы С, повышающей проницаемость почечн.сосудов
-активацию окислит.реакций с образованием цитотоксических радикалов.
Гиперлипидемия: ЛПНП проникают через поврежденный эндотелий капилляров клубочков и способствуют развитию склеротических процессов.
Клубочковая гипертензия: дисбаланс тонуса приносящей и выносящей артериолы клубочка: зияние приносящей артериолы из-за токсической гипергликемии и активации вазодилатирующих гормонов, констрикция выносящей из-за местного действия ангиотензина 2.
КЛАССИФИКАЦИЯ(по Mogensen)
Стадия 1(гиперфункция почек): гипер- фильтрация/перфузия и гипертрофия почек. Нормоальбуминурия(менее 30 мг/сут)
Стадия 2(начальн.структ.изменений): утолщение базальной мембраны, гиперфильтрация, нормоальбуминурия
Стадия 3(начинающейся ДН): микроальбуминурия(30-300 мг/сут), нормальн./умеренно повышенная СКФ
Стадия 4(выраженн.ДН): протеинурия, АГ, снижение СКФ,склероз 50-75% клубочков
Стадия 5(уремии): CКФ менее 10 мг/мин, тотальный гломерулосклероз
ДИНАМИКА
от дебюта СД стадия микроальбуминурии развивается через 5 лет, протеинурии через 15-20 лет, ХПН через 20-25 лет; после выявления стойкой протеинурии(стадия 4) СКФ начинает снижаться на 10-15 мл/мин за каждый год, что приводит к развитию ТПН[2] через 5-7 лет. При выявлении 4й стадии ДН даже самая тщательная коррекция нарушений углеводного обмена не способна ни остановить, ни сколько-нибудь существенно затормозить прогрессирование ДН.
ДИАГНОСТИКА
Маркеры доклинического(1-3 ст.) поражения почек при ДН: микроальбуминурия(МАУ), повышение СКФ более 140 мл/мин.
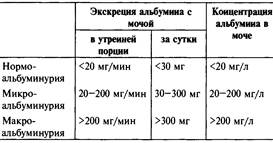
Диагностика клинической стадии: протеинурия, АГ, ретинопатия, снижение СКФ.
Прочие исследования: ОАК, ОАМ, БАК(о.белок, альбумин, креатинин, мочевина, липидограмма, электролиты), ЭКГ, ЭхоКГ, осмотр глазного дна(окулист), АД/СМАД, осмотр невролога(поиск автономной и сенсорной нейропатии),
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА:
1. Диабетическая нефропатия, стадия микроальбуминурии
2. Диабетическая нефропатия, стадия протеинурии, с сохранной азотовыделительной функцией почек
3. Диабетическая нефропатия, стадия ХПН
Пример полного диагноза: Сахарный диабет, 2й тип. Состояние клинико-метаболической субкомпенсации. Диабетическая нефропатия, стадия протеинурии. Хроническая болезнь почек С2.
ЛЕЧЕНИЕ
ТЕРАПЕВТИЧЕСКАЯ СТРАТЕГИЯ ПРИ НОРМОАЛЬБУМИНУРИИ(стадии 1-2)
1. Компенсация углеводного обмена, HbA1c[3]<7,5%
2. иАПФ в субпрессорной дозе(5 мг/сут) для нормализации внутрипочечн.гемодинамики
ТЕРАПЕВТИЧЕСКАЯ СТРАТЕГИЯ ПРИ МАУ(стадия 3)
1. компенсация углеводного обмена – интенсивная инсулинотерапия! HbA1c<7,5%
2. иАПФ
3. нормализация липидного обмена
4. ограничение животных белков(не более 1 г белка на 1 кг массы)
ТЕРАПЕВТИЧЕСКАЯ СТРАТЕГИЯ ПРИ ПРОТЕИНУРИИ(стадия 4)
То же, что для 3й стадии +
1. адекватная гипотензивная терапия(целевые значения 130/85)
ТЕРАПЕВТИЧЕСКАЯ СТРАТЕГИЯ ПРИ ХПН
1. консервативное ведение при креатитине сыворотки 120-500 мкмоль/л: дезинтоксикация, гипотензивная терапия, коррекция водно-электролитных нарушений.
2. Креатинин более 500, гиперкалиемия(более 7 ммоль/л) – ТПН,требуется диализ.
ПЕРВИЧНЫЙ(ГИПЕРТЕНЗИВНЫЙ) НЕФРОСКЛЕРОЗ [4]
Поражение почек вследствие АГ(в результате патологических изменений в почечных артериях мелкого калибра).
Структурные изменения: фиброз паренхимы, поражение сосудов(преимущ.прегломерулярных мелких артерий/артериол) в виде их гиплиноза, фиброплазии интимы, утолщения медии. В поздней стадии – склероз клубочков, атрофия канальцев; уменьшение почек в размерах(сморщивание). Похожие процессы происходят у людей с нормальным АД в процессе физиологического старения. Поражение почек является отличительной особенностью злокачественной гипертензии, уремия – основной причиной смерти у таких больных.
Статистика гемодиализа: 28% - больные с ХПН на фоне гипертензии[5].
Факторы, предрасполагающие к поражению почек у больных с АГ: высокий уровень АД(злокач.течение/низкая комплаентность), черная раса, пожилой возраст, протеинурия, нарушение толерантности к глюкозе, курение.
КЛИНИЧЕСКИЕ МАРКЕРЫ ПОРАЖЕНИЯ ПОЧЕК
Специфических признаков(для гипертензивной нефропатии) нет.
Ранние маркеры: МАУ, увеличение мочевой кислоты плазмы крови.
Поздние маркеры: протеинурия, повышение креатинина плазмы и снижение СКФ.
КРИТЕРИИ ПОСТАНОВКИ ДИАГНОЗА:
1. Наличие альбуминурии >300 мг/сут
2. Длительное(более 3 мес) снижение СКФ<60 мл/мин
НАПРАВЛЕНИЯ ТЕРАПИИ:
1. Адекватная коррекция АГ
2. Снижение внутриклубочковой гипертензии
3. Коррекция протеинурии
НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ(ТКОЖ[6]):
1. Органичение поваренной соли <2,4 г/сут
2. Ограничение белка
3. Рац.режим труда и отдыха
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ:
1. Аналогично общим схемам лечения АГ
2. При ХПН: тиазидные, индап бесполезны; спиронолактон, триамтерен(КСД) нельзя, БАБ с длительным периодом полувыведения(атенолол, надолол, соталол) уменьшить в 2-3 раза. Пропранолол, метопролол – в обычных дозах. иАПФ уменьшить на 50-75%(за исключением фозиноприла, трандолаприла, моэксиприла, т.к. выводятся и печенью).
3. По рекомендациям ЕОК при креатинине >265 ммоль/л терапия иАПФ должна быть прекращена.
4. иАПФ – выраженный нефропротективный эффект.
5. Диуретики – практически бесполезны
6. БРА – нефропротекция на уровне иАПФ. Эффект ирбесартана(в дозе 0,3)[7], валсартана[8], доказан.
7. БКК - широко используются[9], выводятся печенью. Последние с нефропротективным эффектом: дигидропир.ряда(лерканидипин, нивадипин), недиг.(дилтиазем).
8. Для диализных больных: целевое АД <150/90. Наиболее изучены БКК, иАПФ. При необходимости назначения БАБ(ОИМ, ИБС) предпочтительны[10] лабеталол, карведилол.
ВОЛЧАНОЧНЫЙ НЕФРИТ [11]
Типичный иммунокомплексный нефрит, механизм развития которого отражает патогенез СКВ в целом и выявляется в 50-70% больных СКВ. Происходит поликлональная активация В-клеток, сопровождающаяся продукцией аутоантител(преим. к ядерным и цитоплазм.белкам)с формированием имм.комплексов.
КЛИНИКА СКВ
1. Повышение температуры
2. Поражение кожи: эритема лица(бабочка), дискоидная экзантема
3. Поражение мелких суставов(артралгии, артриты, редко с деформацией)
4. Полисерозит
5. Периферич.васкулиты
6. Поражение легких: фиброзир.альвеолит, дисковидн.ателектазы…
7. Поражение ЦНС: цереброваскулит(головн.боли, судороги, психозы)
8. Миокардит, эндокардит Либмана-Сакса
9. Гломерулонефрит различн.ст.тяжести
10. Трофические нарушения: быстрая потеря массы тела, алопеция, поражение ногтей
11. Лимфаденопатия
КЛАССИФИКАЦИЯ(морфологическая)
Классификация ВОЗ(1982),дополненная МОН(2004)
1. 1й класс: минимальный мезангиальный волчаночный нефрит; микроскопически клубочки нормальные, при иммунофлюоресц. – иммунные депозиты в мезангии.
2. 2й класс: мезангиопролиферативный: в световой микроскопии – мезангиальн.гиперклеточность и расширение мезанг.матрикса
3. 3й класс: очаговый волчаночный нефрит: в микроскопе до 50% клубочков в нефрите
4. 4й класс: диффузный: более 50% воспаленных клубочков
5. 5й класс: мембранозный: субэпителиальные иммунные депозиты со значительным утолщением капилл.стенки клубочков
6. 6й класс: склерозирующий волчаночный нефрит(более 90% клубочков в склерозе)
КЛИНИЧЕСКИЕ ВАРИАНТЫ
1. Активный нефрит
1.1. Быстропрогрессирующий
1.2. Медленнопрогрессирующий
1.2.1. С нефросклерозом
1.2.2. С выраженным мочевым синдромом
2. Неактивный нефрит с минимальным мочевым синдромом или субклиническая протеинурия
КЛИНИКА ВОЛЧАНОЧНОГО НЕФРИТА
Как правило, развивается на фоне прочих симптомов волчанки(75%), редко – определяется в дебюте(нефритическая маска СКВ)
Клиника разнообразна: от минимальной протеинурии до тяжелого нефрита с отеками, АГ и ХПН.
1. Быстропрогрессирующий нефрит(встречается в 15% случаев): бурное нарастание почечной недостаточности, эритроцитурии, АГ. У 30% больных развивается ДВС(манифестирует геморрагич.синдромом, тромбоцитопенией, анемией).
2. Активный нефрит с нефросклерозом(30%). Невыраженная протеинурия, гипопротеинемия, гипоальбуминемия. АГ и гематурия. Умеренное повышение холестерина.
3. Активный нефрит с выраженным мочевым синдромом(30%): протеинурия(0,5-3 г/сут), Er-урия, Lei-урия.
4. Нефрит с минимальным мочевым синдромом: протеинурия до 0,5 г/сут, без Lei/Er-урии. Протекает субклинически.
ДИАГНОСТИКА
ОАК:Анемия, лейкопения с лимфопенией, тромбоцитопения, LE-клетки,
Иммунограмма: поиск антинуклеарного фактора и АТ к нативной ДНК, гипокомплементемия(снижение С3, С4, СН-50).
ОАМ для оценки активности нефрита.
ЛЕЧЕНИЕ
1. ГКС в виде пульс-терапии метилпреднизолоном
Rp.: Prednisoloni 1.0(1.5, 2.0 etc q.s.)
Sol. Natrii chloridi 0.9% - 250 ml
S. вводить в/в кап. за 60 мин - 1 р/сут – 3 дня
Затем: продолжить ГКС 1 мг/кг(по преднизолону) внутрь
2. Цитостатики: циклофосфамид(также пульс-терапией 15-20 мг/кг с интервалом 3-4 нед в сочетании с ГКС – 6 мес), азатиоприн(для медленнопрогрессирующих форм и поддерживающей терапии), циклоспорин А(при медленно прогрессирующих формах без АГ и выраженн.нефросклероза, в виде поддерживающей терапии)
3. иАПФ, БРА
4. коррекция липидных нарушений
5. плазмаферез(3 р/нед – 3 нед с заменой удаленной плазмы СЗП).
ПОРАЖЕНИЕ ПОЧЕК ПРИ СИСТЕМНЫХ ВАСКУЛИТАХ [12]
Наиболее распространенные васкулиты[13]:
1. Васкулиты крупных сосудов:
1.1. Гигантоклеточный(височный) артериит
1.2. Артериит(аортоартериит) Такаясу
2. Васкулиты сосудов среднего калибра:
2.1. Узелковый полиартериит(периартериит)*
2.2. Болезнь Кавасаки(со слизисто-кожным лимфонодулярным синдромом)
3. Васкулиты сосудов малого калибра:
3.1. Гланулематоз Вегенера**
3.2. Синдром Черджа-Стросс
3.3. Микроскопический полиангиит**
3.4. Пурпура Шёнлейна-Геноха*
3.5. Эссенциальный криоглобулинемический васкулит*
*характерно поражение почек
**характерно развитие некротизирующего гломерулонефрита
УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ
Поражение почек – наиболее частый и прогностический важнй симптом(60-100%). Васкулит внутрипочечных артерий среднего калибра(дуговых, междолевых) с развитием ишемии и инфарктов почек. Поражение клубочков не характерно(описано в редких случаях).
Клиника: АГ(активация РААС на фоне ишемии почек) с высокими цифрами(300/280-180/160) с осложненными кризами. Повышеник креатинина и/или снижение СКФ. ОПН. Мочевой синдром: протеинурия до 1 г/сут, микрогематурия. Макрогематурия развивается редко и позволяет предполагать инфаркт почки.
Диагностика: селективная ангиография(округлые мешотчатые аневризмы внутрипочечных сосудов, “обгоревшее дерево” – отсутствие контрастирования дистальных сегментов).
Прочее: повышение СОЭ, лейкоцитоз, тромбоцитоз. Диспротеинемия, ревматоидный и АН-фактор, АТ к кардиолипину и снижение уровня комплемента.
Лечение: преднизолон 40 мг/сут в остром периоде(с тяжелым поражением вн.органов пульс-терапия метилпреднизолоном по схеме СКВ-нефрита), затем после нормализации температуры, СОЭ(около 4 недель) предниолон снижают(по 5 мг в 2 нед) до поддерживающей дозы 5-10 мг/сут в течение 12 мес.
Цитостатики: при злокачественной АГ, генерализованном характере васкулита. Циклофосфан, азатиоприн 2-3 мг/кг в сутки 6-8 нед с переходом на поддерживающую дозу 50-100 мг/сут более 1 года.
ГРАНУЛЕМАТОЗ ВЕГЕНЕРА
Поражение почек у 80-90%(третий признак после поражения ВДП, легких). Характерно некротизирующее воспаление мелких сосудов с развитием некротизирующего гломерулонефрита.
Клиника: вариабельна. Гематурия – постоянный признак; в осадке также обнаруживают эритроцитарные цилиндры. Протеинурия 2-3 г/сут(умеренная). Возможно формирование нефросклероза и умеренная АГ.
Диагностика: АНЦА. Прочее: увелич.СОЭ, нейтрофильный лейкоцитоз, тромбоцитоз, нормохромная анемия, редко – эозинофилия. Диспротеинемия(повыш.глобулинов).
Лечение: пульс-терапия метилпреднизолоном, циклофосфан(пульс-терапия 1,0 х 1 р/месяц – 6 мес.). по достижению ремиссии: циклофосфан 100 мг/сут более года. Плазмаферез малоэффективен.
МИКРОСКОПИЧЕСКИЙ ПОЛИАНГИИТ
Сегментарный некротизирующий васкулит мелких сосудов без признаков гранулематозного воспаления. В почках обнаруживают фокальный сегментарный некротизирующий гломерулонефрит с полулуниями(как у Вегенера). В отличие от Вегенера не характерны интерстициальные гранулемы и васкулит перитубулярных капилляров.
Клиника: лихорадка, мигрирующие артралгии и миалгии, снижение МТ. Симптомы быстропрогрессирующего гломерулонефрита с нарастающей ХПН, стойкой гематурией, умеренной протеинурией. Умеренная АГ(встречается редко).
Диагностика: р-АНЦА к миелопероксидазе, АНЦА, с-АНЦА.
Лечение: аналогично Вегенеру
ПУРПУРА ШЁНЛЕЙНА-ГЕНОХА(ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ)
Почки: фокальный/диффузный мезангиопролиферативный гломерулонефрит(чаще всего). ИФ-микроскопия: диффузные гранулярные депозиты в мезангии.
Клиника: доброкач.течение со спонтанными ремиссиями. Гломерулонефрит развивается у 30%. Гематурия(в виде рецидивирующей макро- или стойкой микро-). Протеинурия, нефротический синдром. Для взрослых больных характерно тяжелое поражение почек в виде быстропрогрессирующего гломерулонефрита.
Диагностика: нет специфических тестов. Увеличение СОЭ, АСЛО, ревмофактор, СРБ, IgA в плазме в острый период.
Лечение: при инфекции – антибиотики, кожно-суставной синдром – НПВС, при тяжелом поражении коже и ЖКТ – ГКС. При тяжелом течении гломерулонефрита – пульс-терапия метилпреднизолоном, в сочетании с циклофосфамидом(в том же режиме).
КРИОГЛОБУЛИНЕМИЯ
Почки: о.гломерулонефрит с мочевым синдромом, редко ОПН.
Диагностика: определение криоглобулинов.
Лечение: ГКС+циклофосфамид
СИНДРОМ ГУДПАСЧЕРА
Обусловлен АТ к базальной мембране капилляров клубочков и/или альвеол, проявляется легочными кровотечениями и быстропрогресс.гломерулонефритом.
Клиника – см. выше
Диагностика: выявление АТ к базальн.мембране капилляров(ИФА). ЖДА, сидерофаги в мокроте, лейкоцитоз, увеличение СОЭ.
Лечение:преднизолон 1 мг/кг в сутки и циклофосфамид 2-3 мг/кг в сутки.
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
Почки: гиперплазия интимы и фибриноидный некроз междольковых артерий; развитие нефропатии с бессимптомным течением.
Варианты:
-острая склеродермическая нефропатия – ОПН
-хр.склеродермическая нефропатия: снижение СКФ, протеинурия(до 2г/сут), АГ, ХПН.
Диагностика: антинуклеарные АТ(антитопоизомеразные, антицентромерные).
Диагностические критерии ССД(большой + 2 малых):
1. Большие:
a. Проксимальная склеродермия
2. Малые:
a. Склеродактилия
b. Дигитальные язвы или рубцы ладонной пов-сти ногт.фаланг
c. Двусторонний базальный фиброз легких
Лечение: пеницилламин, ГКС,иммунодепрессанты, БКК, иАПФ,
ТРОМБОТИЧЕСКИЕ МИКРОАНГИОПАТИИ:
ГЕМОЛИТИКО-УРЕМИЧЕСКИЙ СИНДРОМ И ТРОМБОТИЧЕСКАЯ ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА
Почки: мочевой синдром с ХПН(40-80%). ОПН крайне редка.
Диагностика: анемия(гемолитическая) и тромбоцитопения, увеличение тромб.времени.
Лечение: СЗП
Описание исключено. Основание: встречаемость 1 случай на 100 000 населения и регистрация преимущественно в детском возрасте(являясь наиболее частой причиной ОПН детей).
МИЕЛОМНАЯ ПОЧКА [14]
Пациенты с множественной миеломной болезнью имеют повышенную продукцию специфических белков(белки Бэнс-Джонса). Эти белки фильтруются почками и могут повредить фактически все области почечной паренхимы. Механизмы этого неизвестны. Больше всего распространены тубулоинтерстициальное и гломерулярное поражение почек при миеломной болезни.
ТУБУЛОИНТЕРСТИЦИАЛЬНОЕ ПОРАЖЕНИЕ ПОЧЕК ПРИ МИЕЛОМНОЙ БОЛЕЗНИ.
Отфильтрованные белки формируют цилиндры, вызывающие перекрытие оттока мочи от почки. Термин миеломная почка в целом относится к почечной недостаточности, вызванной тубулоинтерстициальным поражением почек при миеломной болезни. Факторами, предрасполагающими к формированию цилиндров, являются низкий диурез, повышение концентрации хлорида натрия (например, в результате действия мочегонных), ренттеноконтрастные средства и увеличение уровня кальция в результате гиперкальциемии, часто встречающейся на фоне разрушения костей при множественной миеломной болезни.
ГЛОМЕРУЛЯРНОЕ ПОРАЖЕНИЕ ПОЧЕК ПРИ МИЕЛОМНОЙ БОЛЕЗНИ.
Гломерулопатия при миеломной болезни возникает из-за депонирования белков в клубочках почек. По другому это состояние называется болезнью накопления легких цепей, которая также может встречаться при лимфоме и макроглобулинемии Вальденстрема.
СИМПТОМЫ И ДИАГНОСТИКА ПОРАЖЕНИЯ ПОЧЕК ПРИ МИЕЛОМНОЙ БОЛЕЗНИ.
Преобладают симптомы миеломной болезни (скелетные боли, патологические переломы, диффузный остеопороз) и анемии. Диагноз поражения почек при миеломной болезни предполагается на основании признаков почечной недостаточности, обычно сопровождаемой осадком мочи. Диагноз тубулоинтерстициальной патологии подтверждается резко положительным тестом с сульфосалициловой кислотой, предполагающим значительное содержание белка в моче. Диагноз гломерулопатии подтверждается при почечной биопсии. Биопсия почек может продемонстрировать накопление белков у 30-50 % пациентов.
ПРОГНОЗ И ЛЕЧЕНИЕ ПОРАЖЕНИЯ ПОЧЕК ПРИ МИЕЛОМНОЙ БОЛЕЗНИ.
Прогноз благоприятный для пациентов с тубулоинтерстициальной, которые получают лечение. Прогноз хуже для пациентов с амилоидозом, у которых отложение белков продолжается и ведет к почечной недостаточности в большинстве случаев. При любой форме без лечения фактически все почечные поражения ведут к почечной недостаточности.
Лечение состоит в терапии множественнной миеломной болезни совместно с поддержанием высокого диуреза. Ощелачивание мочи помогает изменить перегрузку белками, делая их более растворимыми. Отказ от мочегонных предотвращает риск высоких концентраций натрия, которые могут ухудшить течение почечного заболевания.
[1] Нефрология: учебное пособие для послевузовского образования/ под ред. Е.М.Шилова – М.:ГЭОТАР-Медиа, 2007
[2] ТПН – терминальная почечная недостаточность
[3] HbA1c - гликированный гемоглобин(указаны целевые значения). Норма 4 % до 5,9 %.
[4] «Артериальная гипертензия и патология почек».Е.П. Свищенко, д.м.н., профессор, руководитель отдела гипертонической болезни Национального научного центра «Институт кардиологии им. Н.Д. Стражеско АМН Украины», г. Киев. Специализированная газета для врачей «Здоровье Украины», № 13-16/2006
[5] США, 1996. Анализ 290 000 больных.
[6] ТКОЖ – терапевтическая коррекция образа жизни
[7] Исследование IRMA-2. Выборка 590 больных.
[8] Исследование MARVAL. Выборка 332 больных.+ Исследование IDTN. Выборка 1715 больных.
[9] В ходе метаанализа 11 исследований в 5и выявлено улучшение функции почек, ни в одном не зафиксировано ухудшение функции.
[10] Рекомендации Европейского общества гипертензии
[11] Нефрология: учебное пособие для послевузовского образования/ под ред. Е.М.Шилова – М.:ГЭОТАР-Медиа, 2007
[12] Нефрология: учебное пособие для послевузовского образования/ под ред. Е.М.Шилова – М.:ГЭОТАР-Медиа, 2007
[13] Система названий и определений васкулитов. Согласительная конференция по номенклатуре системных васкулитов. Чепел-Хилл, США.1993
[14] http://alloncology.com
Дата добавления: 2015-12-21; просмотров: 29; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
