Атеросклеротическая энцефалопатия
Физическая реабилитация при цереброваскулярной патологии
Согласно международной классификации сосудистые поражения головного мозга делятся на начальные проявления недостаточности кровоснабжения мозга, преходящие нарушения мозгового кровообращения и инсульты.

 |
Следует также помнить, что сосудистые заболевания головного мозга и заболевания сосудов головного мозга — это не синонимы, хотя такое разграничение весьма условно. У нас в стране в течение многих лет хорошо себя зарекомендовала классификация Е. В. Шмидта, охватывающая практически все варианты сосудистых поражений головного мозга. В повседневной практике неврологов и нейрохирургов чаще других используется именно эта классификация.
Классификация сосудистых поражений головного мозга (Е. В. Шмидт, 1985)
| I. Заболевания и патологические состояния, приводящие к нарушениям кровообращения в головном мозге | 1. Атеросклероз 2. Гипертоническая болезнь (эссенциальная гипертензия) 3. Болезни с симптоматической артериальной гипертензией 4. Сочетание атеросклероза с артериальной гипертензией 5. Вазомоторные дистонии 5.0. Нейроциркуляторная дистония 5.1 Вегетососудистая дистония 6. Артериальная гипотензия 7. Поражения сердца и нарушения его деятельности 8. Аномалии сердечно-сосудистой системы 9. Поражение легких, ведущее к легочно-сердечной недостаточности с нарушением венозного кровообращения в головном мозге 10. Инфекционные и аллергические васкулиты 11. Токсические поражения сосудов мозга 12. Заболевания эндокринной системы 13. Травматические поражения сосудов мозга и его оболочек 14. Сдавление артерий и вен (при изменениях позвоночника, опухолях и ДР-) 15. Болезни крови |
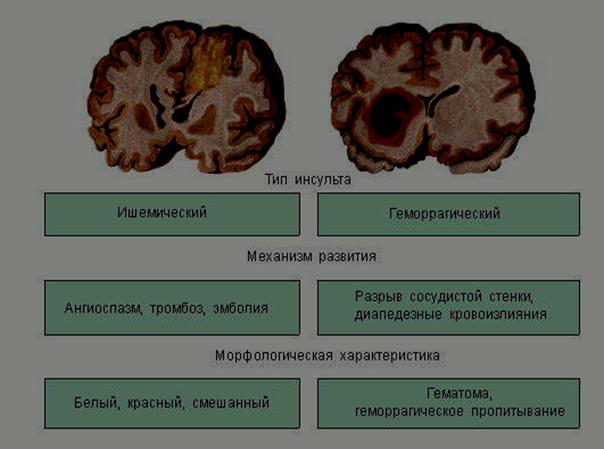
| II. Нарушения мозгового кровообращения | A. Начальные проявления недостаточности кровоснабжения головного мозга 1. Начальные проявления недостаточности кровоснабжения головного мозга Б. Преходящие нарушения мозгового кровообращения 1. Транзиторные ишемические атаки 2. Гипертензивные церебральные кризы 2.0. Общемозговые 2.1. C очаговыми нарушениями B. Инсульт 1. Субарахноидальное нетравматическое кровоизлияние 1.0. Нетравматическое кровоизлияние под оболочки головного мозга 2. Геморрагический инсульт—нетравматическое кровоизлияние 2.0. Кровоизлияние в головной мозг 3. Другие и неуточненные внутричерепные кровоизлияния 3.0. Нетравматическое экстрадуральное кровоизлияние 3.1 Нетравматическое острое субдуральное кровоизлияние 3.2 Неуточненные внутричерепные кровоизлияния 4. Ишемический инсульт (инфаркт) 4.0. Церебральный ишемический инсульт 4.0.0. При поражении прецеребральных магистральных артерий 4.0.1. При поражении церебральных артерий 4.0.2. При эмболии церебральных артерий 5. Инсульт с восстановимым неврологическим дефицитом — малый инсульт 6. Недостаточно уточненные острые нарушения мозгового кровообращения 7. Последствия ранее (более 1 года) перенесенного инсульта Г. Прогрессирующие нарушения мозгового кровообращения 1. Хроническая субдуральная гематома 2. Дисциркуляторная энцефалопатия 2.0. Атеросклеротическая 2.1. Гипертоническая 2.2. Венозные и другие или неуточненные сосудистые поражения Д, Другие и неуточненные сосудистые поражения 1. Церебральные |
| III. Локализация очага поражения | 1. Полушария мозга 1.0. Кора и ближайшее подкорковое вещество 1.1. Белое вещество (с указанием пораженной доли или долей) 1.2. Внутренняя капсула 1.3. Подкорковые узлы 2. Ствол мозга 2.0. Средний мозг (покрышка, основание) 2.1. Мост (покрышка, основание) 2.2. Продолговатый мозг 2.3. Множественные очаги 3. Мозжечок 4. Локализация не установлена |
| IV. Характер и локализация изменений сосудов | А. Характер поражения сосудов 1. Закупорка просвета сосуда 2. Сужение просвета сосуда (в %) 3. Перегибы, петлеобразование сосудов 4. Аневризмы: а) мешотчатые; б) артериовенозные; в) каротидно-кавернозные, артериовенозные соустья 5. Прочие поражения артерий 6. Прочие поражения вен и венозных синусов Б. Локализация поражения 1. Распространенное поражение 2. Аорта 3. Безымянная артерия (плечеголовной ствол) 4. Сонная артерия (общая, внутренняя, наружная) 5. Подключичная артерия 6. Позвоночная артерия 7. Основная артерия 8.9.10. Передняя, средняя, задняя мозговые артерии 11. Ветви основной артерии 12. Нижняя задняя мозжечковая артерия 13. Ветви наружной сонной артерии (артерии мозговых оболочек) 14. Мозговые вены и синусы 15. Яремная вена 17. Прочие сосуды 18. Локализация не установлена |
| V. Характеристика клинических синдромов | Субъективная симптоматика (без объективных неврологических симптомов) 1. Органическая микросимптоматика без симптомов выпадения функций (анизорефлексия, легкая девиация языка и т. п.) 2. Двигательные нарушения (парезы — параличи, экстрапирамидные расстройства, расстройства координации) 3. Расстройства чувствительности (боли, снижение чувствительности) 4. Нарушения функции органов чувств 5. Очаговые нарушения высших корковых функций (афазия, аграфия, алексия и др.) 6. Эпилептиформные припадки (общие, очаговые) 7. Изменения интеллекта, памяти, эмоционально-волевой сферы 8. Психопатологическая симптоматика 10. Прочие |
| VI. Состояние трудоспособности | 1. Трудоспособен 2. Временно нетрудоспособен 3. Ограниченно трудоспособен 4. Нетрудоспособен 5. Нуждается в посторонней помощи 6. Нуждается в наблюдении, надзоре |
 |
|
|
|
|
|
|
|
|
|
 |
|
|
|
 |
 |


Система поэтапной реабилитации больных с цереброваскулярной патологией
Реабилитация больных при инсульте осуществляется по 4 этапам.
Восстановительное лечение на I этапе.
Работа, направленная на восстановление пострадавших функций у больных с нарушением мозгового кровообращения, требует больших усилий как от специалистов по реабилитации, так и от самого больного.
В комплексе восстановительной терапии важное место занимает лечебная физкультура, при ее назначении следует применять строго дозированные усилия, не допускать утомления больного, нагрузку увеличивать постепенно.
Задачи лечебной физкультуры на этом этапе:
– повышение общего тонуса организма;
– выработка активных движений путем растормаживания и активной стимуляции временно бездействующих нервных центров;
– предупреждение патологических состояний: двигательных расстройств, контрактур и анкилозов;
– борьба с повышением мышечного тонуса и синкинезиями;
– профилактика осложнений в связи с вынужденной гиподинамией;
– выявление и стимуляция изолированного сокращения парализованных мышц конечностей;
– восстановление и компенсация двительных навыков.
При построении программы восстановительного лечения необходимо учитывать характер и степень тяжести инсульта, состояние сердечно-сосудистой системы.
В процессе реабилитации применяют лечение положением,лечебный массаж и пассивные упражнения, активные упражнения на расслабление мышц, упражнения для уменьшения синкинезий — непроизвольных содружественных движений, упражнения по самообслуживанию.
Массаж.
В процессе восстановительного лечения существенное место занимает массаж, в процессе которого механическая энергия движений переходит в энергию нервного возбуждения положительно влияет на нервно-мышечный аппарат. Массаж также усиливает тормозные процессы в ЦНС, снижает болевые ощущения, увеличивает объем и работоспособность атрофированных мышц, активизирует кровообращение в паретичных конечностях. Он назначается на 4—6-й день после стихания острых мозговых явлений.
Поначалу используется медленное поглаживание спастических мышц и легкое разминание гипотоничных мышц-антагонистов, массажные движения должны следовать от дистальных отделов конечностей к проксимальным. Процедура массажа занимает поначалу — 5—7 мин, постепенно время ее доводят до 8—10 мин, понемногу увеличивая силу массажных движений. Критерием при этом служит состояние тонуса массируемых мышц: чем он ниже, тем активнее проводится массаж.
Реабилитация больных после инсульта на II и III этапах.
После лечения в неврологическом отделении в остром периоде инсульта больные с дефектами двигательных и речевых функций поступают для специального восстановительного лечения в реабилитационные отделения в стационаре или в поликлинике.
На II этапе решаются задачи психологической, моторной и социальной активации больных, а также задачи, определяемые реабилитационной программой с учетом имеющихся отклонений и изменений.
Лица с развившимися двигательными и речевыми дефектами переводятся в специальную реабилитационную палату (оборудование палаты: шведская стенка, шаговая дорожка, стенды с набором бытовых приспособлений, портативные трудовые тренажеры).
Концентрация больных в раннем восстановительном периоде инсульта обеспечивает помимо создания психотерапевтической среды проведение групповых занятий по ЛФК. На этом этапе она включает индивидуальные и индивидуально-групповые занятия в сочетании с точечным массажем, аутогенной тренировкой, направленной на активное расслабление и локальное стимулирующее воздействие на изолированные группы мышц паретичных конечностей.
В режиме дня предусматриваются многократные занятия ФУ: УГГ, ЛГ, самостоятельное выполнение упражнений больным. По мере увеличения его физической активности в комплекс занятий добавляется тренировка навыков самообслуживания и элементы трудовой терапии.
Программа реабилитации направлена на стимуляцию адаптивных и компенсаторных процессов, а также повышение волевой активности больных. Важна психотерапевтическая коррекция, направленная на смягчение и устранение невротических расстройств, имеющихся у большинства нейрососудистых больных и затрудняющих реализацию реабилитационных мероприятий. Программа включает дифференцированные психотерапевтические режимы, создание психотерапевтической среды в отделении, в домашних условиях. Важное место отводится семейной психотерапии. Широко используется терапия трудом. Трудовая терапия включает тренировку навыков самообслуживания, использование производственной деятельности, направленной на восстановление нарушенных функций, профессиональную ориентацию.
В условиях реабилитационного центра с постинсультными больными на III этапе проводится лечебная гимнастика в бассейне. Водная среда, в которой совершаются лечебные движения, оказывает дополнительное воздействие на организм человека, теплая вода (36—37 °С) снижает тонус мускулатуры, уменьшает степень контрактуры, улучшая трофику тканей, уменьшая застойные явления и усиливая кровообращение. Упражнения в воде и плавание эффективны для постинсультных больных, так как сопротивление воды предупреждает резкие движения, делает их плавными, регулируемыми и постепенными, позволяя регламентировать двигательную активность больного.
На этих этапах в полной мере используются также физические факторы. Например, широко применяется лечебный электрофорез с йодом и бромом, сочетающий действие постоянного тока и лекарственного вещества, а также синосоидальные модулированные токи (СМТ) с целью электростимуляции и микроволновая терапия. В восстановительный период при хорошем состоянии сердечно-сосудистой системы больного в условиях реабилитационного центра или санатория наряду с массажем, лечебной физкультурой можно применять ванны (йодобромные, углекислые, хвойные, радоновые).
Санаторно-курортное лечение (IV этап ) является важным звеном в системе восстановительного лечения больных, перенесших инсульт. Основными задачами этого этапа реабилитации являются: закрепление положительных сдвигов, достигнутых в стационаре и реабилитационном центре при лечении основного сосудистого заболевания головного мозга; ликвидация последствий заболевания (парезы, параличи, расстройства речи и т.д.) и предупреждение повторных нарушений мозгового кровообращения; дальнейшее повышение психической и физической активности больного, адаптационных возможностей организма к бытовому самообслуживанию, трудовой и общественной деятельности.
Для выполнения этих задач используются климатические факторы самого курорта, диетотерапия, средства лечебной физкультуры, массаж, различные физические факторы, психотерапия, помимо этого, при необходимости включаются занятия с логопедом и нейропсихологом. Важным элементом курортного комплекса является ЛФК. При расширении двигательного режима одномоментная дистанция ходьбы составляет 3— 5 км; скорость ходьбы 3—5 км/ч (суммарный километраж за день 6— 10 км).
ФИЗИОТЕРАПИЯ
Атеросклеротическая энцефалопатия
Лечебные мероприятия направлены на нормализацию в головном мозге процессов возбуждения и торможения, а также на улучшение кровоснабжения.
Применяемые методы лечения:
• электросон;
• низкочастотная терапия;
• электрофорез Эуфиллина на воротниковую область;
• электрофорез глутаминовой кислоты по общей методике;
• дарсонвализация волосистой части головы;
• лазеротерапия в инфракрасном спектре (а также магнитолазер);
• массаж шейно-воротникового отдела.
2)Преходящие нарушения мозгового кровообращения
Физиотерапия назначается после проведения дифференциальной диагностики с другими заболеваниями со сходной симптоматикой для исключения геморрагического инсульта, онкологических патологий и т. д.
Подходы к лечению схожи с методиками, применяемыми при атеросклеротической энцефалопатии.
Назначаются методы воздействия, улучшающие кровоснабжение головного мозга, снимающие сосудистый спазм, нормализующие артериальное давление, седативные процедуры. При нарушении мышечного тонуса применяется электростимуляция.
Через 1 месяц от начала заболевания возможно назначение лечебных ванн и душей.
Через 2-3 месяца после стационара рекомендовано санаторно-курортное лечение.
3)ОНМК по ишемическому и геморрагическому типам
Подходы к лечению при данных патологиях различаются.
При ишемическом инсульте физиолечение применяется уже в раннем восстановительном периоде и направлено на улучшение трофики тканей, устранение сосудистого спазма, восстановление кожной чувствительности и двигательной активности, нормализацию мышечного тонуса.
• массаж паретичных конечностей;
• магнито- или электростимуляция конечностей со стороны пареза;
• низкоинтенсивная магнитотерапия на конечности.
Через 1—1,5 месяца от начала заболевания можно назначать:
• низкочастотную магнитотерапию транскраниально;
• электрофорез сосудорасширяющих, кроверазжижающих препаратов, миорелаксантов и других медикаментов;
• электромагнитные поля высокой частоты, в том числе и дециметрового диапазона на проекцию очага ишемии;
• лазеротерапию в красном диапазоне транскутанно на кровеносные сосуды.
В позднем периоде реабилитации к лечению добавляются водные процедуры (ванны и души), теплолечение.
Помимо физиотерапии лечебный процесс обязательно дополняется специальной физкультурой.
При геморрагическом инсульте физиотерапевтические мероприятия начинаются в более поздние сроки после оценки состояния пациента, возможных рисков и противопоказаний. Назначается массаж конечностей, электростимуляция, возможно применение фототерапии в видимом диапазоне.
Дата добавления: 2021-07-19; просмотров: 55; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
