Легионеллёз. Характеристика возбудителя. Микробиологическая диагностика.
Легионеллёзы – группа заболеваний, вызываемых бактериями, которые относятся к семейству Legionellaceae, род Legionella, наиболее важный представитель L. pneumophila.
Морфология.
Грамотрицательные палочки, спор и капсул не образуют, подвижны.
Культуральные свойства.
Аэробы. Культивируются только на сложных питательных средах (буферно-угольный дрожжевой агар) с добавлением цистеина, пирофосфата железа и кетоглутаровой кислоты. Культивирование при 35 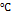 , в атмосфере 3% CO2, в течение 3-6 суток.
, в атмосфере 3% CO2, в течение 3-6 суток.
Образуются колонии с вросшим центром, содержащие коричневый пигмент.
Биохимические свойства.
Каталазоположительны. Некоторые виды разжижают желатин. L. pneumophila также гидролизует гиппурат натрия.
Эпидемиология.
Природный резервуар легионелл – пресноводные водоёмы, где легионеллы являются симбионтами синезелёных водорослей, а также амёб. Широкие адаптационные возможности позволили легионеллам освоить и системы водоснабжения, кондиционирования, а также приспособиться к обитанию на медицинской аппаратуре.
Основной фактор передачи – воздух, механизм – аэрогенный. Легионеллы образуют в воздухе мелкодисперсный аэрозоль, формирующийся при использовании систем кондиционирования, медицинской аппаратуры. На медицинской аппаратуре легионеллы склонны формировать биоплёнки.
От человека к человеку не передаются.
Патогенез заболевания.
В подавляющем большинстве случаев легионеллы размножаются в следующих клетках человека (в порядке уменьшения вероятности размножения там легионелл):
- альвеолярные макрофаги;
- моноциты крови;
- нейтрофилы
При размножении легионелл в макрофагах происходит гибель последних, массивный выход легионелл в лёгочную ткань.
Описанные выше события опосредуются следующими факторами патогенности легионелл:
- супероксиддисмутаза (подавляет респираторный взрыв в макрофагах);
- цитолизин, который является металлопротеазой, предотвращает образование фаголизосомы;
- эндотоксин, определяющий интоксикацию
Клиническая картина.
Известны 3 клинические формы легионеллёза:
- болезнь легионеров (филадельфийская лихорадка);
- лихорадка Понтиак;
- лихорадка Форт-Брагг
Болезнь легионеров – инкубационный период до 10 дней, характеризуется лихорадкой, ознобом, болями в груди, одышкой.
Лихорадка Понтиак – инкубационный период около 2 сут, проявляется в виде острого респираторного синдрома. Характеризуется лихорадкой, катаральными явлениями, сухим кашлем.
Лихорадка Форт-Брагг – острое лихорадочное состояние с экзантемой, часто происходит контаминация в связи с использованием систем кондиционирования и медицинской волоконной аппаратуры.
Диагностика.
Материал для исследования: мокрота, материал бронхоскопии, кусочек лёгкого.
Серологический метод используют для обнаружения нарастания титра антител в парных сыворотках (ИФА).
С помощью РИФ или ПЦР можно обнаружить антигены в исследуемом материале, однако достоверность данных выше для материала при бронхоскопии, чем исследование мокроты.
Лечение.
Легионеллы – факультативные паразиты, поэтому целесообразно использовать антибиотики, способные к внутриклеточной пенетрации – макролиды, а также фторхинолоны.
Профилактика.
Специфическая профилактика отсутствует.
Респираторный и урогенитальный хламидиозы. Характеристика возбудителей. Микробиологическая диагностика.
Представители возбудителей хламидиозов относятся к семейству Chla-mydiaceae. В настоящее время в данное семейство включено 2 рода: Chlamyd-ia (возбудитель C. trachomatis) и Chlamydophila (возбудители – C. pneumoniae и C. psittaci).
Морфологические и тинкториальные свойства.
Хламидии – мелкие грамотрицательные бактерии шаровидной формы. Основной метод окраски по Романовскому-Гимзе, причём элементарные тельца окрашиваются в пурпурный цвет на фоне голубой цитоплазмы, а рети-кулярные тельца в голубой цвет.
У хламидий отмечают сложный цикл взаимодействия с клеткой.
На первом этапе происходит адсорбция элементарных телец (ЭТ) на плазмолемме клетки-хозяина. Элементарные тельца представляют собой внеклеточную, собственно инфекционную форму хламидий. Это мелкие округлые тельца, электроноплотные, имеют компактный нуклеоид и ригидную трёхслойную клеточную стенку. Внедрение хламидий осуществляется путём эндоцитоза. Этот этап длится 7-10 часов.
Далее в течение 6-8 часов происходит превращение ЭТ в метаболические активные ретикулярные тельца (РТ), или инициальные тельца, их называют хламидийными включениями.
На следующем этапе происходит созревание и трансформация ретикулярных телец в течение 36-42 часа. При этом РТ увеличиваются, начиная усиленно размножаться (промежуточная форма). В конце этапа вновь образуются элементарные тельца, которые разрушают инфицированную клетку при выходе из неё.
Помимо такого пути, который характерен для острых форм, возможен переход в персистентную форму (L-подобная трансформация). Это метаболи-чески неактивные формы, очень устойчивые к действию антибиотиков. Они способны годами существовать в макроорганизме.
Культуральные свойства.
Хламидии – это облигатные внутриклеточные паразиты, они не способны самостоятельно аккумулировать и использовать энергию.
Культивируются хламидии в желточном мешке куриных эмбрионов, а также в культуре клеток – HeLa, McCoy.
Факторы патогенности.
Во-первых, это белки наружной мембраны, определяющие адгезивные свойства хламидий.
Это эндотоксин, который аналогичен ЛПС грамотрицательных бактерий.
Также это белок теплового шока (HSP), который опосредует развитие аутоиммунных процессов.
Антигенная структура.
1. ЛПС – общий у всех хламидий – родоспецифический;
2. Белки наружной мембраны – видоспецифические, поскольку отличны у разных видов хламидий;
3. Типоспецифические – позволяют разделить вид C. trachomatis на несколько сероваров.
Выделяют следующие основные серовары C. trachomatis: A, B1, B2, C, которые называют глазными (возбудители трахомы); D, E, K, O, H, I, которые являются возбудителями урогенитального хламидиоза и его экстрагенитальных осложнений; L1, L2, L2A, L3, которые являются возбудителями венерического лимфогранулематоза.
Урогенитальный хламидиоз
Урогенитальный хламидиоз – заболевание, передающееся половым путем, поражает МПС, характеризуются малосимптомным течением с последующим развитием бесплодия.
Возбудитель – C. trachomatis, её серовары D, E, K, O, H, I.
Эпидемиология.
Антропонозная инфекция, источник – больной человек. Основной путь передачи – половой.
Патогенез и клиническая картина.
Хламидии поражают мочеполовой тракт: уретру, шейку матки, ткань яичек, предстательную железу.
Клинически пациенты обнаруживают слизисто-гнойные выделения, зуд. Инфекция имеет тенденцию к восходящему направлению.
Очень часто хламидиозы протекают в форме микст-инфекций, то есть осложняют течение инфекций, вызванных другими возбудителями. Так, хламидии нередко осложняют течение гоноккокового уретрита.
Наряду с поражением отдельных органов характерны и системные изменения. Так называемый синдром Рейтера, при котором наблюдают поражение роговицы, простатит и артриты.
Микробиологическая диагностика.
Материал – соскоб уретры, шейки матки, секрет простаты.
Для обнаружения антигенов используют РИФ. При положительном результате можно использовать серодиагностику: с помощью ИФА обнаружить иммноглобулины класса A, M (острый процесс), а также класса G – показывает, что человек мог быть инфицирован в детстве.
Также применяют ПЦР и ДНК-гибридизацию.
Лечение.
Этиотропная антибиотикотерапия – тетрациклины.
Профилактика.
Специфическая профилактика отсутствует. Необходимо соблюдать правила личной гигиены.
Респираторный хламидиоз
Возбудителем данного является вид C. pneumoniae, имеющий характерную грушевидную форму.
Эпидемиология.
Человек – источник инфекции, путь передачи – воздушно-капельный.
Патогенез и клиническая картина.
Хламидии имеют выраженный тропизм к клеткам дыхательный путей, причём клинические проявления очень разнообразны: ларингиты, бронхиты, пневмонии, которые мало чем отличаются от пневмоний, вызванных вирусами, легионеллами, микоплазмами.
Поражая лёгочную ткань, хламидии вызывают воспаление, однако часто респираторный хламидиоз протекает как затяжная респираторная инфекция, а пневмония обнаруживается случайно при рентгенографии.
У пожилых людей, находящихся на стационарном лечении, часто возникает как ВБИ.
Нередко при респираторном хламидиозе возникают и внепульмональные проявления:
- полирадикулопатия;
- узловая эритема;
- энцефалит
Интересным явлением оказалась связь с ишемической болезнью сердца и хламидиозом. Оказалось, что у лиц, перенёсших инфаркт миокарда, в 3 раза чаще, чем у лиц без него, обнаруживались IgA к хламидиям и иммунные комплексы с их участием. Считается, что хламидии нарушают обмен ТАГ, что является пусковым моментом для развития атеросклероза.
Микробиологическая диагностика.
Микроскопия мокроты по Романовскому-Гимзе. Обнаружение антител в крови с помощью ИФА: IgM (острый процесс) или IgG (хронический процесс или реинфицирование).
Лечение.
Тетрациклины и фторхинолоны.
Микозы. Классификация.
Грибам выделено отдельное царство – Fungi. Данное царство включает в себя большое количество видов, однако в целом все грибы могут быть одноклеточными или многоклеточными. С другой стороны, клетки всех грибов относятся к эукариотическому типу, имеют клеточную стенку.
Клетки грибов имеют ядро с оформленной ядерной мембраной, цитоплазма со всеми органеллами, ЦПМ содержит белки, фосфолипиды и эргостеролы. Клеточная стенка толстая, достаточно ригидная, состоит из хитина и глюканов. Клетки грибов считаются грамположительными. Тело гриба называется талломом.
Различают 2 основных типа грибов: плесневые и дрожжевые.
Плесневые грибы (гифальные) состоят из тонких длинных нитей – гифов, которые переплетаются, образуя мицелий, т.е. вегетативное тело гриба.
Дрожжевые грибы имеют вид отдельных округлых клеток.
По строению мицелия выделяют 2 большие группы грибов: низшие и высшие. Низшие грибы имеют многоядерный мицелий, не имеющий септ (перегородок), а высшие грибы имеют мицелий, который септами разделён на отдельные клетки с одним ядром. К низшим грибам относят класс Зигомицеты, а к высшим – классы Аскомицеты, Базидиомицеты, Дейтеромицеты.
Размножение грибов.
Грибы размножаются вегетативным, бесполым и половым путем.
Вегетативное размножение осуществляется с помощью частей мицелия с распадом его на отдельные фрагменты.
Бесполое размножение осуществляется с помощью эндогенных спор (внутри спорангиев) или экзогенных спор – конидиоспор, которые образуются на органах, называемых конидиеносцах.
Половое размножение заключается в слиянии гамет с образованием зиготы.
Заболевания, вызываемые грибами.
Их можно разделить на следующие группы:
1. Поверхностные микозы (кератомикозы) – поражение поверхностных слоев кожи и волос (Malassezia furfur);
2. Эпидермофитии (эпидермомикозы) – поражение эпидермиса, кожи и волос (Epidermophyton floccosum, Microsporum canis);
3. Подкожные микозы – вовлекается дерма, мышцы (Sportrichum schenckii);
4. Системные микозы – поражаются внутренние органы и ткани (Histoplasma capsulatum);
5. Оппортунистические микозы – роды Candida, Aspergillus;
6. Аллергии, вызванные грибами (пневмоаллергии и дермоаллергии);
7. Микотоксикозы – пищевые токсикозы, вызванные токсинами грибами
Лабораторная диагностика.
Материал для исследования различный: соскобы кожи, мокрота, гной, волосы, кровь.
При микроскопии изучают нативные препараты, давая морфологическую характеристику гриба.
Микологическое исследование – выделение и идентификация чистой культуры гриба (окрашивание по Граму, Романовскому-Гимзе, Цилю-Нильсену). Наиболее часто используют среду Сабуро.
Серологические методы – обнаружение в крови антител, обнаружение в материале антигенов (ИФА, РПГА, РНИФ).
Аллергические пробы – внутрикожное введение антигенов.
Лечение.
Поверхностные микозы: применение кератолитиков, препараты, содержащие дисульфид селена.
Эпидермофитии: кетоконазол, флуконазол, амфотерицин В.
Кандидоз: нистатин, леворин.
Дата добавления: 2019-09-13; просмотров: 233; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
